腹腔镜Roux-en-Y胃旁路术与袖状胃切除术操作要点
潘定宇,李震
(武汉大学中南医院肝胆胰外科,湖北 武汉 430071)
减重代谢外科自20世纪50年代发源,至今经历了60多年的发展。减重术式也历经了不断变革,有“第一代消化不良”术式,也有混合型术式,以及单纯的限制型术式,各种术式都各有利弊。国内腹腔镜减重手术始于21世纪初,2000年4月郑成竹等完成国内首例腹腔镜垂直束带胃减容术,2003年完成国内首例腹腔镜可调式胃束带术[1]。2004年王存川等[2]报道首例腹腔镜Roux-en-Y胃旁路术(laparoscopic Roux-en-Y gastric bypass,LRYGB)。2007年刘金钢等[3-4]报道首例腹腔镜袖状胃切除术(laparoscopic sleeve gastrectomy,LSG)。至2018年我国内地的年减重手术已超过1万例。然而,腹腔镜减重手术的对象是“良性病病人”,主刀医生承担着不同于“恶性疾病”的风险和压力,且肥胖者的全腔镜手术也使得手术难度增加,每个中心在渡过“学习曲线”的过程中都有经历过术中操作难关、术中和术后并发症的经验。《中国肥胖与2型糖尿病外科治疗指南(2014)》[5]虽然对减重术式有一定规范和量化了主要参数,但实际操作做到规范是对手术安全性和手术疗效的保障。尤其是LSG看似简单的术式,其实要做到规范标准不是那么容易。不规范不标准的LSG会面临着各种并发症和减重效果不佳、复胖等问题。LRYGB的操作难点在于全腔镜操作与重度肥胖带来的操作困难。对于刚开展减重手术的中心,实施规范的手术技术对开展每一例减重手术都是必要的。下面结合武汉大学中南医院肝胆胰外科开展LRYGB和LSG的经验来谈一下我们团队关于上述问题的思考和体会,以供参考。
一、体位、站位、穿刺孔的布局与暴露
体位宜采用“大”字形仰卧、头高脚低位,主刀、一助和持镜手可以分别立于病人两腿之间、病人左侧或右侧,主刀根据自己的习惯采取站位,术中如遇操作困难便于更换站位;持镜手的这种站位比与主刀同侧舒适。见图1。
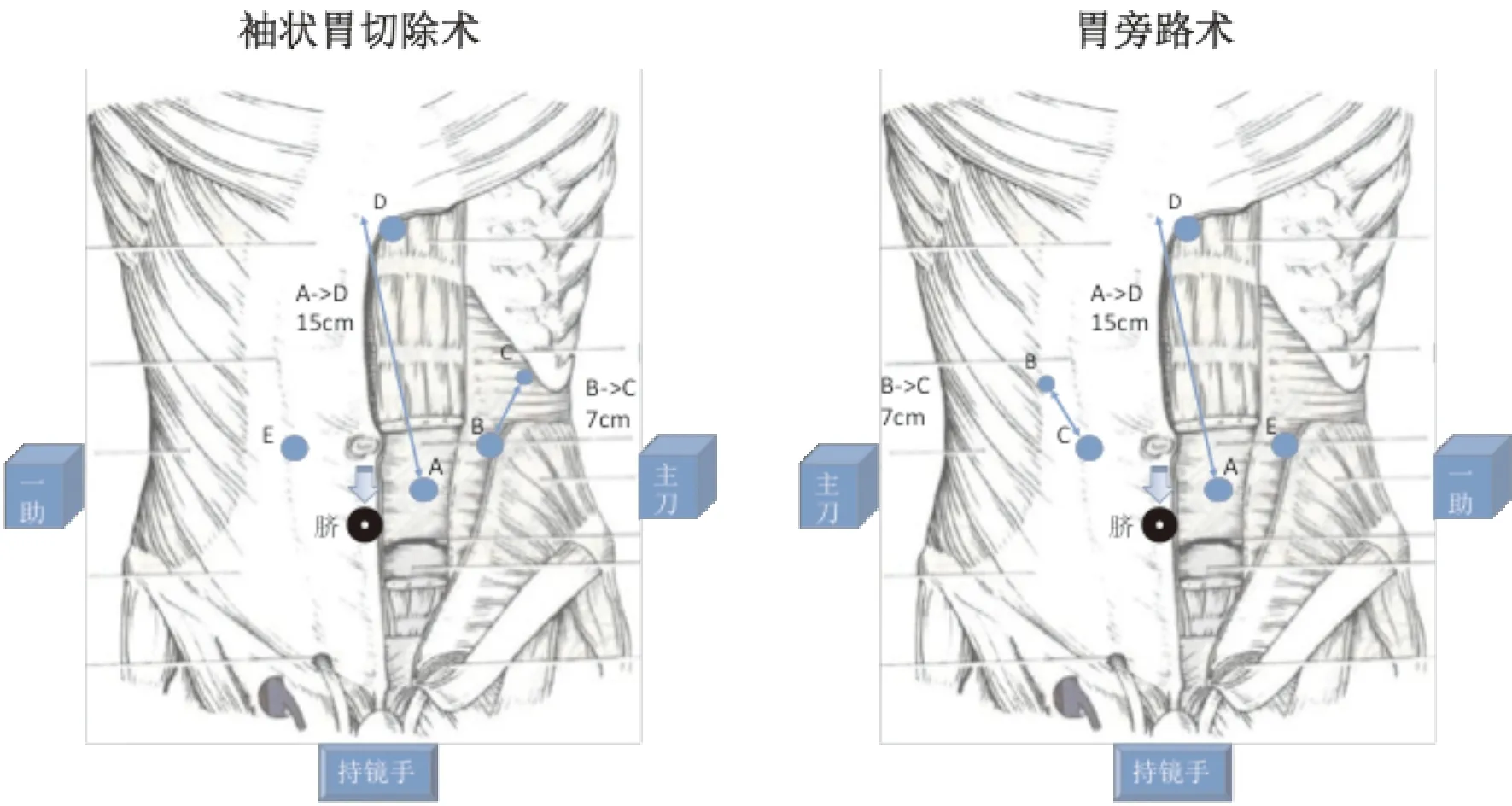
图1 腹腔镜袖状胃切除术与胃旁路术的站位与穿刺孔布局
穿刺孔的布局与常规手术不同,肥胖病人腹壁较厚,平卧位腹壁膨隆,胃底贲门较深,故在建立气腹之前第一个穿刺孔(A点)应距离剑突约15 cm,可用手掌丈量距离,使用加长12 mm穿刺器,且第一个穿刺孔(A点)应偏离正中线,位于脐的左上方约3~5 cm,其目的是为了避开肥厚下垂的肝圆韧带遮挡视线,整个手术主操作轴在正中线左侧。A点到剑突距离大于15 cm会造成常规腹腔镜器械尤其是镜头无法接近胃底,小于15 cm会造成主刀的操作孔B、C与镜头A点三者之间的距离太近,器械操作互相干扰。图中脐的标注点比原解剖图位置低,原因是腹腔充气后脐的位置会显著下移。关于助手的穿刺孔E点的位置大概位于腹直肌外缘观测孔上方约两横指即可,D点的利用是为了结合肝脏拉钩(五叶拉钩/肝挡)的使用,位置在剑突左侧。
LSG的步骤见图2A~F。暴露胃底需要托起肝脏,本中心曾采用过荷包线悬吊左肝和自制橡胶管悬肝器两种方法(图2A)。但是遇到左肝肥厚的病例,最实用的方法还是肝脏拉钩。肝脏拉钩不仅可以托起肥厚的左肝,在实施LSG时还可以牵拉胃底,为游离胃底创造了良好的视野。在实施LRYGB时制作胃囊也能起到很好的辅助作用(图2D)。
二、中间入路在LSG游离胃底与LRYGB胃囊制作中的作用
胃底游离是否彻底决定实施LSG时胃底是否能完整切除,只有胃底完整切除才能确保术后持续的减重疗效,否则将导致术后胃底扩张和复胖。胃底完整切除应该达到His角距离贲门旁1 cm处。游离胃底国内多数学者采用外侧入路,即从胃结肠韧带始切口一直沿着胃大弯侧游离,接近脾上极时先处理胃脾韧带和胃短动脉终末支,再游离胃底体部,直至显露左侧膈肌脚和His角。然而,这一操作在重度肥胖病人手术中并不容易,且易损伤脾上极,显露胃短动脉终末支困难,如遭遇出血时止血困难。尤其是观察镜孔取脐正中线时视野极差。笔者结合自身经验和文献,在第一部分阐述的穿刺孔布局下采用的中间入路结合外侧入路游离胃底。所谓中间入路是指:胃大弯侧游离至靠近脾上极胃脾韧带时,将“战场”转移至处理胃后动脉内侧(图2C)或胃小弯系膜背侧与胰腺及脾系膜融合之“融合筋膜间隙”(无胃后动脉者)。打开局面后再游离胃底体部,处理胃脾韧带和胃短动脉终末支。解剖学依据:胃背侧的浆膜在左、右膈肌脚与后腹膜融合,其中右侧膈肌脚界限一般显示较清楚,而左侧膈肌脚由于胃小弯系膜背侧与胰腺及脾系膜组织融合,一般显示不清。想要越过“融合筋膜间隙”而“迂回”到脾上极比较困难[6]。而在LRYGB的实施中胃小囊的制作是难点(LRYGB的步骤见图3A~F),胃后隧道的建立充分体现了中间入路的重要性,我们可以只沿着“融合筋膜间隙”切开直至脾上极右侧,而不离断胃短动脉(图3C)。
LSG游离胃底的过程中需要将His角处的脂肪垂切除。只有切除该脂肪垂才能清晰地显露His角,脂肪垂的遮挡会导致胃底切除不充分。并且,脂肪垂会误导术者对最后一钉完整性的判断,笔者在开展之初碰到过最后一钉切割的组织全部为脂肪垂,并无胃壁组织,如此便造成最后一钉浪费。笔者常规对His角切缘做半荷包包埋预防胃漏(图2F),脂肪垂不仅妨碍缝合胃切缘,且会导致出血。
三、胃管置入及注意事项
本中心在减重术后不常规放置普通胃管(胃肠减压)。但在实施LSG时36F支持胃管的置入要讲究巧劲,国内常用的36F胃管在经过贲门的时候经常受阻。贲门从解剖学结构上分为壶腹段、切迹段、贲门口、贲门口周边四个部分。壶腹段又称为膈壶腹,是由食管下端和胃食管前庭上方因食管裂孔收缩形成的一暂时性的囊状扩张,具有节律的舒展、收缩功能,胃管一般容易通过。而切迹段为胃悬吊纤维肌束引起压迹(贲门切迹)所在段食管,位于膈下及膈食管裂孔内,X线造影的黏膜相可见Z线,其即对应贲门切迹,它在解剖上表现为鳞、柱状上皮交界处,黏膜呈较粗的锯齿状,胃管在此段经常受阻[7]。 在游离了胃底的步骤后,轻轻地向左平拉胃底,可以松弛贲门切迹段,或者将胃小弯向盆腔方向轻拉,可以清除流入道弯曲,使得36F胃管头端较容易通过。此外,山莨菪碱(6-542)静脉给药也可以起到舒缓贲门的作用,并且在下一步切割胃大弯的步骤中可以防止胃壁皱缩。特别强调一点是:在安插支撑胃管时在贲门受阻,千万忌暴力插管,本中心曾经术后发现1例“漏”的病例,非计划性再次手术探查发现并非胃大弯的切割线漏,而是贲门下胃前壁穿孔。分析原因可能就是该例手术插置胃管时在贲门受阻,暴力插管,术中未出现穿孔,术后应激导致穿孔。
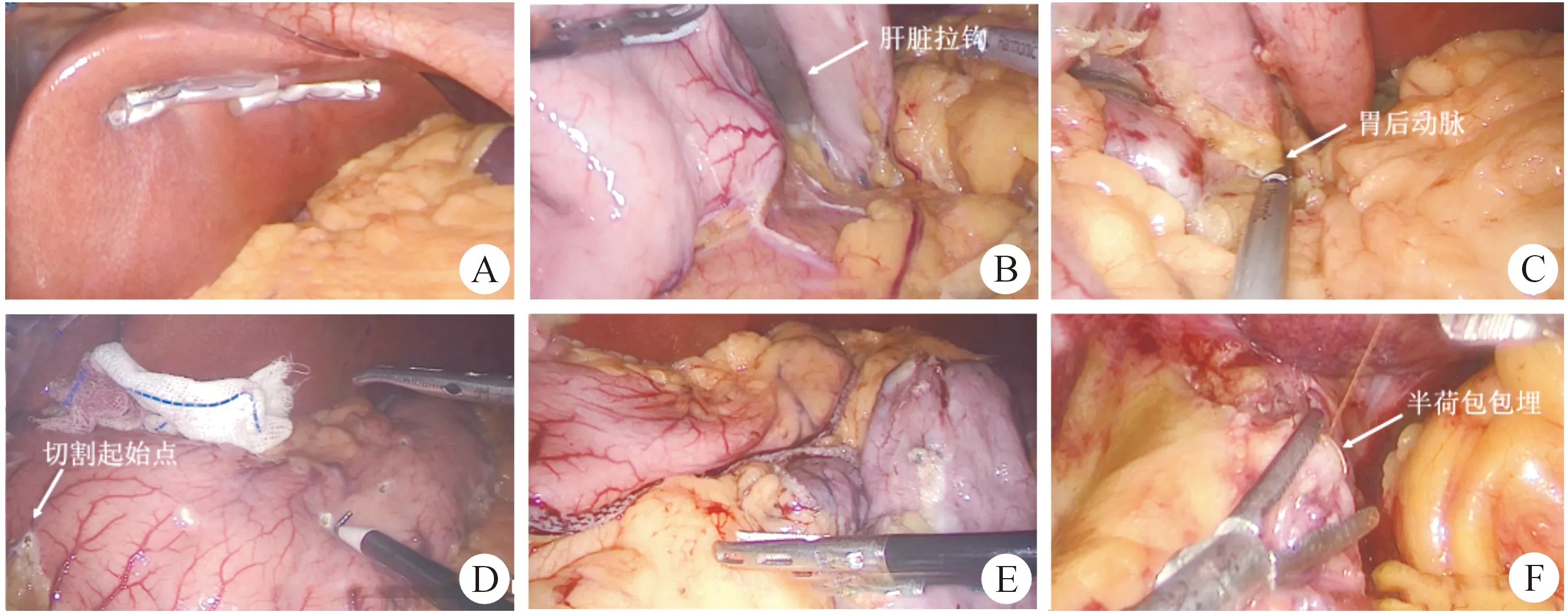
图2 腹腔镜袖状胃切除术的步骤 A.肝脏悬吊与术野的展开;B.肝脏拉钩协助显露并游离胃底;C.中间入路游离胃后动脉;D.电凝钩标记切割线;E.切割胃大弯完成图;F.对His角切缘做半荷包包埋
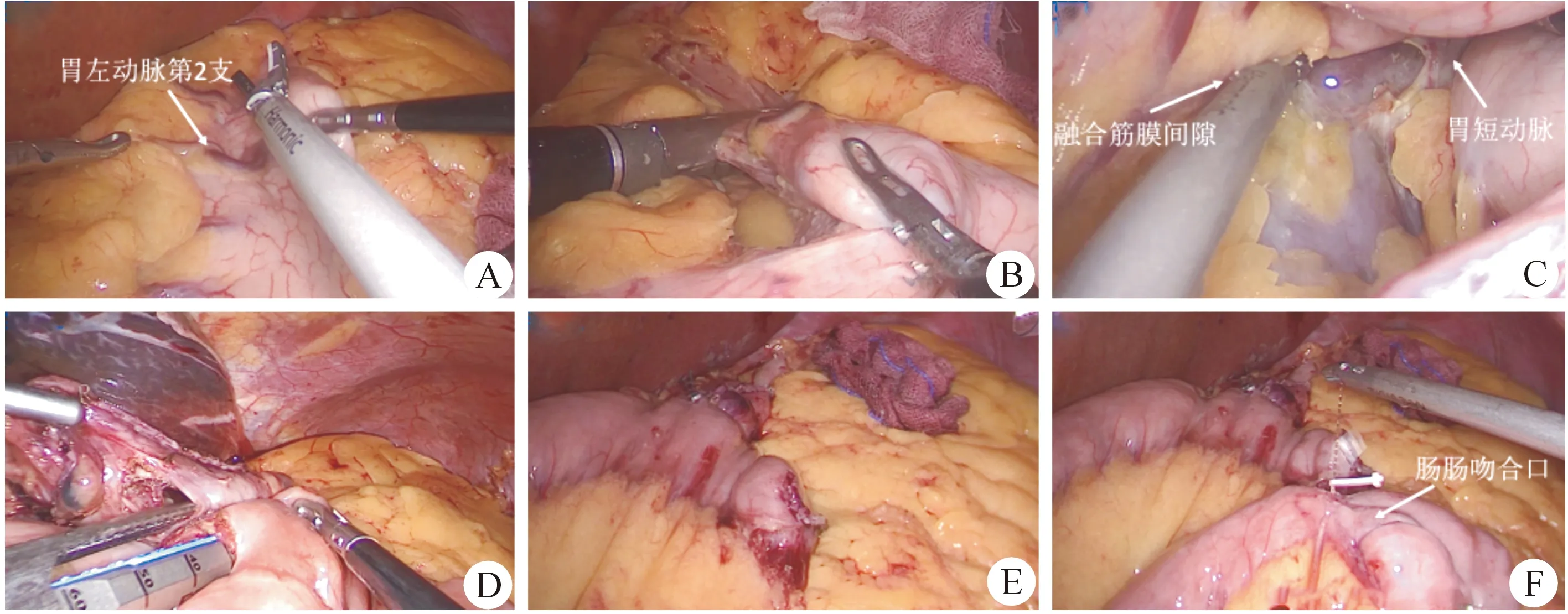
图3 LRYGB的步骤 A.切断胃左动脉第2支进入小网膜囊;B.以腔镜下直线切缝横行切断胃小弯侧;C.循中间入路游离融合筋膜间隙;D.以腔镜下直线切缝行胃囊-空肠吻合;E.手工缝合关闭胃囊-空肠吻合的裂口;F.手术主要步骤完成图
胃管经过贲门口后,想要把胃管紧贴着小弯侧放也会遇到困难。此时,助手将胃管向深处送的同时,手术医生应该将游离的胃大弯向膈肌提。两者逆向可以较轻松地将胃管置于小弯侧直至抵近幽门。
四、LSG的胃窦体部切割要点
①胃角切迹处存在生理弯曲,尤其是“钩形胃”的生理弯曲较大,因此LSG后容易成角狭窄。即便是有36F胃管引导支撑,如果不掌握胃窦及角切迹的解剖特点和切割技巧,仍然会造成成角狭窄。②标准的LSG的难度就在于如何将“香蕉胃”做成内径均一。③国内专家报道[8]胃窦部保留长度没有标准,按照指南描述胃窦应保留2~6 cm。然而胃窦部过短会导致术后胃食管反流病的发生。我们建议胃窦保留5~6 cm较适宜,标准的袖状胃内径应该小于2 cm,胃窦部在5~6 cm(图2E、图4A)。从以上3点看来,第一钉和第二钉的交汇点最佳位置应在A线上[8](图5),过远(O1点上)会导致胃角狭窄,过近(O2点上)会导致胃窦膨大、“香蕉胃”粗细不均匀。
在实际操作中,我们建议:①当支撑胃管置入胃腔后,胃窦和胃角切迹会变形,并产生张力,此时定位比较困难,我们的经验是在游离完胃大弯后把胃摊平,用电凝钩在预切线做标记(图2B)。如此置入胃管后我们可以清楚看到第一钉和第二钉的位置,避免盲目的切割造成胃角切迹狭窄(图4B)、“香蕉胃”的粗细不均匀和膨大的胃窦部(图4C)。②激发钉仓的时候要保持胃前壁和胃后壁宽度一致,枪头与支撑胃管在同一平面,这样可以预防胃扭转,从而避免术后狭窄的发生。③关于钉仓的选择,胃窦部胃壁较厚故第一钉可选择金钉,第二钉直到最后一钉都可选择蓝钉。④腔镜下切割缝合器闭合之后,需要前后滑动支撑胃管以确定切缝没有咬合支撑胃管。同时一定要避免支撑胃管进入到胃大弯的胃腔内。

图4 术后消化道碘水造影 A.内径粗细均一的袖状胃;B.胃角切迹狭窄;C.胃窦膨大 图5 袖状胃切割要点 文献[8]报道的切割点
五、LRYGB胃囊和胃肠吻合口的制作
LRYGB胃小囊的容积与减重效果呈负相关,理想的胃小囊的容积应当控制在30 ml以内[无需根据病人体质量指数(BMI)调整大小]。胃小囊入路:我们选取的解剖标志是胃左动脉第2分支,切断第2支进入小网膜囊(图3A)。以腔镜下切缝蓝钉横行切断胃小弯侧(图3B),然后遵循中间入路游离胃后壁直至左膈肌角,可以不游离胃脾韧带和胃短动脉。垂直向贲门左侧His角继续切割闭合胃底部。制成胃小囊后在小弯侧胃后壁切小口备吻合,测量取Treitz韧带下游100 cm空肠于结肠前上提,远端空肠对胃小弯,近端空肠对胃大弯,对系膜缘切小口与胃囊后壁以腔镜下蓝色钉仓切缝行吻合,钉仓插入深度3 cm(图3D),然后以倒刺线手工闭合胃-空肠裂口。按照《中国肥胖与2型糖尿病外科治疗指南(2014)》对食物袢、胆胰袢长度规范为两者之和应>200 cm,胃空肠吻合口直径<1.5 cm。笔者采用食物袢和胆胰袢的方法是各取100 cm,这也是现在大部分减重中心采取的长度,这个选择可以适合绝大部分病人BMI的情况。而吻合口直径1.5 cm折算出吻合口周长约4.7 cm,那么胃壁和空肠壁切口长度约为2.4 cm,笔者以直线切缝做3 cm吻合留有足够的边缘做手工吻合加浆肌层包埋(第2层),没有出现吻合口狭窄的情况(图3E)。腔镜下白色钉仓切缝于胃肠吻合口处切断近端空肠(胆胰袢),最后测量取食物袢下游100 cm空肠与胆胰袢行侧侧吻合,该吻合口大小没有量化标准,至此LRYGB主要步骤完成(图3F)。
六、总结
随着近10年来我国减重和代谢外科的飞速发展,LRYGB已成为经典术式,LSG逐渐成为开展较为广泛的代谢手术之一,但这两个术式的疗效仍缺乏国人的大宗长期随访。而且,对于不适合LSG的糖尿病型肥胖同时又有LRYGB禁忌证的病人,如中国人常见的胃癌家族史和胆系结石的情况,国内学者在尝试一些新的术式,如袖状胃切除+十二指肠-空肠旁路术(LSG+DJB)、袖状胃切除+空肠-空肠旁路术(LSG+JJB)、以及单吻合口系列新术式如:袖状胃切除+单吻合口十二指肠回肠旁路术、袖状胃切除+单吻合口十二指肠-空肠旁路术,但仍面临许多问题亟待解决。笔者认为,不论减重代谢外科未来如何发展,LRYGB和LSG仍是每位减重代谢外科医生必须熟练掌握的术式,这两个术式也是各种新术式的基础。进一步优化具体操作流程、量化关键参数很有必要,将有助于进一步降低并发症发生率并保证手术疗效。

