不稳定骨盆骨折合并髋臼骨折手术治疗及临床预后分析
王鑫众,张利恒,罗浩,马云杰,李光淳
吉林省人民医院运动医学科,吉林长春 130021
骨盆骨折在临床上属于严重创伤,且及其危险,其通常合并有髋臼骨折,发病原因主要为外伤。有关调查数据显示,在骨折总数中,骨盆骨折占比1%-3%,其死亡率高达10%[1]。临床治疗方法主要以传统髂腹股沟入路手术,缺陷在于术中出血量多、手术时间长、术后并发症多等。而通过采用Stoppa入路手术治疗患者,其能有效弥补前者缺陷,较为广泛[2]。因此该文选取该院2017年1月—2018年1月收治的不稳定骨盆骨折合并髋臼骨折患者100例为对象进行研究,利用双盲随机法将其分为观察组和对照组,各50例,即对不稳定骨盆骨折合并髋臼骨折手术治疗及临床预后进行了研究,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的不稳定骨盆骨折合并髋臼骨折患者100例为研究对象,双盲随机法将其分为观察组和对照组,各50例。该次研究经过医院伦理委员会批准同意,所有患者均知晓同意。对照组男28例,女22例,年龄为 20~61 岁,平均年龄为(43.7±5.9)岁。观察组男30例,女20例,年龄为21~62岁,平均年龄为(42.8±6.5)岁。。两组基础临床资料比较差异无统计学意义(P>0.05)。
纳入标准:均经影像学如X线、CT平扫、三维重建等确诊;年龄20~75岁;发病至就诊时间48 h内;无其他脏器严重损伤;头颅CT显示损伤较重;均签订知情同意书。
排除标准:排除心肺功能不全、严重感染、其他脏器严重损伤、肝肾功能不全、合并大出血甚至休克、伴传染病如艾滋病、乙肝、严重精神疾病者[3]。
1.2 方法
采用传统髂腹股沟入路手术治疗对照组患者,取仰卧位,行全身麻醉,常规留置导尿,对手术区域严格消毒铺巾后,按照手术程序完成相关操作。采取Stoppa入路手术治疗观察组。具体方法为:从肚脐下至耻骨联合上缘于备皮消毒后作下腹正中切口,并向腹白线逐层切开,最后钝性分离至耻骨联合处,注意保护膀胱。向两侧拉腹直肌,如有需要可切断,在对腹股沟管进行分离式,对于女性患者需保护子宫圆韧带,男性患者需保护精索。术中需提前对腹壁下动脉吻合支以及闭孔动脉进行结扎,以防发生大出血。将髂腰筋膜切开后,对患侧股神经、髂外血管、髂腰肌、下腹壁肌等向前外方牵拉,在对盆腔脏器分离之后,将耻骨联合以及耻骨支等充分暴露出来,然后剥离四边体骨膜,以便将髋臼充分暴露,当术野下显露骨折区域后,对骨折采用复位钳复位,并采用重建钢板对骨盆进行塑形,即放置于耻骨上缘,然后对钢板采用螺钉加以固定,术中对骨折复位情况采用C型臂X线机进行透视观察,待固定结束且获得满意骨折复位效果后,将切口逐层关闭缝合,并采用引流管留置引流。术后对患者血脂、血糖、血压等水平予以控制,并对其各项生命体征予以严密监测,术后注意对患者病情变化予以密切观察。采用奥咪拉唑等常规口服预防应激性溃疡,对其他并发症行对症治疗,术后合理应用抗生素行抗感染治疗等。
1.3 观察指标
比较两组术中出血量、切口长度、手术时间、术后引流量、骨折愈合时间、临床疗效以及并发症情况等。疗效判定:①采用Majeed功能评分标准[4]判定盆骨骨折疗效,内容包括行走距离、工作能力、疼痛等,85分及以上为优;70~84 分为良;55~69 分为中;55 分以下为差。②采用Matta评分标准[5]评定髋臼骨折疗效,以骨折最大移位距离进行判定,即5 mm及以内移位为优;5~10 mm之间移位为良;10~20 mm之间移位为中;20 mm及以上移位为差。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据处理。在处理数据过程中,χ2用以检验计数资料[n(%)] 表示,t值用以检验计量资料(±s)表示,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗情况对比
观察组术中出血量、切口长度、手术时间、术后引流量、骨折愈合时间等较对照组均显著较少,且组间对比,差异有统计学意义(P<0.05)。见表1。
表1 两组治疗情况对比(±s)
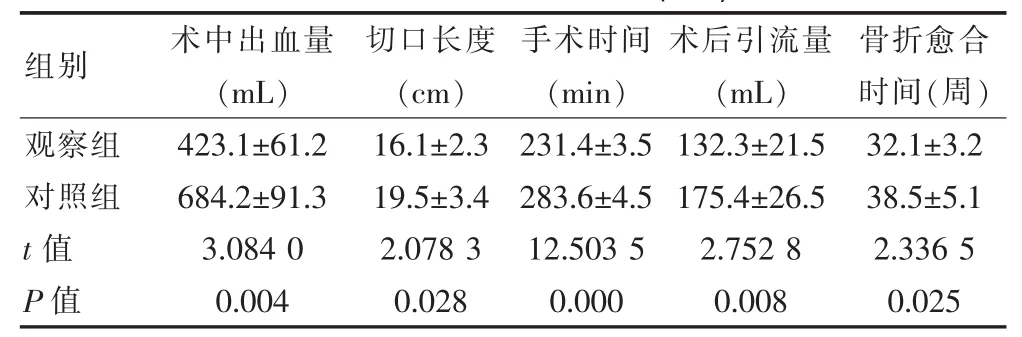
表1 两组治疗情况对比(±s)
组别 术中出血量(mL)切口长度(cm)手术时间(min)术后引流量(mL)骨折愈合时间(周)观察组对照组t值P值423.1±61.2 684.2±91.3 3.084 0 0.004 16.1±2.3 19.5±3.4 2.078 3 0.028 231.4±3.5 283.6±4.5 12.503 5 0.000 132.3±21.5 175.4±26.5 2.752 8 0.008 32.1±3.2 38.5±5.1 2.336 5 0.025
2.2 两组治疗效果对比
观察组盆骨骨折优良率84.0%(42/50)较对照组72.0%(36/50)显著较高,且组间对比,差异有统计学意义(P<0.05)。观察组髋臼骨折优良率82.0%(41/50)较对照组68.0%(34/50)显著较高,且组间对比,差异有统计学意义(P<0.05)。见表2。
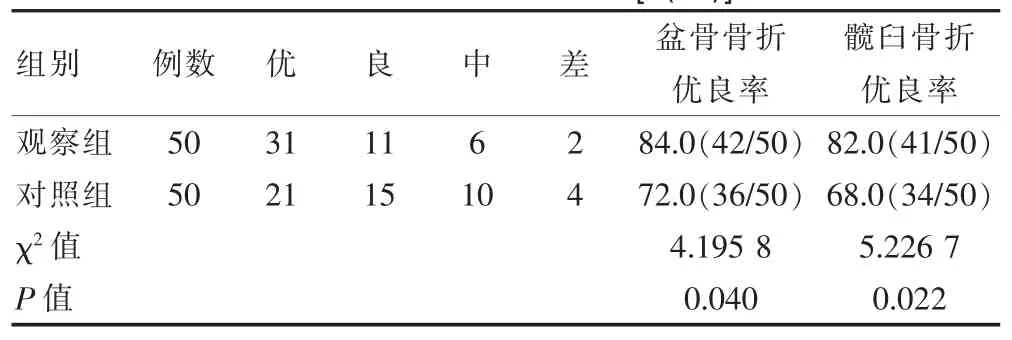
表2 两组治疗效果对比[n(%)]
2.3 两组并发症情况对比
观察组并发症发生率为4.0%(2/50)较对照组18.0%(9/50)显著较低,且组间对比,差异有统计学意义(P<0.05)。 见表 4。
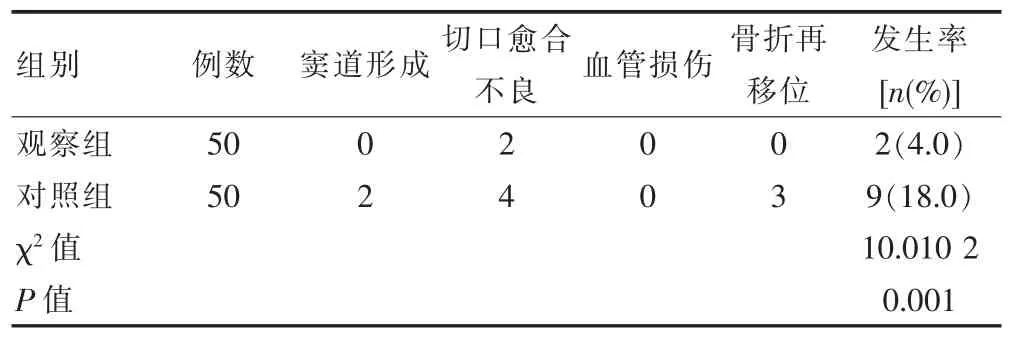
表3 两组并发症情况对比
3 讨论
骨盆骨折是由高能量损伤如车祸等导致的严重创伤,而不稳定型骨折多伴有髋臼骨折,且特点在于合并其他脏器损伤,极易引发大出血、发病凶险、致残率较高、预后较差,死亡率高等[6]。不稳定型骨盆骨折多为多发性创伤,再加上肝、脾脏破裂或骨折周围血管破裂引起大出血,因而患者极易休克甚至死亡。临床采取手术治疗此类患者的过程中,其关键在于及时补液、止血、预防休克,同时及早维持生命体征稳定等[7]。目前常用的手术方法主要包括Stoppa入路手术和传统髂腹股沟入路手术等,后者实施过程中需对重要血管神经组织如股外侧皮神经、股神经、股动静脉、腹股沟管等予以解剖,因而创伤大、手术时间长、出血量较大等[8]。而Stoppa入路手术能弥补这些缺点,该术式通过骨盆内侧缘入路,可将四边体、耻骨上肢等解剖结构充分暴露,且能将术者髋臼骨折区以及双侧骨盆通过同一切口予以显露,因而能减少手术创伤,同时其无需解剖重要血管组织,因而具有较高的安全性。本文的研究中,观察组术中出血量、切口长度、手术时间、术后引流量、骨折愈合时间等较对照组均显著较少,且组间对比,差异有统计学意义(P<0.05)。观察组盆骨骨折优良率84.0%、髋臼骨折优良率82.0%较对照组72.0%、68.0%均显著较高,且组间对比,差异有统计学意义(P<0.05)。观察组并发症发生率为4.0%较对照组18.0%显著较低,且组间对比,差异有统计学意义(P<0.05)。该结果与相关文献[7]报道一致,即试验组术中出血量、切口长度、手术时间、术后引流量、骨折愈合时间均明显少于对照组,差异有统计学意义(P<0.05);试验组治疗有效率86.35%明显高于对照组72.35%,差异有统计学意义(P<0.05);试验组并发症率2.17%明显少于对照组16.58%,差异有统计学意义(P<0.05)。因此可以看出,针对不稳定骨盆骨折合并髋臼骨折患者采取Stoppa入路手术治疗具有十分重要的临床价值和意义。
综上所述,针对不稳定骨盆骨折合并髋臼骨折患者采取Stoppa入路手术治疗的效果非常显著,既能减少患者手术创伤,促进其骨折愈合,改善预后,又能减少各种并发症,因而安全性较高,值得临床应用推广。

