玻璃体腔注射康柏西普联合小梁切除术及全视网膜光凝治疗新生血管性青光眼疗效分析
徐威
新生血管性青光眼的发病机制尚未明确,多继发于糖尿病视网膜病变、缺血性视网膜静脉阻塞等眼部缺血性疾病[1],据统计[2],视网膜阻塞和糖尿病引发的视网膜病变约占新生血管性青光眼致病因素的66%。新生血管性青光眼对视功能呈进行性损害,国内文献报道其致盲率约为92.4%[3],临床一般通过药物或手术治疗来改善视网膜缺血状态、控制眼压,但很难治愈,研究表明[4],传统小梁切除术治疗的成功率仅为11%~33%。近来有研究表明[5],康柏西普在治疗新生血管性青光眼中取得明显进展,在玻璃体腔注射康柏西普解决了因长期高眼压导致角膜水肿无法施行视网膜光凝术的问题,其与全视网膜光凝术的联合使用,可有效降低眼压,保护患者视功能,提高手术成功率。本研究分析我院开展的玻璃体腔注射康柏西普联合小梁切除术及全视网膜光凝治疗新生血管性青光眼的临床效果,现报道如下。
1 材料与方法
1.1 一般资料选取2016年1月~2018年3月我院收治的68例新生血管性青光眼患者,其中男37例,女31例,年龄44~70岁,平均(57.4±6.6)岁,患者均为单眼发病,其中视网膜周围静脉炎18例,视网膜静脉阻塞23例,糖尿病视网膜病变27例。所有患者经房角镜、裂隙灯显微镜等检查确定为新生血管性青光眼[6],房角关闭>1/2,且局部联合应用两种以上降眼压药物,眼压仍≥21mmHg。本研究排除全视网膜光凝术史,白内障、急慢性角膜炎等眼科疾病者和手术禁忌证者。将所有患者按照治疗方法不同分为观察组与对照组,每组34例。观察组中男19例,女15例,年龄44~70岁,平均(57.8±6.3)岁,患者均为单眼发病,其中视网膜周围静脉炎9例,视网膜静脉阻塞12例,糖尿病视网膜病变13例;对照组中男18例,女16例,年龄44~70岁,平均(57.0±6.9)岁,患者均为单眼发病,其中视网膜周围静脉炎9例,视网膜静脉阻塞11例,糖尿病视网膜病变14例。两组患者一般资料比较,差异无统计学意义(P>0.05),可进行对比。
1.2 方法对照组仅采用小梁切除术+全视网膜光凝术。观察组在对照组基础上联合玻璃体腔注射康柏西普:术前3d 使用抗生素滴眼液滴眼,常规消毒铺巾,开睑器开眼睑,在角膜后缘3.50mm 睫状体平坦部玻璃体内注射0.05ml 康柏西普,缓慢退针,消毒湿棉签压迫针口。治疗后第2天使用氧氟沙星滴眼液滴眼,3次/d。玻璃体内注射康柏西普5~7d 后行复合式小梁切除术。
小梁切除术:术前取浓度为0.4g/L的丝裂霉素C 棉片3.0mm×3.0mm 置于结膜瓣及巩膜瓣下2min 后取出,随后用150ml的生理盐水冲洗结膜瓣及巩膜瓣。巩膜瓣两腰各留1 针可调节缝线,治疗后根据患者的眼压、滤过泡等情况调整缝线。
全视网膜光凝术:术后2周行全视网膜光凝术,光斑直径为200~300µm,曝光时间为0.15~0.2s,功率100~300mW,一般以视网膜上出现Ⅲ级光斑为标准,间隔0.5PD,分1~2次完成,1 000~1 200 点/次。
1.3 观察指标比较治疗前后两组患者的眼压和视力改变,观察两组患者的不良反应发生情况。
1.4 统计学方法采用SPSS 22.0 软件进行统计学分析,计数资料用率表示,比较用χ2检验,计量资料用±s表示,进行t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者治疗前后眼压和视力改变比较治疗前,两组患者眼压和视力比较,差异无统计学意义(P>0.05),可进行对比。治疗后,观察组患者的眼压在各阶段(1周、1个月、6个月)均明显好于对照组,差异有统计学意义(P<0.05);治疗后,两组患者视力均较治疗前明显改善,观察组短期治疗效果更好,患者的视力在1个月时好于对照组,差异有统计学意义(P<0.05),其他时段(1周、6个月)比较,差异无统计学意义(P>0.05),见表1。
表1 治疗前后两组患者的眼压和视力改变比较(±s)
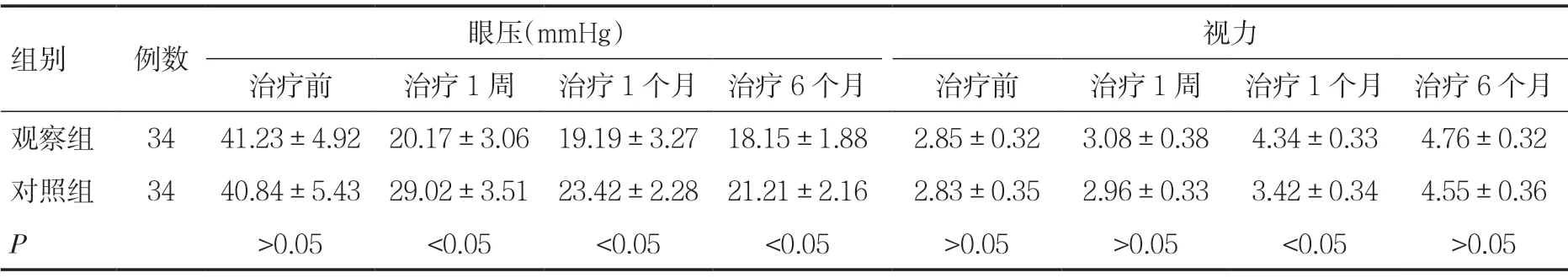
表1 治疗前后两组患者的眼压和视力改变比较(±s)
组别例数眼压(mmHg)视力治疗前治疗1周治疗1个月 治疗6个月治疗前治疗1周治疗1个月 治疗6个月观察组3441.23±4.92 20.17±3.06 19.19±3.27 18.15±1.882.85±0.323.08±0.384.34±0.334.76±0.32对照组3440.84±5.43 29.02±3.51 23.42±2.28 21.21±2.162.83±0.352.96±0.333.42±0.344.55±0.36 P>0.05<0.05<0.05<0.05>0.05>0.05<0.05>0.05
2.2 两组患者不良反应发生情况比较观察组患者不良反应发生率为5.9%(2/34),明显低于对照组的17.6%(6/34),组间差异有统计学意义(P<0.05),见表2。
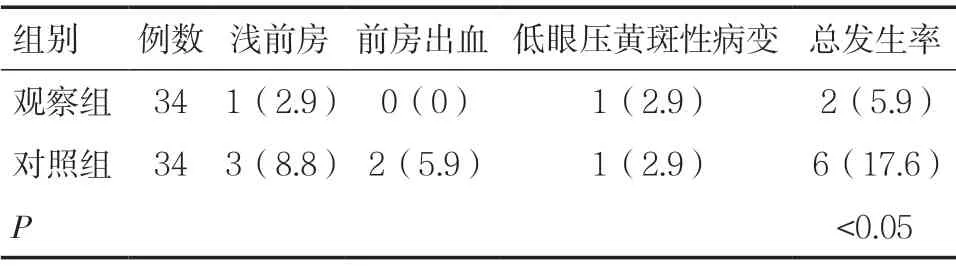
表2 两组患者不良反应发生情况比较[n(%)]
3 讨论
新生血管性青光眼是一种以房角和虹膜出现新生血管为临床特征的青光眼,是公认的病因复杂、破坏性极强、治疗棘手的难治性眼病。血管内皮生长因子在新生血管性青光眼的发病过程中起关键性作用[7]。血管内皮生长因子与其受体相互作用,能促使虹膜和房角的新生血管纤维膜持续增生,随着新生血管膜跨越前房角,房水排出受阻,房角关闭,激发青光眼,与眼压升高具有相关性,阻断血管内皮生长因子的表达已成为治疗新生血管性青光眼的重要手段[8]。
复合式小梁切除术可减少传统的治疗方案引起的低血压、浅前房、纤维细胞过度增生等,但长期效果仍不理想[9]。全视网膜光凝术是青光眼最常用的治疗手段,可封闭视网膜血管无灌注区,减少视网膜细胞受损,通过减少视网膜耗氧量来抑制内皮生长因子形成导致的新生血管形成[10]。但常因高眼压无法控制,无法进行治疗。
康柏西普是由VEGF 家族受体的部分免疫球蛋白区域与人免疫球蛋白G1的Fc 片段融合而 成[11],目前用于年龄相关性黄斑病变的临床治疗,康柏西普能抑制内皮细胞增殖和新生血管的生长,阻止VEGF 家族受体的激活并竞争性抑制VEGF与受体结合[12]。康柏西普于2013年底在我国批准用于新生血管性青光眼的治疗,已在国内外治疗新生血管性青光眼中取得明显进展[13]。康柏西普是一种完全人源化、可溶性的血管内皮生长因子受体,它的VEGFtrap 能结合VEGF-A的所有异构体、VEGF-B 以及胎盘生长因子,靶向性更完全。康柏西普通过降低血管的渗透性能减少新生血管活动,促进新生血管性青光眼患者房角和虹膜面新生血管消退,减少术后前房出血的风险。另外,康柏西普抑制VEGF的表达,可以有效抑制瘢痕形成,研究表明[14],控制术后瘢痕的过度形成是青光眼手术成功与否的关键因素。有报道指出[15],玻璃体腔内注射康柏西普能提高滤过手术的成功率,有效控制眼压,对视功能起到保护作用。
在本研究中,使用康柏西普联合小梁切除术及全视网膜光凝治疗的患者,其眼压改善情况明显好于单纯使用小梁切除术与全视网膜光凝治疗的患者,且短期视力改善更优,可由于机体长期处于高血糖或高血压状态下,视网膜受到不可逆性损伤,因此视力改善效果并不理想,但不良反应发生率更低,安全性较好。
综上所述,对新生血管性青光眼患者使用玻璃体腔注射康柏西普联合小梁切除术及全视网膜光凝治疗,能安全有效地降低眼压,改善短期视力,治疗效果好于单纯使用小梁切除术联合全视网膜光凝治疗。

