过量残留胞浆在精液质量中的评估价值
周敬华,韩瑞钰,陈拽生,默义,周策,王树松
(河北省计划生育科学技术研究院,国家卫计委计划生育与优生重点实验室,石家庄 050071)
目前人类生殖能力呈下降趋势,约有20%的育龄夫妇受到不孕不育的困扰,其中男性因素占到40%~60%[1]。特别是近年来,随着周围环境带来的各种污染、生活压力增大、生活方式改变等因素的影响,男性精液质量呈下降趋势[2]。精子形态分析在男性不育症的诊断和治疗中发挥着重要的作用[3]。在精液形态参数中胞浆小滴(cytoplasmic droplet)和过量残留胞浆(excess residual cytoplasm)作为精子正常和异常部分对其产生截然不同的影响[4]。
早在2003年Fischer等[5]以有生育力和不育男子精液作为标本进行比较,结果发现精子残留胞浆与精子DNA变性呈正相关,不能生育的男性精子残留胞浆和变性DNA的含量明显高于能生育男子。但是国内对于过量残留胞浆与男性不育的研究很少,本文的研究目的是比较不同过量残留胞浆比例组男性精液的检测指标,探讨过量残留胞浆与男性精液质量的相关性,进一步确定过量残留胞浆在男性不育中的影响。
资料与方法
一、研究对象
收集2018年1~4月在本院男科门诊就诊的年龄在22~45岁的男性生育咨询患者为研究对象,共198例。排除标准:(1)存在外伤及遗传性疾病家族史;(2)睾丸、附睾和输精管存在异常;(3)患有乙肝、淋病、梅毒等传染性疾病;(4)染色体核型异常。取其完整精液标本进行分析,并签订知情同意书。
二、主要仪器、试剂
Diff-Quick精子形态染色试剂购自深圳华康生物医学工程有限公司。精子质量分析仪(江苏瑞祺CFT-9201)、相差显微镜BX43(奥林巴斯,日本),DM750光学显微镜(莱卡,德国)。
三、研究方法
1.精液常规分析:禁欲时间为2~7 d,手淫法取精,采用一次性专用塑料取精杯收集射出来的全部精液,立即送实验室,精液液化后按照WHO《人类精液检查与处理实验室手册》(第5版)的标准进行精液质量分析。精液体积:采用称重法测量精液体积;精子浓度:在200倍相差显微镜下,精液标本采用计算机辅助精液分析系统(CASA)计数;前向运动:精子主动地呈直线或沿一大圆周运动,不管速度如何;非前向运动:所有其他非前向运动的形式,如以小圆周泳动,尾部动力几乎不能驱使头部移动,或者只能观察到尾部摆动。系统观察至少6个视野,对至少200个精子进行分级,计数前向运动和 非前向运动精子的百分率。
2. 精液形态分析:参照WHO《人类精液检查处理实验手册》(第5版)用Diff-Quik快速染色法进行形态评估,用油镜检查已染色的涂片。按照WHO推荐标准对精子形态进行评估,判断标准:精子头部外形上应该是光滑、轮廓规则,大体上呈椭圆形;顶体区可清晰分辨,占头部的40%~70%;顶体区没有大空泡,并且不超过2个小空泡,空泡大小不超过头部的 20%;顶体后区不含任何空泡。中段应该细长、规则,大约与头部长度相等;中段主轴应与头部长轴成一条直线。残留胞浆只有在过量时才被认为是异常的,即胞浆超过了精子头大小的1/3时被认为过量残留胞浆。主段应该比中段细,均一,其长约45 μm(约为头部长度的 10倍);尾部应没有显示鞭毛折断的锐利折角;主段可以自身卷曲成环状。按照上述判断标准每例患者均随机计数200个以上精子,并换算出精子形态畸形率。如:过量残留胞浆比例是指计数至少200条精子,其中含有过量残留胞浆的精子数除以计数的所有精子数所得的百分比,具体图示见图1。

注:箭头所指处为过量残留胞浆精子图1 过量残留胞浆精子与正常形态精子(Diff-Quik快速染色法)
3.精液质量分析标准:按照WHO《人类精液检查与处理实验室手册》(第5版)作为精子质量分析的参考标准:(1)精液体积≥1.5 ml;(2)精液PH≥7.2;(3)精子浓度≥15×106/ml;(4)前向运动精子比例≥32%;(5)总活力(前向运动+非前向运动精子比例)≥40%;(6)正常形态精子比例≥4%。
4.分组:按照三分位法将过量残留胞浆精子比例进行分组,胞浆残留比例≤7%的为第1组,共68例;胞浆残留比例7.1%~11.0%的为第2组,共66例;胞浆残留比例>11%的为第3组,共64例。分别比较各组间精液的不同参数,并分析此198例标本中精子过量残留胞浆与精液各参数间的相关性。
5.检测指标:分别记录禁欲天数、精液体积、精子浓度、精子活力百分比(前向运动精子、非前向运动精子及不动精子)、精子异常形态百分比(头部缺陷、颈部缺陷、尾部缺陷、顶体缺陷及过量残留胞浆比例)。
四、统计学处理
结 果
一、不同过量残留胞浆比率组的患者精液质量
统计结果显示,与第3组相比,第1组患者的正常形态率升高、头部缺陷率及颈部缺陷率下降,具有显著性差异(P<0.05);第2组的浓度和正常形态率升高、头部缺陷率及颈部缺陷率下降,具有显著性差异(P<0.05)。随着精液过量残留胞浆比例增高,精子前向运动呈现“下降”趋势,在非前向运动上呈“上升”趋势,在浓度上呈现“先上升后下降”趋势(表1)。

表1 不同过量残留胞浆比例组的精液参数比较(-±s)
注:与第3组比较,*P<0.05
二、过量残留胞浆比例与精液参数的相关性
相关性分析显示:过量残留胞浆比例与精液浓度、精子正常形态率呈显著负相关(P<0.05);过量残留胞浆比例与禁欲天数、非前向运动百分比、头部畸形率、颈部畸形率、尾部畸形率呈显著正相关(P<0.05)(表2)。

表2 过量残留胞浆比例与精液参数的相关性
三、过量残留胞浆比例预测弱精子症及畸形精子症的ROC曲线分析
以精液分析结果为金标准,根据不同的过量残留胞浆比例计算过量残留胞浆比例筛查弱精子症和畸形精子症的灵敏度和特异度。以敏感度为纵坐标,1-特异度为横坐标,绘制ROC曲线(图2、3)。当取过量残留胞浆比例9.1%为cut-off值时,分析其诊断弱精子症(精子前向运动<32%)的敏感性为64.9%,特异性为54.4%,ROC曲线下面积为0.614,标准误为0.045,其95%置信区间(CI)为(0.526,0.702),具有统计学意义(P<0.05);当取过量残留胞浆比例9.1%为cut-off值时,分析其诊断畸形精子症(精子正常形态率<4%)的敏感性为56.7%,特异性为60.6%,ROC曲线下面积为0.610,标准误为0.04,其95%CI为(0.532,0.689),具有统计学意义(P<0.05)(表3)。
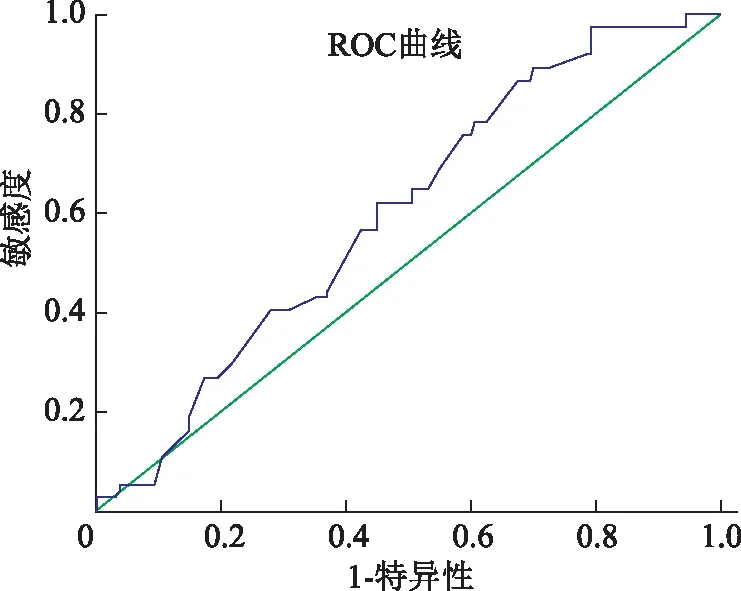
图2 过量残留胞浆比例诊断弱精子症的ROC曲线

图3 过量残留胞浆比例诊断畸形精子症的ROC曲线

表3 过量残留胞浆比例预测弱精子症及畸形精子症分析
讨 论
男性精液检测在诊断和治疗不育症中起着非常重要的作用,特别是对于精子形态的评估与男性不育具有密切的相关性,是评估男性生殖能力的一个重要指标。有研究表明,男性不育人群中由精液异常所致的不育症比例高达70%~80%[6]。虽然从理论上讲,卵母细胞受精只需一条正常精子就可以,但根据WHO相关标准要求,当正常精子形态率小于4%,即精子形态畸形率大于96%时,就很难自然受孕。对于采用辅助生育技术(ART)的夫妇来说,男性精子形态和质量也同样至关重要。
通常正常的精子发生后,大部分精子胞浆通过支持细胞的“细胞质挤压”过程来实现压缩,在睾丸的管腔中,支持细胞将大部分细胞质吞噬为“残余体”,其余部分,大小不会超过精子头部的1/3,这部分胞浆称为胞浆小滴。在大多数非人类哺乳动物当中,这些胞浆小滴从尾部向下迁移并最终在射精时流出,但人类却不同,正常人类精子中的胞浆小滴在射精后仍然存在。根据WHO的最新规定,胞浆小滴是人类精子有生理功能的正常成分,其含有的少量胞浆内储存的多种酶,可以产生适量的活性氧簇(reactive oxygen species,ROS),在精子运动、获能、超激活运动、顶体反应和精卵融合等过程中发挥重要作用[7-8]。而当胞浆小滴超过精子头部的1/3时,称为过量残留胞浆,携带过量残留胞浆的精子在精子发生过程中“细胞质挤压”中断,导致精子发生过程受损,因此带有过量残留胞浆的精子在发生过程中是具有“成熟障碍”的。Cooper等[9]所做的研究阐述了胞浆小滴和过量残留胞浆最大的不同是,过量残留胞浆幸存于用人类的空气干燥技术做的精液涂片,而胞浆小滴没有;二者在位置上也有区别,过量残留胞浆可能跨越整个中段区域,而胞浆小滴则更集中在精子中间的颈部。
早在1997年,Keating等[10]就研究发现胞浆残留的存在与体外受精(IVF)的成功率成显著负相关,与精子膜的完整性及精子浓度也成负相关。俞建军等[11]同样证实不育组精子残留胞浆的比例显著高于生育组,并推测过量残留胞浆可能导致不育的原因是影响了精子的运动速度,由于其不脱落进一步影响到顶部质膜的暴露继而影响受精。本文通过比较不同过量残留胞浆比例组男性精液的检测指标,结果显示过量残留胞浆比例高的组相比于过量残留胞浆比例低的组,二者在精液参数上有不同程度的差异,随着精液过量残留胞浆比例增高,精子在前向运动上呈现“下降”趋势,因此,我们推测:过量残留胞浆是因为降低了精子的前向运动,从而影响了精子的总活力。相关性分析显示过量残留胞浆比例与精液浓度、精子正常形态率呈显著负相关,过量残留胞浆比例与禁欲天数、非前向运动百分比、头部畸形率、颈部畸形率、尾部畸形率呈显著正相关。这与之前的一些研究结果大体一致。
过量残留胞浆由于胞浆含量高,因此含有较高水平的G6PDH,导致更多的NADPH产生,NADPH是ROS产生NADPH氧化酶的底物[12],由于高ROS水平,精子可能呈现氧化应激状态,其特征在于对线粒体和核DNA[13]以及对精子质膜的过氧化损伤[14],使精子活力和功能受损,影响获能和受精[15]。因此我们推测,高比例的过量残留胞浆会产生高水平的ROS,同时升高的ROS水平与增加的细胞凋亡有关[16],当ROS水平超过身体抗氧化系统的能力时,出现氧化应激(Oxidative Stress,OS)[17],OS对精子发生中不成熟精子转变为成熟精子的这个最后阶段产生影响。精子从生精小管到附睾转移期间可能受到损伤,结果导致成熟精子中的OS-依赖型损伤[18]。如此一来,便造成了OS影响精子发生,使精子保留过量残留胞浆,过量残留胞浆又产生过多的ROS,ROS升高导致OS发生的恶性循环,最终影响了精子的活力和形态。
本研究还对过量残留胞浆比例预测弱精子症和畸形精子症做了分析,结果显示,当取过量残留胞浆比例9.1%为cut-off值时,其对于诊断弱精子症和畸形精子症具有一定的价值。提示在临床工作中,过量残留胞浆精子比例高的精液,可能对畸形精子症或弱精子症的诊断提供了一定的预测价值,对临床诊断及治疗具有一定的参考意义。为了降低由于过量残留胞浆产生的过多ROS,可以采用抗氧化剂处理,如使用具有抗氧化作用的维生素A、维生素C、维生素E(生育酚)、谷胱甘肽(GSH)、番茄红素等[19]。因为过量残留胞浆和随后的精子DNA碎片增加,精卵结合障碍,卵胞浆内单精子注射(ICSI)可以作为改善这一障碍的干预措施[20]。
本研究同时提示我们在分析精液质量参数对于临床的指导意义时,还要更全面地了解过量残留胞浆这个特殊结构与男性不育发生的关系,尝试检测人类男性携带过量残留胞浆的发病率,有意识地将过量残留胞浆的检测结果和精液其他常规检测结果联合起来作为评价精子功能和药物疗效的有效参数,这样可能更准确、全面地反映精子质量,弥补单项指标对生育能力评估的不足,为寻找治疗男性不育提供新的思路。但由于本研究样本量较少,因此在今后的研究中应该扩大样本量,进一步在临床中加以探讨和验证,以期更完整地了解其对于男性不育的影响。

