NRS2002及PG-SGA术前评定与筛查胃癌患者营养风险的比较
石迎迎,卞晓洁
近年来,随着临床营养支持治疗技术的日趋成熟和医务人员对临床营养支持治疗重要性的认识逐渐加深,以肠内、外营养为代表的临床营养支持治疗技术在我国发展迅速,并获得了巨大的成功。对患者进行营养风险筛查与评估是进行临床营养支持治疗的第一步。通过筛查与评估的结果来判断患者是否存在营养风险,在此基础上才能制定营养支持治疗方案。鉴于营养筛查与评估的重要性,美国肠外肠内营养学会 (America Society for Parenteral and Enteral Nutrition,ASPEN)在其 2011 年临床指南中明确提出[1]:营养筛查、营养评定与营养干预是营养诊疗的3个关键步骤,将营养筛查与评定列为与营养干预同等重要的地位。
关于营养筛查与评定工具也在不断完善,本文采用使用营养风险筛查工具2002(Nutritional Risk Screening 2002,NRS 2002)和患者自评-主观全面评定(Patient Generated-Subjective Global Assessment,PG-SGA)两种工具分别对笔者所在医院拟接受手术治疗的胃癌住院患者术前进行营养筛查与评定,并对得到的结果进行讨论。
1 资料与方法
1.1 一般资料于2018年4月16日—2018年7月31日入该院胃肠外科拟接受手术治疗的胃癌患者为研究对象。入选标准:临床确诊为胃癌,年龄18~90岁,拟行手术治疗且次日8时前未行手术,该次住院24 h以上,意识清楚。排除标准:不符合胃癌诊断标准,年龄18岁以下或90岁以上,该次住院不足24 h,拟行手术治疗且次日8时前行手术,神智不清楚。最终共168例胃癌患者完成NRS2002和PG-SGA,其中男130例,女38例,年龄24~84岁,平均61岁。
1.2方 法
1.2.1 流程 符合入组标准的患者入院后第2天清晨空腹、脱鞋后行身体测量,包括测身高、体重并计算身体质量指数(body mass index,BMI),并抽取静脉血检测白蛋白。随后由肠外肠内营养专业的临床药师分别用NRS2002和PG-SGA对入组患者进行营养风险筛查、评定。营养不良、超重和肥胖判定标准:采用 BMI中国标准进行判定[2],推荐<18.5 kg/m2为潜在营养不良或体重偏低,18.5~23.9 kg/m2为正常,24~27.9 kg/m2为超重,≥28 kg/m2为肥胖。 根据 《临床诊疗指南:临床营养科分册 (试行,2010版)》[3]中营养指标白蛋白对营养不良进行判定,白蛋白≤30 g/L为营养不良,>30 g/L为营养正常。
1.2.2 NRS2002 总评分包括三部分的总和,即疾病严重程度评分+营养状态受损评分+年龄评分(若年龄≥70岁加1分)。入组的患者均是拟行腹部大手术,故疾病严重程度评分均按2分计算。总评分≥3分,表明患者有营养风险。
1.2.3 PG-SGA 内容包括患者自评和医务人员评估,总评分是患者自评分+疾病评分+应激状态评分+体格检查得分。总评分<4分提示营养状况良好,4~8分提示需要营养支持和对症治疗,≥9分则急需改善症状的治疗和营养干预。一般将≥4分认定为有营养风险或营养不良。
1.3 统计学处理采用SPSS 17.0软件对数据进行录入、整理及分析,计数资料以(%)描述。以配对卡方检验和Kappa值比较NRS 2002与PG-SGA筛查结果的一致性。采用相关性分析比较NRS 2002和PG-SGA与传统营养指标的相关性。选取P<0.05为差异具有统计学意义。
2 结果
2.1 营养状况168例胃癌患者,BMI在16.4~31.5 kg/m2,平均值为23.1 kg/m2。按照中国人群BMI标准,营养不良有5例(3%),正常97例(57.7%),超重57例(33.9%),肥胖9例(5.4%)。人血白蛋白在 24~46.3 g/L,平均值为 38.9 g/L,其中≤30 g/L有5例(3%),>30 g/L有 163例(97%)。
2.2 筛查结果168例胃癌患者中,采用NRS2002筛查,评分<3分有86例(51.2%),评分≥3分有82例(48.8%)。采用PG-SGA 评定,评分<4分有42例(25%),评分≥4分有126 例(75%)。NRS2002筛查有营养风险占48.8%,PG-SGA评定有营养风险占75%,后者明显高于前者,且差异具有统计学意义(P<0.05)。 见表 1。

表 1 患者营养状况与筛查结果汇总
2.3 NRS2002与PG-SGA一致性检验表2中Kappa=0.459,提示两种工具筛查评定结果存在一致性,但是Kappa在0.4~0.75范围内,一致性一般;P<0.001,提示该结果有统计学差异。
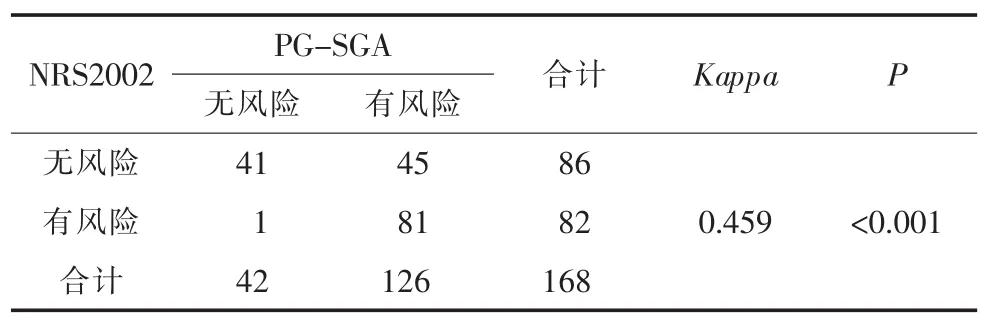
表 2 NRS2002与PG-SGA一致性检验结果
2.4 NRS2002、PG-SGA与各单项营养指标分级指标的关系表3中Kappa均<0.4,说明营养指标划分营养不良与两种工具筛查评定结果一致性较差,营养指标划分营养不良与NRS2002筛查结果P<0.05,提示该差异具有统计学意义。
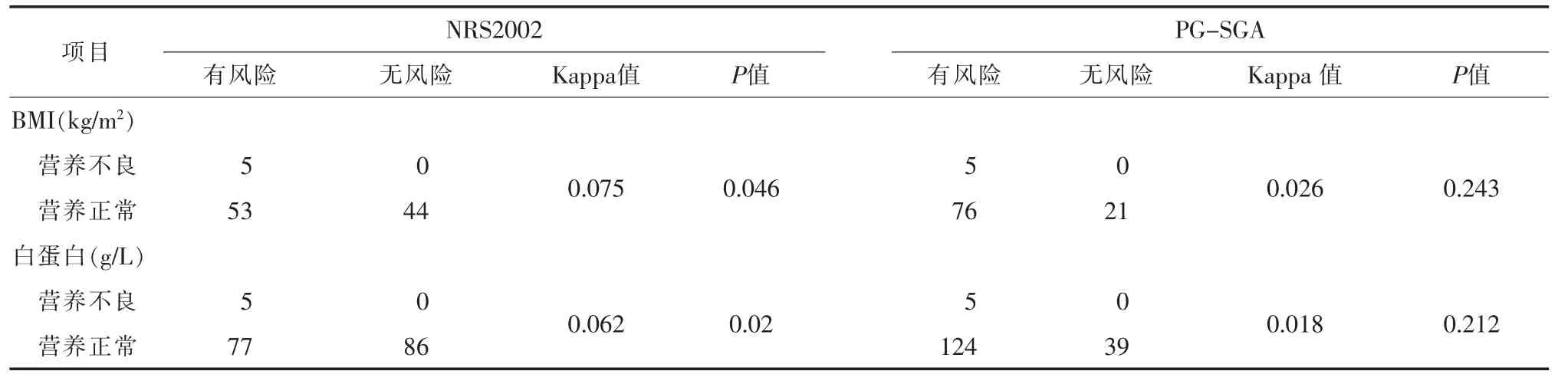
表 3 按照各项营养指标划分营养不良时与NRS2002、PG-SGA一致性检验结果
3 讨论
营养筛查与营养评定的区别在于,筛查是发现是否有导致不良临床结局的相关营养风险或发生营养不良的危险程度,而营养评定则侧重于进行营养状况的分级,根据营养评定的结果确定液体及营养素需求、营养支持途径以及营养检测指标。临床工作中常用生化指标来判断患者营养状态。该研究中两种工具筛查评定结果与传统营养指标BMI、ALB虽然有一致性,但一致性较差,虽然上述传统生化指标也可反映患者的营养状态,但是营养不良与营养风险是两个不同的概念。
NRS2002和PG-SGA可识别患者是否存在营养不良或营养风险,这是制定营养支持治疗计划的前提。NRS2002是国际上第一个有循证医学基础的营养风险筛查工具,同时也是目前应用最广泛的住院患者营养风险筛查工具[4],有助于术前营养支持的抉择。PG-SGA是国内外指南推荐的适合肿瘤患者营养评定的工具,它由患者自我评估(体重、摄食情况、症状、活动和身体功能)与医务人员评估(疾病和营养需求的关系、代谢需要以及体格检查)两部分组成,能较为全面地反映了患者的营养状况,而且还从定性及定量两方面给予评估[5,6],更为客观地反映了肿瘤患者的营养状况。
此次研究显示,在168例拟接受手术治疗的胃癌住院患者中,NRS2002筛查有营养风险占48.8%,PG-SGA评定有营养风险占75%,且差异具有统计学意义。NRS2002筛查出存在营养风险患者例数明显低于PG-SGA评定出的例数,这与其他文献报道的结论一致[7,8]。同时该研究显示两种工具筛查评定结果存在一致性,但一致性一般。综上,在临床中对拟接受手术治疗的胃癌住院患者营养风险筛查时,为了避免遗漏,建议将NRS2002与PGSGA联合使用。

