鼻窦中线癌一例
孙诗昀, 丁莹莹
病例资料患者,男,46岁,于2018年2月感冒后出现剧烈头痛,在外院行CT及鼻内镜发现双侧蝶窦肿物,考虑神经内分泌癌。入我院后行MRI检查示蝶窦、后鼻孔、斜坡区混杂长T1长T2病灶,增强不均匀强化(图1a~c);伴多组鼻窦炎;双侧咽旁后间隙淋巴结肿大,不均匀强化,考虑淋巴结转移(图1d)。CT示双侧蝶窦、后组筛窦不规则混杂低密度肿块,不均匀中度强化(图1e)。病理切片再次免疫组化染色及专家会诊后显示CK(+)、NUT(+)、Vimontin(+),最终确诊为(蝶窦)中线癌(图1f)。于2018年5月起行异环磷酰胺、表阿霉素、长春新碱(IFO+EPI+VCR)联合方案化疗,8周后患者病情有所缓解。CT示窦腔积液较前减少,鼻窦炎较前减轻,双侧咽旁后间隙淋巴结较前缩小。
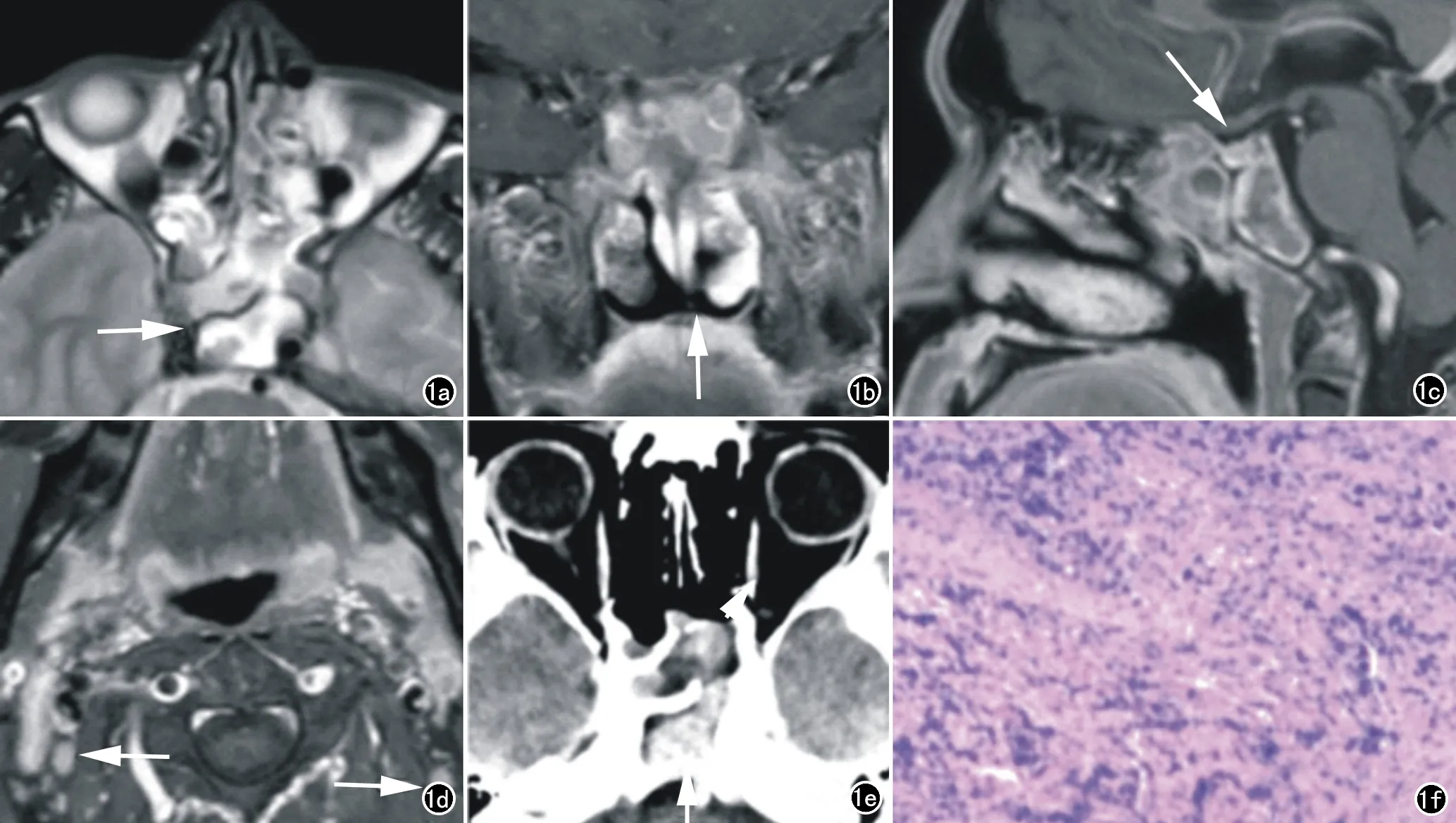
图1 鼻窦中线癌患者。a) MRI轴面T2w平扫示双侧蝶窦混杂高信号肿块(箭); b) MRI冠状面增强示后鼻孔区病灶不均匀强化(箭); c) MRI矢状面增强示斜坡区病灶不均匀强化(箭); d) MRI轴面增强示双侧咽旁间隙及颈外侧区肿大淋巴结不均匀强化(箭); e) CT增强示蝶窦、后组筛窦病灶不均匀中度强化(箭); f) 病理切片苏木素-伊红染色显示肿瘤细胞核大深染(HE,×40)。
讨论中线癌(NUT midline carcinoma,NMC)是指伴睾丸核蛋白(the nuclear protein of testis,NUT)基因重排的一种高度恶性肿瘤,好发于儿童及青年的中线器官,常见于肺、头颈、纵隔等,也有原发于腹部或髂骨者[1,2]。本例为原发于蝶窦的中年男性。其具有高度侵袭性,常发生淋巴结、骨、肺等组织转移,预后极差,中位总生存期仅6.7个月[3]。本病多以并发症为初诊症状,如纵隔NMC常合并上腔静脉压迫综合征及胸腔积液,鼻咽部NMC常合并鼻窦炎等。临床多以放化疗联合为主,也有多模式联合靶向治疗者[4],但疗效欠佳,目前为止国内外仅报道1例痊愈病例[5]。中线癌多伴染色体t(15;19) (q13;p13.1)基因易位和BRD4-NUT融合基因形成,少数病例可形成NUT-variant融合基因[6]。免疫组化显示NUT(+),FISH可检测到BRD-NUT融合基因[7]。
关于中线癌影像表现的文献相对较少,但几乎都包含以下特征[2,8-11]:①CT表现为混杂低密度肿块,边界不清,其内可见低密度的坏死区;②MRI表现为混杂长T1长T2信号影,增强不均匀强化;③常伴淋巴结转移或侵犯周围组织;④PET-CT表现为肿块内18F-FDG聚集,易发现全身转移灶。
由于中线癌的罕见性及影像特征不典型性,常需将该病纳入鉴别诊断[12],本例患者影像表现也需如此。①鳞状细胞癌:CT表现为鼻腔-鼻窦内软组织肿块影,边界不清,密度不均,常侵犯周围组织,少有淋巴转移。MRI表现为T1w低-等信号,T2w等-高信号,增强不均匀强化。②腺样囊性癌:CT、MRI表现与鳞癌相似,沿神经周围侵犯为特点,可呈“跳跃式”生长,少有淋巴结转移。③神经内分泌癌:常伴内分泌改变的临床表现。CT表现为病灶内葡萄状低密度影。MRI表现为等T1稍高T2信号,增强不均匀强化。本例患者最初误诊为该病。
目前对于中线癌大多在未分化癌的回顾性研究中发现的,侵袭性和远处转移是本病最显著的特征,根据其独特的发病位置(身体中线区域)、NUT融合基因形成的病理特征,疾病快速进展的临床表现,得以和大多数实性肿瘤相鉴别。
——书写要点(三)

