通窍活血汤合星香散化裁联合“通督开窍”针法治疗痰瘀互结证脑梗死后吞咽障碍患者的临床疗效
徐珺,周洁
吞咽障碍是脑梗死常见并发症之一,主要由吞咽功能相关神经损伤所致,主要临床表现为饮水呛咳,误吸所致肺炎甚至窒息,可严重影响患者生活质量[1-2]。据报道,脑梗死后吞咽障碍发生率为30%~65%[3]。目前,针对脑梗死后吞咽障碍患者,临床主要采用传统鼻胃管进食给予营养支持及吞咽功能训练改善咽部肌肉灵活协调性,但效果并不十分理想[4]。近年来,中药联合针刺疗法在改善神经功能、增强吞咽肌运动能力、防止吞咽肌群失用性萎缩、促进局部血液循环等方面效果突出[5]。本研究旨在观察通窍活血汤合星香散化裁联合“通督开窍”针法治疗痰瘀互结证脑梗死后吞咽障碍患者的临床疗效,现报道如下。
1 资料与方法
1.1 纳入、排除及脱落标准
1.1.1 纳入标准 (1)年龄45~70岁;(2)首次脑梗死;(3)血压、血糖控制良好;(4)患者意识清楚。
1.1.2 排除标准 (1)晕针或不能耐受针刺者;(2)合并严重心、肺、肝、肾等重要脏器疾病者;(3)合并自身免疫系统疾病、造血系统疾病、重度感染、肿瘤、出血性疾病者;(4)伴有食管病变、咽部肌群病变者;(5)非脑梗死所致吞咽障碍者;(6)妊娠期或哺乳期妇女;(7)过敏体质或有过敏史者。
1.1.3 脱落标准 (1)临床资料不全者;(2)正在参加其他临床试验者;(3)自然脱落、无法随访者;(4)突发事件亟需退出试验者;(5)中途要求退出试验者。
1.2 一般资料 选取2015年4月—2018年10月苏州市第七人民医院和苏州高新区人民医院收治的脑梗死后吞咽障碍患者106例,西医诊断符合《各类脑血管疾病诊断要点》[6]中脑梗死后吞咽障碍的诊断标准,中医诊断符合《中药新药临床研究指导原则(试行)》[7]中痰瘀互结证的诊断标准,并经颅脑CT或磁共振成像(MRI)、电视透视吞咽检查等确诊。采用随机数字表法将所有患者分为对照组和观察组,每组53例。两组患者性别、年龄、病程、脑梗死类型、合并症及后遗症发生率比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经苏州市第七人民医院和苏州高新区人民医院医学伦理委员会审核批准,所有患者对本研究知情并签署知情同意书。
1.3 治疗方法 两组患者均给予常规治疗,包括保护神经、抗血小板聚集、抗凝、降压、降糖、调脂、稳定斑块及维持水电解质平衡等。
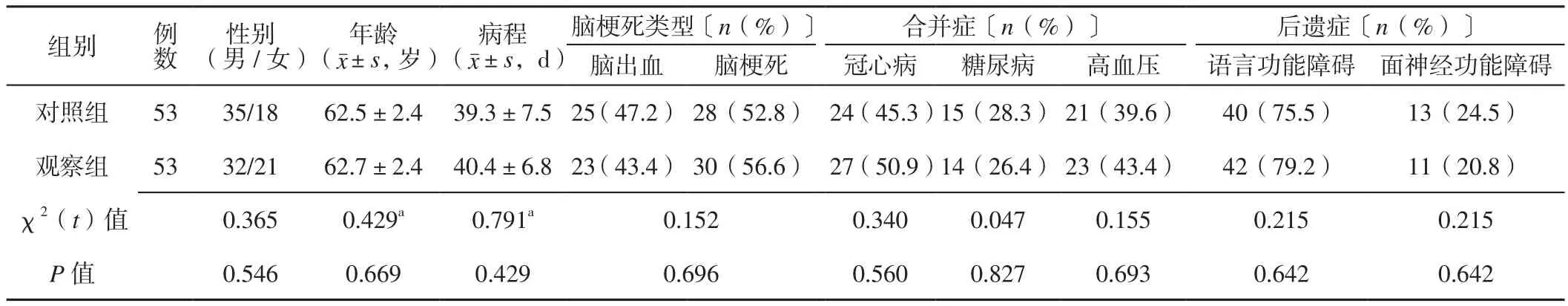
表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups
1.3.1 对照组 对照组患者在常规治疗基础上进行吞咽功能训练,包括调整进食体位和姿势、舌肌训练、呼吸训练、吞咽器官运动训练、吞咽技巧、声带内收训练、屏气-发声运动、强化声门闭锁等,20 min/次,1次/d,5 d/周,连续训练4周。
1.3.2 观察组 观察组患者在对照组基础上给予通窍活血汤合星香散化裁联合“通督开窍”针法治疗,具体如下:(1)通窍活血汤合星香散方剂组成:赤芍15 g,川芎10 g,桃仁15 g,红花10 g,鸡血藤20 g,黄芪20 g,地龙12 g,白僵蚕9 g,茜草9 g,麻黄10 g,(炒)山楂30 g,姜黄连8 g,胆星9 g,木香10 g,甘草6 g。随症化裁:气虚甚者加(炒)党参20 g,湿浊甚者加藿香9 g,热象明显者加黄连6 g,风邪严重者加蝉蜕10 g、防风8 g,瘀血甚者加当归15 g、全蝎3 g,痰多者加半夏9 g、胆星6 g;1剂/d,上述药物加老葱3根(切碎)、红枣7个(去核)、鲜姜9 g(切碎)水煎后去渣取汁,分3次于饭后半小时服用,1周为1个疗程,连续干预4个疗程。(2)“通督开窍”针法:取百会穴、神庭穴、哑门穴、太冲穴、合谷穴、丰隆穴、足三里穴、三阴交穴、廉泉穴、翳风穴,常规消毒后针刺,得气后取柔和酸胀针感,每次留针20 min,1次/d,5次/周,1周为1个疗程,连续干预4个疗程。
1.4 观察指标
1.4.1 临床疗效 比较两组患者临床疗效,临床疗效判定标准[7]:干预后患者临床症状基本消失,吞咽功能明显改善,洼田饮水试验提高≥2级为显效;干预后患者临床症状、吞咽功能均有所好转,洼田饮水试验提高1级为有效;达不到显效和有效标准为无效。
1.4.2 吞咽功能 采用吞咽造影检查(Video Fluoroscopy Swallowing Study,VFSS)评分、洼田饮水试验分级及标准吞咽功能评价量表(Standardized Swallowing Assessment Scale,SSA)评估两组患者干预前后吞咽功能[8]。VFSS总分10分,评分越高提示患者吞咽功能越好。根据患者坐位饮水30 ml后吞咽、呛咳情况评定洼田饮水试验分级,I级:5 s内一次性饮下水,且无呛咳;Ⅱ级:分2次以上饮下水,饮水变慢或有停顿,吞咽有轻度费力,无呛咳;Ⅲ级:可一次性饮完,饮水明显变缓慢,但有呛咳;Ⅳ级:分2次以上饮完水,有呛咳;Ⅴ级:不能全部饮完水,频繁呛咳。SSA包括临床检查、让患者吞咽5 ml水3次及让患者吞咽60 ml水,总分18~46分,评分越低提示患者吞咽功能越好。
1.4.3 神经功能 采用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)[9]评估两组患者干预前后神经功能缺损程度,该量表包括意识水平、最佳凝视、视野、面瘫、上肢运动、下肢运动、肢体共济失调、感觉、语言、构音障碍及消退和不注意共11项内容,总分42分,评分越高提示患者神经功能缺损程度越重。
1.4.4 生活质量 采用吞咽障碍特异性生活质量量表(SWAL-QOL)[10]评价两组患者干预前后生活质量,该量表包括心理压力、食物选择、进食意愿、进食时间、吞咽负担、饮食恐惧、语言交流、心理健康、社会功能、睡眠、症状/频率11个维度共44个条目,总分100分,评分越高提示患者生活质量越好。
1.4.5 并发症/不良反应 观察两组患者干预期间并发症/不良发生情况,并发症主要包括吸入性肺炎、低蛋白血症、胃食管反流、误吸等,不良反应主要为药物相关不良反应。
1.5 统计学方法 采用SPSS 20.0统计学软件进行数据处理,符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料分析采用χ2检验;等级资料分析采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 观察组患者临床疗效优于对照组,差异有统计学意义(u=13.742,P=0.023,见表2)。

表2 两组患者临床疗效比较(例)Table 2 Comparison of clinical effect between the two groups
2.2 VFSS评分、洼田饮水试验分级及SSA评分 两组患者干预前VFSS评分、洼田饮水试验分级及SSA评分比较,差异无统计学意义(P>0.05);观察组患者干预后VFSS评分高于对照组,洼田饮水试验分级优于对照组,SSA评分低于对照组,差异有统计学意义(P<0.05,见表3)。
2.3 NIHSS评分、SWAL-QOL评分 两组患者干预前NIHSS评分、SWAL-QOL评分比较,差异无统计学意义(P>0.05);观察组患者干预后NIHSS评分低于对照组,SWAL-QOL评分高于对照组,差异有统计学意义(P<0.05,见表4)。
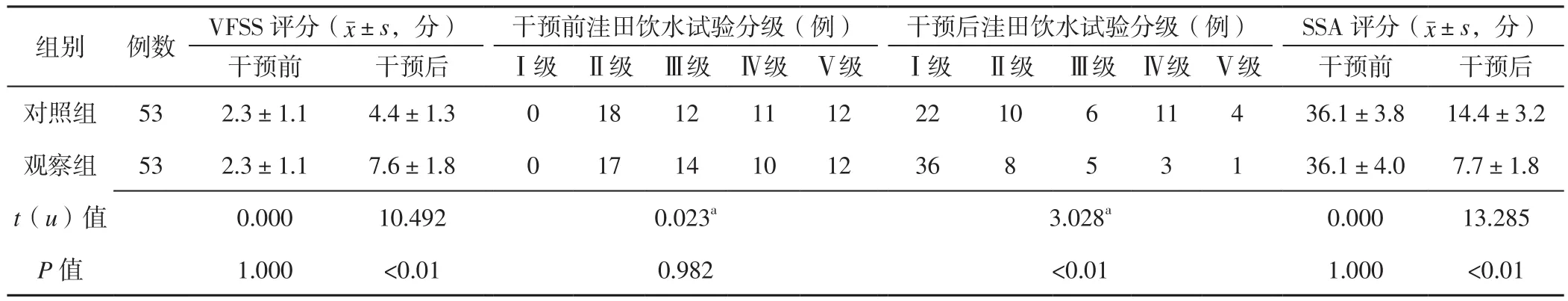
表3 两组患者干预前后VFSS评分、洼田饮水试验分级及SSA评分比较Table 3 Comparison of VFSS score,Water swallow test grading and SSA score between the two groups before and after intervention
表4 两组患者干预前后NIHSS评分、SWAL-QOL评分比较(±s,分)Table 4 Comparison of NIHSS score and SWAL-QOL score between the two groups before and after intervention
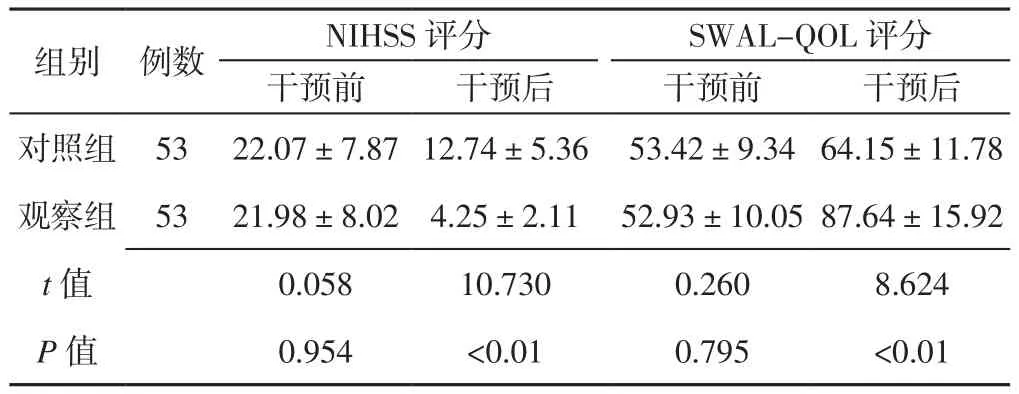
表4 两组患者干预前后NIHSS评分、SWAL-QOL评分比较(±s,分)Table 4 Comparison of NIHSS score and SWAL-QOL score between the two groups before and after intervention
注:NIHSS=美国国立卫生研究院卒中量表,SWAL-QOL=吞咽障碍特异性生活质量量表
组别 例数 NIHSS评分 SWAL-QOL评分干预前 干预后 干预前 干预后对照组 53 22.07±7.87 12.74±5.36 53.42±9.34 64.15±11.78观察组 53 21.98±8.02 4.25±2.11 52.93±10.05 87.64±15.92 t值 0.058 10.730 0.260 8.624 P值 0.954 <0.01 0.795 <0.01
2.4 并发症/不良反应 干预期间,对照组患者发生吸入性肺炎5例、低蛋白血症3例、胃食管反流4例、误吸2例,并发症发生率为26.4%;观察组患者发生吸入性肺炎2例、低蛋白血症2例、胃食管反流1例,并发症发生率为9.4%。观察组患者干预期间并发症发生率低于对照组,差异有统计学意义(χ2=5.370,P=0.021)。两组患者干预期间均未发生明显不良反应。
3 讨论
吞咽障碍是脑梗死后最常见的神经功能障碍之一,患者因长期鼻饲而导致鼻腔、咽部、胃部不适,无法正常进食而引发营养不良、脱水,此外还易并发误吸、吸入性肺炎、窒息等[11]。据统计,约33%的脑梗死患者因吞咽障碍而导致吸入性肺炎,严重影响患者的生活质量,延长患者住院时间,增加病死率[12]。因此,吞咽障碍是脑梗死患者康复阶段的重要内容。目前,吞咽障碍的治疗方法主要包括现代康复训练、传统针灸疗法及手术等[13]。
现代医学研究表明,吞咽障碍的主要发生机制为脑梗死后脑组织缺氧、缺血、充血、水肿等导致双侧皮质延髓束损伤,引起假性延髓麻痹,同时损伤脑干吞咽神经、舌下神经、迷走神经等[14-15]。中医学理论中无吞咽障碍相关记载,但根据其症状可归属于中风后“喉痹”“暗痱”“噎膈”“舌謇”等范畴,主要病机为痰浊和瘀血闭阻于咽喉而导致局部经络不通,咽喉开闭失司[16]。《医林绳墨》记载:“涎痰壅盛,则舌强而难吞”,其治疗须化痰、祛瘀并举。通窍活血汤首载于王清任的《医林改错》,可通窍活血、行气止痛。星香散为除痰之剂。通窍活血汤合星香散符合脑梗死后吞咽障碍患者痰瘀互结证的病机特点,遣方用药强调“活血以通窍”“治痰先治气”,方中赤芍、川芎、桃仁、红花、鸡血藤具有养血活血、化瘀通络等功效;黄芪主补气行气,培本固元;地龙、白僵蚕行散通络,擅祛风化痰、通络散结;考虑瘀滞久者必内生化热,因此加茜草寒凉,入血能通瘀活络,具有行血凉血之功效;麻黄辛温走表,长于调血脉,通九窍,使邪有出路;(炒)山楂主酸收,酸甘化阴、濡养胃腑,还可制约白僵蚕等辛咸之性;黄连苦寒直入中焦,长于清泻中焦湿热,舒畅中焦气机;胆星开窍化痰;木香主治气,气顺则痰消;甘草健脾益气,调和诸药;诸药攻补兼施,共奏行气化痰、活血开郁、利咽开音之功效。
目前,采用针刺治疗脑梗死并发症者越来越多,针刺可通过刺激特定穴位而提高大脑皮质兴奋性、改善血流动力学和脑组织微循环、促进新陈代谢、增强脑细胞活性,有利于神经反射通路的修复和重建,具有良好的通督开郁、行气活血、疏通经络、开窍利咽等功效[17]。本研究所用“通督开窍”针法以局部取穴为主,其中百会穴居于巅顶,为诸阳之会,其穴性属阳,针刺之可通达阴阳脉络、连贯周身经穴、清上亢之浮阳,有醒脑开窍之功效,《备急千金要方》中曰:“中风失喑,不能言语,缓纵不遂,先灸天窗五十壮,息火仍移灸百会五十壮。”可见百会穴为治疗中风后失语的要穴;神庭穴位于头部,属督脉,乃天部之气聚散之所,针刺之可清头散风、镇静安神;哑门穴位于项后正中线脑后空窍,与脑直接相连,针刺之可通督扶阳、通经调气、充脑益髓,是治疗舌强不语的首选穴;太冲穴为足厥阴肝经之原穴,属阴,主血,重浊下行;合谷穴属阳,主气,清轻升散,针刺太冲穴配合谷穴可镇痉安神、平肝熄风、行气活血、疏肝和胃、祛风止痛;丰隆穴属足阳明胃经,针刺之可健脾化痰、和胃降逆、开窍;足三里穴为足阳明胃经要穴,针刺之可祛风豁痰、扶正培元、除瘀通络;三阴交穴为足三阴经(脾、肝、肾)的交会穴,针刺之可补益肝肾、健脾和胃、行气活血、疏经通络;廉泉穴为任脉腧穴,亦是阴维脉、任脉交会穴,《景岳全书》记载廉泉穴“治舌下肿、口疮、舌纵、舌根急缩”;翳风穴为手足少阳经的交会穴,针刺之可聪耳通窍、散内泄热;上述诸穴配伍,可疏通颈咽部经络气血,共奏通督开窍、活络利咽之功效。
梁碧莹等[18]研究表明,中药、针刺等中医疗法在改善吞咽功能等方面具有良好的协同作用。本研究结果显示,观察组患者临床疗效优于对照组;干预后观察组患者VFSS评分、SWAL-QOL评分高于对照组,洼田饮水试验分级优于对照组,SSA评分、NIHSS评分低于对照组,提示通窍活血汤合星香散化裁联合“通督开窍”针法治疗痰瘀互结证脑梗死后吞咽障碍的临床疗效确切,能有效改善患者吞咽功能、神经功能,提高患者生活质量,与刘军兵等[19]研究结果相一致;分析其作用机制主要如下:(1)通窍活血汤合星香散中单味活血药如赤芍、川芎、鸡血藤等具有促进舌脉局部血液微循环等作用,通窍活血汤能促进受损神经元恢复,有效强化神经中枢对吞咽动作的控制,进而改善吞咽功能。(2)通窍活血汤能减轻脑缺血再灌注损伤[20],可通过促进海马区内突触素1、脑源性神经生长因子表达而改善神经功能[21]。(3)针刺哑门穴能改善受损脑组织血供和营养,增加局部神经组织血液灌注,利于受损神经元修复[22];针刺廉泉穴可直接刺激吞咽肌群和舌咽末梢神经,反射性增强延髓兴奋性,恢复吞咽反射弧[23];翳风穴深层有颈外动脉的分支耳后动脉及面神经等,浅层分布耳大神经和颈外静脉属支,针刺翳风穴可增强咽腭肌、软腭、颏舌肌、舌骨舌肌等与吞咽相关肌肉的灵活与协调性,促进上位运动神经元功能恢复[24]。本研究结果还显示,观察组患者干预期间并发症发生率低于对照组,两组患者干预期间均未发生明显不良反应,提示通窍活血汤合星香散化裁联合“通督开窍”针法能有效降低痰瘀互结证脑梗死后吞咽障碍患者并发症发生风险,且安全性较高。
综上所述,通窍活血汤合星香散化裁联合“通督开窍”针法治疗痰瘀互结证脑梗死后吞咽障碍的临床疗效确切,能有效改善患者吞咽功能、神经功能,提高患者生活质量,降低并发症发生风险,且安全性较高,值得临床推广运用。
利益冲突:本研究部分病例来源于第一作者徐珺原工作单位苏州市第七人民医院,无利益冲突。

