纤维样肾小球病1例报道及文献回顾
黄雷招 杨天开 庞雅君 曾 蕾
广东省湛江中心人民医院肾内科,广东湛江 524033
纤维样肾小球病(fibrillary glomerulopathy,FGP)是一类少见原发性肾小球疾病,起病症状无特异性,绝大多数患者没有合并全身系统性疾病。约0.06%患者术后活检确诊。以国外报道较多,1995年以前,国内未见相关报道。该病以男性好发,多在中老年起病,发病年龄多在40~60岁[1]。临床表现为大量蛋白尿、镜下血尿、高血压等[2]。电镜下表现为纤维样物质(直径15~20mm)弥漫性或团块状分布于肾小球系膜区和(或)基底膜区[2]。现将我科2018年7月经电镜确诊为FGP患者1例,结合相关文献,就其主要病理改变、临床表现及鉴别诊断报道如下。
1 临床资料
1.1 一般资料
患者男,64岁,因“反复双下肢浮肿1年余,再发并视物模糊10d余”入院。缘患者于1年余前开始反复出现双下肢轻度浮肿,伴有排泡沫状尿液,未诉明显不适,多次于诊所就诊,予治疗后(具体不详)双下肢浮肿可消退,但反复发作。10余天前患者下蹲时出现一过性头晕发作,非天旋地转样,无头痛、恶心、呕吐,后出现视物模糊,无明显视物重影。既往史:发现高血压病10多年,平素最高血压达BP200/100mm Hg,不规则服用硝苯地平控释片治疗,血压控制不佳。有长期吸食水烟史。
入院后查血压BP190/80mm Hg,体格检查:T36.5℃、P55次 /min,R20次 /min,BP172/72mm Hg。全身淋巴结无肿大,心、肺、腹查体阴性,双下肢轻度凹陷性水肿。辅助检查显示:查血红蛋白浓度,101g/L;尿素氮,10.40mmol/L;肌酐,212μmol/L;尿蛋白,3+g/L;24小时尿蛋白定量,4.34g/24h;血红蛋白浓度,101g/L;白蛋白,28.4g/L,尿素氮,12.59mmol/L,总蛋白,49.2g/L; 尿隐血,1+cells/μL;尿蛋白,3+g/L;葡萄糖,2+mmol/L;24h尿蛋白定量,4.34g/24h;24h尿量,1.500L/24h。乙型肝炎DNA测定(定量):乙型肝炎病毒脱氧核糖核酸,44IU/mL。心脏彩超提示:左室壁增厚;主动脉瓣钙化并轻度关闭不全;二尖瓣钙化并轻度关闭不全;三尖瓣轻度关闭不全;中度肺动脉高压;左室舒张功能欠佳,左室收缩功能未见异常;EF68%。24小时动态心电图示显著窦性心动过缓,偶发多源房性早搏伴短阵房性心动过速,下侧壁ST-T改变。骨髓片提示增生性贫血骨髓象。
到我院心内科住院予控制血压、护肾、营养心脏等治疗,考虑患者肾脏原发病因不明,尿蛋白较多,符合肾病综合征表现,有行肾活检指征,征得患者及家属同意到我科行肾活检术。为了进一步诊治拟“肾病综合征、慢性肾衰竭(氮质血症期)”收入我科。
1.2 镜检
患者于2017年3月27日行肾活检术,病理送广州金域检验中心,病理报告示可见23个肾小球,其中6个肾小球球性硬化,其余肾小球系膜区呈结节状增生,以系膜基质增生为主,毛细血管襻呈分叶状,可见K-W结节形成,部分毛细血管瘤样扩张,基底膜弥漫性增厚,但钉突样结构不明显,上皮下、内皮下未见嗜复红蛋白沉积,部分肾小球球囊周纤维化。肾小管上皮颗粒及空泡变性,可见少量蛋白管型,多灶状及片状萎缩(萎缩面积约莫60%),肾间质多灶状及片状炎症细胞浸润伴纤维化,小动脉管壁增厚,细动脉玻璃样变,管腔狭窄。见图1~4。
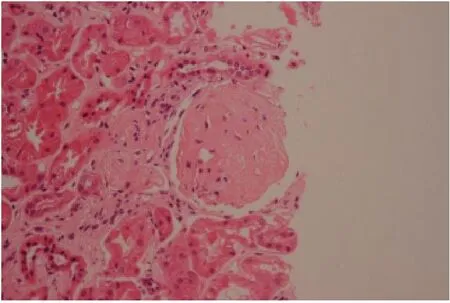
图1 肾组织HE染色×400
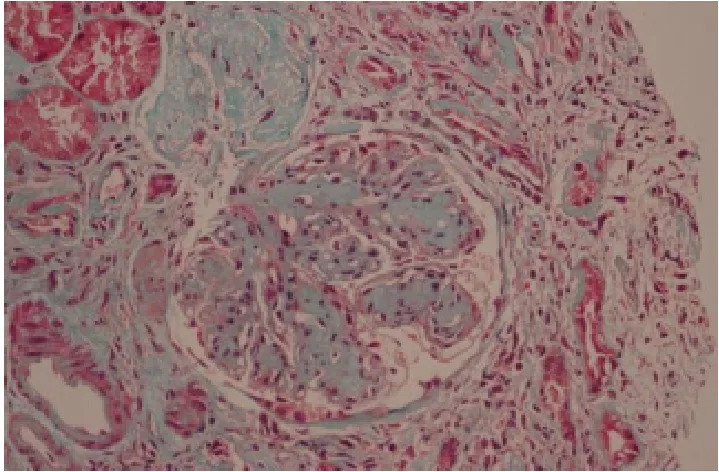
图2 肾组织Masson染色×400
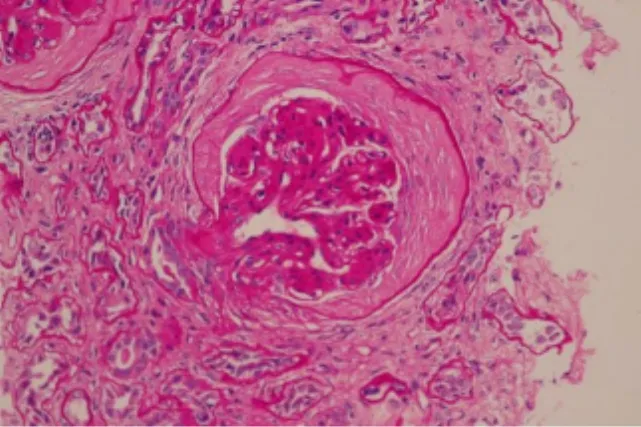
图3 肾组织PAS染色×400
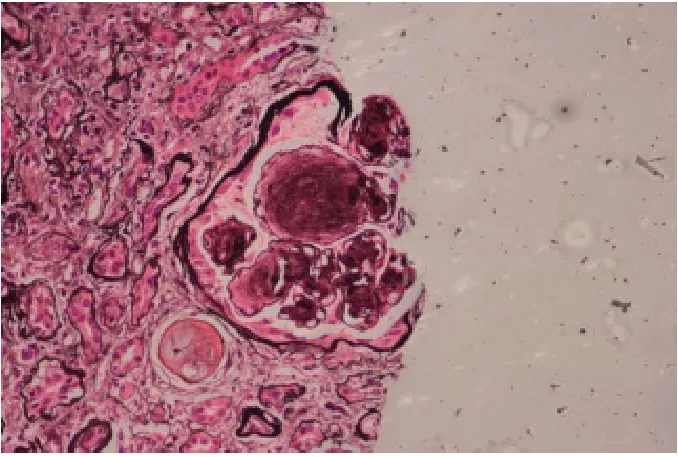
图4 肾组织PASM染色×400
1.3 免疫组化染色
免疫荧光见4个肾小球,IgG 阴性,IgM +/-,IgA +,C3 +,C1q +/-。HBsAg 阴性,HBcAg阴性,HBeAg阴性,IgG1阴性,IgG4阴性,PLA2R阴性。
1.4 电镜观察
电镜下镜下检测1个肾小球,毛细血管内皮细胞明显空泡变性,个别管腔内可见红细胞聚集,无明显内皮细胞增生,部分毛细血管襻受压,部分管腔狭窄。肾小囊壁层增厚、分层,壁层细胞空泡变性,无明显增生。基底膜弥漫均质增厚,厚度达到800nm。上皮细胞肿胀,空泡变性,足突弥漫融合。系膜细胞和基底增生,结节形成。未见电子致密物沉积,系膜区可见纤维样物质沉积,直径约10~30nm,排列紊乱。肾小管上皮细胞空泡变性,少数肾小管萎缩,肾间质少量炎症细胞浸润,个明毛细血管管腔内可见红细胞聚集。小动脉管壁增厚。
2 讨论
纤维样肾小球病(fibrillary glomerulopathy,FGP)是一类罕见的肾小球疾病。其病理表现为肾小球内大量纤维样物质或中空微管样物质沉积在肾小球内,该物质比较淀粉丝粗,较胶原纤维细[4]。刚果红染色阴性为其特点,发病时不伴有系统性疾病[5]。由于其预后较差,逐渐得到临床重视。近年来,有观点认为FGP是一种新型原发肾小球疾病,国内外文献对该病的报道逐渐增加,至今已接近200例。又由于其临床表现没有特异性,因此,需结合病理表现对该病进行确诊,研究表明,肾活检患者里,该类疾病发生率为0.8%~2.0%[6-8]。
FGP病因及发病机制不淸。有研究表明,肾小球上纤维物质可能来源于血液循环中免疫蛋白的聚合、修饰[9]。另有研究表明,纤维物质可能来源于IgG、C3等免疫球蛋白、补体结合淀粉样P物质所构成。后一种观点经过动物实验得到佐证。在敲除 CD2 相关蛋白(CD2-associated protein,CD2AP)的小鼠的研究中,CD2AP分子80kD(存在于T淋巴细胞与抗原呈递细胞的特殊链接间的物质),负责连接于肾小球上皮细胞与构成足突裂隙膜成分的nephrin胞浆。当CD2AP 缺乏时,小鼠表现为先天性肾病综合征及免疫功能缺陷。电镜下可见与人类FGP相似的平行微管样结构在系膜区和内皮下沉积[10]。
FGP临床表现基本相似。患者年龄范围为10~80岁,发病高峰为40~60岁,男性比例偏高。几乎所有患者均有蛋白尿,其中60%~70%患者达到肾病综合征范畴[11]。大多数患者(70%~80%)有镜下血尿,约半数以上患者有高血压。多数患者肾功能持续恶化,平均随访4年约半数患者发展为终末期肾衰竭。其进入ESRD的相关危险因素包括年龄大、光镜下表现为膜增殖性肾炎。肾活检时的肌酐水平高、蛋白尿量多、球性硬化的比例高、肾小管萎缩间质纤维化的程度严重等。先前文献报道FGN大部分原发性疾病,但近年来随着发现病例数目增多,部分FGN患者合并有自身免疫性疾病如系统性红斑狼疮(SLE),且部分患者合并如多发性骨髓瘤[12]。我院诊断的此例患者已行骨髓穿刺排除多发性骨骼瘤的可能。患者虽然乙肝表面抗原阳性,疑似乙肝病毒相关肾炎,但患者肾脏病理检查未见明显抗原沉积,因此排除乙肝病毒相关肾炎。本例患者特征为老年男性,尿蛋白持续存在,存在低蛋白血症及血压升高,患者血脂、肝功正常,尿素、尿酸、肌酐升高,有慢性肾衰竭,与国内报道病例大致相似。
诊断需与如下疾病鉴别:(1)淀粉样变性。典型病例可根据刚果红染色,免疫荧光和电镜下纤维的粗细加以区分。但由于早期肾淀粉样变,刚果红染色常不表现明确的阳性,易造成漏诊或误诊。研究表明,近1/3的病例为早期淀粉样变,需通过免疫电镜胶体金标记才能进行鉴别诊断[13]。由于FGP与肾淀粉样变的纤维直径之间有交叉,必要时应通过免疫组化用抗淀粉样物质(如AA、Aλ、Aκ及AF)抗体加以鉴别。此外,FGP的 纤维分布往往局限于肾小球内,而淀粉样变除见于肾小球,并出现于血管壁、肾小管基底膜及肾间质。淀粉样变患者往往呈现多系统损伤,心、肝、脾、皮肤多脏器可同时受累,有助于鉴别。(2)糖尿病肾病。糖尿病患者病史较长,且血糖控制不佳,肾脏病理光镜下可见系膜基质增生,K-W结节形成,IgG沿肾小球毛细血管壁线状沉积,电镜下无免疫复合物沉积,此例患者多次查空腹血糖正常,糖化血红蛋白正常,故排除[14]。(3)免疫触须样肾病(IT)与FGP的纤维分布部位相似,光镜和免疫荧光的病理改变基本相似。但有也有研究显示IT的病变程度一般较轻,肾小球硬化(GS)及新月体形成的发生率及所占肾小球比例均较FGP稍低。IT患者的肾功能损伤程度和随访期间(2~3年)发展为慢性肾衰竭的比例也较FGP稍低。值得注意的是部分IT患者伴随有造血系统(如淋巴细胞白血病、多发性骨髓瘤等)、免疫球蛋甶异常(如冷球蛋白血症)和自身免疫性疾病(如系统性红斑狼疮、干燥综合征),故应排除继发性肾小球疾病的可能[15]。(4)FGP与冷球蛋白血症肾损害。冷球蛋白血症肾损伤也可表现为电镜下类似IT的小管样结构的物质沉积,但常可同时存在其他一些杆状、纤维状、环形小体和指纹样结构等,这些结构的直径为25~80mn不等,GBM内皮细胞侧往往是较固定的分布部位。冷球蛋白血症肾损害的肾小球内常有IgG及IgM沉积,血清中常有冷凝集蛋白,类风湿闪子常阳性,临床上多有雷诺氏征及多发性关节疼痛。冷球蛋白血症患者特别要注意有无丙型病毒性肝炎感染。依据上述病理、临床特点可资与FGP鉴别[16]。(5)III型胶原肾病。电镜下肾小球系膜区和基底膜内皮下可见较多直径60~100nm胶原纤维,分布紊乱,且免疫组化示胶原III蛋白阳性[17]。(6)轻链沉积病免疫病理和尿轻链检测是明确诊断的主要依据,多伴有低 γ 球蛋白血症;免疫荧光见特异性单克隆轻链(κ 或 λ)沉积,电镜见沉积物主要沉积于系膜区,无纤维素样结构[18]。
综上所诉,FGP是一种新近认识的肾小球疾病,其病因及发病机制尚不明确。绝大部分患者无全身系统性疾病,一般归属原发性肾病。电镜检查是主要确诊依据。本例伴有HBsAg沉积,乙肝病毒感染对FGP的发生有无关系,值得探讨。相关[19]研究显示糖皮质激素治疗对FGP患者能在一定程度上减少尿蛋白和保护肾功能。有报道[20]采用糖皮质激素、雷公藤多甙片、中药等联合治疗,可能有助于尿蛋白的减少,保护肾功能,但尚无远期疗效的文献表明该方法对防治复发有作用,因此,还需进一步研究。加强临床及病理观察,特别是电镜下超微结构的观察,并系统的分析总结,将有利于我们对这一肾小球疾病的进一步认识。

