开塞露保留灌肠治疗脊髓损伤后神经源性膀胱临床研究
廖寅邦 刘光勇 金贵梁 李晶晶 张 冲 扎亚东 李 昌
广东省阳春市人民医院,广东阳春 529600
神经源性膀胱(neurogenic bladder,NB)为脊髓损伤(spinal cord injury,SCI)的临床常见合并症,以尿失禁或尿潴留为主要表现,是骨科及康复科治疗难题之一,由于病情复杂,目前尚无十分有效的治疗方案[1]。本研究采用开塞露保留灌肠结合膀胱功能训练治疗,取得了较为理想的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2016年7月~2018年4月康复医学科收治的100例SCI后NB患者。将100例患者随机分为三组,其中A组34例,31例完成治疗过程观察,数据记录完整;B组33例,30例完成观察,数据记录完整。C组33例,31例完成观察,数据记录完整,符合实验设计及统计学要求,且治疗过程中安全性观测良好,均未见明显不良反应。完成观察的92例患者一般情况统计:A组:男19例,女12例,年龄19~63岁,平均(46.1±12.0)岁,病程10d~3个月,平均(1.21±0.83)个月;B组:男22例,女8例,年龄21~64岁,平均(47.0±11.7)岁;病程10d~4个月;平均(1.27±0.79)个月;C组:男21例,女10例,年龄26~62岁,平均(46.8±10.8)岁,病程11d~3个月,平均(1.10±0.72)个月。三组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理学委员会批准。
纳入标准:(1)诊断标准参照脊髓损伤神经学分类国际标准[2]:有明确的外伤史或脊髓病变史;MRI检查提示有脊髓形态变化。(2)年龄18~65岁;(3)膀胱尿压测定:膀胱容量>400mL,或残余尿量>80mL;小便量少或不能自行排尿。(4)按功能分类法:神经源性膀胱属潴留型或潴留与失禁混合型[3];(5)不伴其它合并症;(6)拔除导尿管后仍需间歇性导尿者;(7)未患有泌尿系统感染、合并严重泌尿系统疾病的患者;(8)男性患者无严重前列腺增生疾病、尿路梗阻的患者;(9)神志清楚;(10)知情同意,并签署知情同意书者。
1.2 方法
1.2.1 基础药物治疗 每次给予患者剂量为20mg维生素 B1(广东恒健制药有限公司,国药准字H44020620,规格:10mg/片)、0.5mg的甲钴胺分散片(江苏四环生物股份有限公司,国药准字H20080290,规格:0.5mg/片)进行口服,3次/d,4周为1个疗程。
在此基础上,A组实施开塞露+膀胱功能训练;B组:膀胱功能训练;C组:膀胱功能训练+膀胱治疗仪治疗。
1.2.2 开塞露保留灌肠 开塞露(广东恒健制药有限公司20mL/支,国药准字H44022603)2支,塞肛,一日两次,早上及睡前排尿或导尿前使用。开塞露导入直肠后,护理人员应告知患者,维持原体位10~15 min,如出现腹胀、有便意者,护理人员应嘱咐患者继续吸气,同时进行肛门按摩,出现大便紧迫感时,可进行排便排尿[4-5]。
1.2.3 膀胱功能训练 主要包括饮水计划、间歇性清洁导尿、盆底肌功能训练。具体如下:(1)饮水计划:控制总饮水量,规律饮水,禁止饮用饮料或糖分过多的食物,具体饮水时间及量如下:早餐(7点30分)400mL;上午200mL,分两次饮用(9点、11点);中餐(12点)400mL;下午200mL,分两次饮用(15点、17点);晚餐(18点)400mL;餐后(19点30分)100mL。按照上述时间点及饮水量进行规律饮水,保证膀胱可模拟正常膀胱模式,规律充盈。(2)间歇性清洁导尿[6-7]:导尿依据患者的不同情况选择恰当的时间,导尿次数和量如下:4次/d,每次导尿量≤400~500mL;如残余尿量≤250mL时,导尿次数改为3次/d;如残余尿量≤200mL时,导尿次数改为2次/d;如残余尿量≤150mL时,导尿次数改为1次/d;如残余尿量≤100mL时,应结合患者的具体情况,选择终止导尿。(3)盆底肌功能训练:又称凯格尔锻炼(Kegel锻炼),根据患者具体情况采用站位、卧位或立位,主动收缩夹紧肛门与尿道口,收缩与放松肌肉,各维持5~10s,连续进行20次,每天的锻炼次数≥5次,4周为一个疗程[8-9]。
1.2.4 膀胱治疗仪 广州凡科医疗设备有限公司生产的FO-9600系列多功能电疗综合治疗仪:设置电脉冲频率为 0~150Hz,电流强度为0~50mV,根据患者耐受情况随时调整,40min/次,1次/d,5次/周,4周为1个疗程。
1.3 观察指标
观察记录三组患者治疗前、治疗2周及治疗结束时每日排尿次数、日单次最大排尿量、日均单次排尿量、膀胱容量、膀胱充盈压力、残余尿量、生存质量评分、国际下尿路症状评分(LUTS)。对最后结果进行对比分析,评价患者膀胱平衡状态[10-11]:痊愈:尿液分析正常,膀胱压力<15cm H2O,残余尿量<10mL;显效:尿液分析正常,膀胱压力<25cm H2O,残余尿量30mL;无效:不能达到上述要求。
1.4 统计学处理
采用统计学软件SPSS19.0对数据进行统计分析,计量资料以()表示,三组比较采用方差分析,计数资料以[n(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 治疗前后三组患者排尿情况、膀胱情况、生存质量及LUTS评分比较
治疗前,三组在临床上的相关指标情况比较差异无统计学意义(P>0.05);三组不同时间每日排尿次数比较差异无统计学意义(P>0.05);A组、C组治疗2周时、治疗结束时的膀胱容量有统计学差异(P<0.05); 治疗结束时,三组的日均单次排尿量、残余尿量、生存质量评分、LUTS评分有统计学差异,且A组、C组均优于B组(P<0.05)。三组日单次最大排尿量、膀胱充盈压力比较有统计学差异,且A组与B组比较,差异有统计学意义(P< 0.05),见表1。
表1 三组患者治疗前后各项观察指标比较()
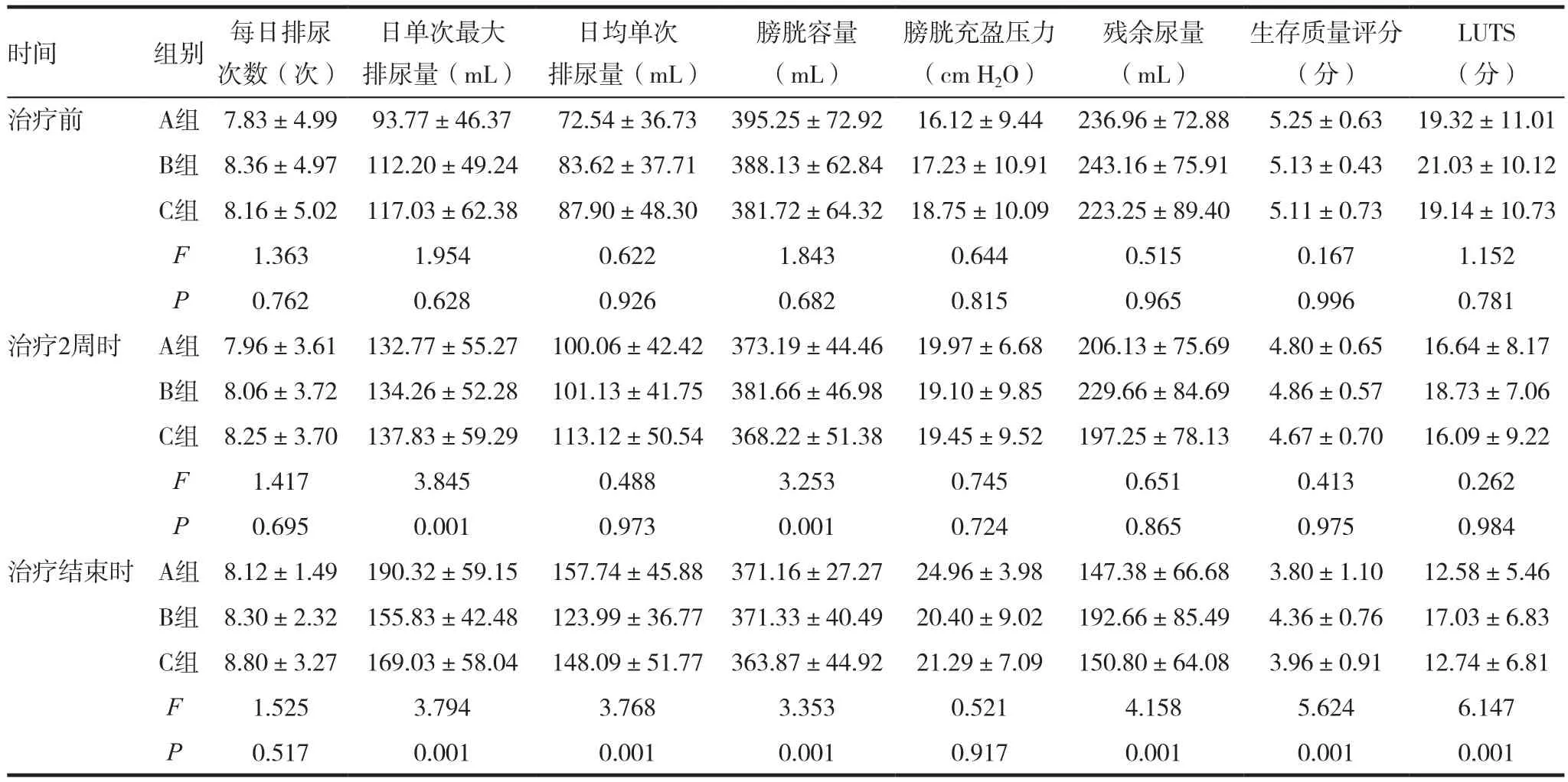
表1 三组患者治疗前后各项观察指标比较()
时间 组别 每日排尿次数(次)日单次最大排尿量(mL)日均单次排尿量(mL)膀胱容量(mL)膀胱充盈压力(cm H2O)残余尿量(mL)生存质量评分(分)LUTS(分)治疗前 A组 7.83±4.99 93.77±46.37 72.54±36.73 395.25±72.92 16.12±9.44 236.96±72.88 5.25±0.63 19.32±11.01 B组 8.36±4.97 112.20±49.24 83.62±37.71 388.13±62.84 17.23±10.91 243.16±75.91 5.13±0.43 21.03±10.12 C组 8.16±5.02 117.03±62.38 87.90±48.30 381.72±64.32 18.75±10.09 223.25±89.40 5.11±0.73 19.14±10.73 F 1.363 1.954 0.622 1.843 0.644 0.515 0.167 1.152 P 0.762 0.628 0.926 0.682 0.815 0.965 0.996 0.781治疗2周时 A组 7.96±3.61 132.77±55.27 100.06±42.42 373.19±44.46 19.97±6.68 206.13±75.69 4.80±0.65 16.64±8.17 B组 8.06±3.72 134.26±52.28 101.13±41.75 381.66±46.98 19.10±9.85 229.66±84.69 4.86±0.57 18.73±7.06 C组 8.25±3.70 137.83±59.29 113.12±50.54 368.22±51.38 19.45±9.52 197.25±78.13 4.67±0.70 16.09±9.22 F 1.417 3.845 0.488 3.253 0.745 0.651 0.413 0.262 P 0.695 0.001 0.973 0.001 0.724 0.865 0.975 0.984治疗结束时 A组 8.12±1.49 190.32±59.15 157.74±45.88 371.16±27.27 24.96±3.98 147.38±66.68 3.80±1.10 12.58±5.46 B组 8.30±2.32 155.83±42.48 123.99±36.77 371.33±40.49 20.40±9.02 192.66±85.49 4.36±0.76 17.03±6.83 C组 8.80±3.27 169.03±58.04 148.09±51.77 363.87±44.92 21.29±7.09 150.80±64.08 3.96±0.91 12.74±6.81 F 1.525 3.794 3.768 3.353 0.521 4.158 5.624 6.147 P 0.517 0.001 0.001 0.001 0.917 0.001 0.001 0.001
2.2 三组患者临床疗效(膀胱平衡功能状态)比较
三组患者的总有效率比较,差异有统计学意义(P<0.05),A组与B 组,B组与C组比较,差异有统计学意义(P<0.05),而A组与C组比较,差异无统计学意义(P>0.05)。见表2。

表2 三组治疗后膀胱平衡功能状态比较[n(%)]
3 讨论
神经源性膀胱是SCI后常见的一种并发症,主要是由于控制排尿反射的中枢神经系统或周围神经受损,引发膀胱尿道功能障碍,出现的一系列症状。随着社会的发展,外伤导致脊髓损伤病人的增多,它的发病率也在逐年上。目前,医疗环境仍存在一定的局限性,仍未有一种有效的方法可以使SCI所致NB功能障碍完全恢复正常,且治疗NB的方法均存在较大的副作用或局限性,因此,选择综合治疗方案成为了首选方案。目前主要有药物治疗结合康复治疗,常用的药物有:M受体阻断剂及α受体阻滞剂,如溴吡斯的明、特沙唑嗪等;常用的康复治疗方案包括:间歇性导尿、膀胱功能训练、物理因子治疗、针灸、手术治疗等[12-13]。但即使是联合治疗,它的治疗效果仍然欠佳,有效率偏低,因此,寻求一条安全有效的治疗方法,是目前临床研究的迫切需求。本研究主要是通过开塞露保留灌肠结合膀胱功能训练治疗SCI所致NB功能障碍,开塞露(丙三醇)主要是由甘油、山梨醇及辅助药物组成,自甘油脂中提炼。开塞露灌肠的作用机制是通过甘油和山梨醇的高渗透压作用[14],使大便得以软化,肠壁润滑,刺激直肠平滑肌,兴奋盆腔神经和腹下神经,传至脊髓腰骶段的初级排便中枢,上传大脑皮质,引起便意和排便反射,通过盆神经传出冲动,使降结肠、乙状结肠直肠收缩,肛门内括约肌不自主地舒张,与此同时,尿道内、外括约肌亦不断地舒张,引起排尿。排便时,腹直肌、膈肌收缩,导致腹压升高,腹压和膀胱内压的相互作用,可产生一系列的反射,促进尿液排出[15-16]。叶春萍等[17]利用加温开塞露保留灌肠治疗骨科腰麻术后尿潴留40例,有效率达到95%。袁咏菁等[18]开塞露联合射频理疗在治疗产后尿潴留50例中有效47例,效果显著。由此可见,开塞露保留灌肠是利用开塞露规律的对膀胱功能刺激,进行膀胱功能训练,促进膀胱功能恢复,可以减轻尿潴留,预防尿路感染。同时膀胱训练还可增加患者的排尿意识,训练膀胱的舒张和收缩功能,使两者逐渐达到协同配合的效果,形成排尿反射,改善膀胱功能[19-22]。而上述两种方法综合使用,安全可靠,效果也更加明显。但是由于实验条件限制,开塞露保留灌肠治疗脊髓损伤后神经源性膀胱的机理亦有待进一步研究探讨,远期疗效有待进一步观察。
在本次研究中,治疗2周、治疗结束时分别与治疗前进行组内比较:每日排尿次数在治疗2周时、治疗结束后A、B、C三组差异均无统计学意义(P>0.05),说明三组治疗在膀胱排尿次数方面无明显变化。分析其主要原因是本实验在选择病例为神经源性膀胱属潴留型或潴留与失禁混合型,有的排尿次数很少,甚至没有,有的排尿次数较多,但经治疗后大多数都有好转,实验数据中标准差在不断缩小,说明在每日排尿次数差别在缩小,向正常膀胱排尿次数靠近。而日单次最大排尿量、日均单次排尿量、膀胱充盈压力、残余尿量、生存质量评分、LUTS评分在治疗2周、治疗结束时A、B、C组差异均有统计学意义(P<0.05),说明三组在增加日单次最大排尿量、日均单次排尿量,提高膀胱充盈压力,减少残余尿量方面均有明显的疗效,下尿路症状及生活质量明显改善。但在治疗2周时对三组患者膀胱容量与治疗前进行组内比较,A组、C组均有统计学差异(P<0.05);B组无统计学差异(P>0.05),在治疗结束时B组才有统计学差异(P<0.05),说明三种治疗方法对提高日均单次排尿量均有明显效果,而B组治疗方法对改善膀胱容量方面需要的时间积累较长,疗效出现相比A组、C组慢一些。治疗结束时进行组间比较:每日排尿次数、膀胱容量:三组比较无统计学差异(P>0.05);三组治疗效果相当,无明显差异。日均单次排尿量、残余尿量、生存质量评分、LUTS评分:三组比较均有统计学差异(P<0.05);而且在进行两两比较时:A组、C组均优于B组(P<0.05),而A组与C组治疗效果相当(P>0.05)。日单次最大排尿量、膀胱充盈压力:三组比较均有统计学差异(P<0.05),在进行两两比较时:A组与B组比较有统计学差异(P<0.05);A组与C组、B组与C组比较无统计学差异(P>0.05);说明A组在提高日单次最大排尿量、改善膀胱充盈压力方面优于B组,而与C组效果相当。三种治疗方案均有一定的疗效,且三组总有效率比较,差异有统计学意义(P<0.05),说明三种治疗方法有效率存在统计学差异;对其进行两两比较:A组与B组:P<0.05;A组与C组:P>0.05;C组与B组:P<0.05。说明A组与C组在改善膀胱平衡状态方面优于B组,A组与C组在改善膀胱平衡状态方面效果相当,无明显差异。
综上所述,可以得到以下结论:(1)开塞露+膀胱功能训练、膀胱功能训练、膀胱功能训练+膀胱治疗仪三种治疗方法均可改善 SCI后NB患者膀胱功能状态。(2)与单一方法相比,联合应用更能够提高每日排尿量、减少残余尿量,改善膀胱压力,减少间歇性清洁导尿次数,降低泌尿系感染率,减少下尿路症状,提高患者排尿障碍性相关生活质量。(3)改善膀胱平衡状态方面,开塞露+膀胱功能训练、膀胱功能训练+膀胱治疗仪的治疗效果均优于单纯膀胱功能训练,而开塞露+膀胱功能训练与膀胱功能训练+膀胱治疗仪的治疗效果相当,但前者具有简便、优廉、可操作性强的特点,更适合于在家庭、社区康复中推广。

