上海地区老年人骨质疏松危险因素知晓率及其患病率的研究
鲍小刚朱领军刘佳牛东阳史建刚许国华
中国人民解放军第二军医大学附属上海长征医院脊柱中心,上海 200003
随着社会老龄化的到来,老年人骨质疏松症已经成为严重影响老年人群健康和生活质量,甚至生命的全球性公共健康问题。然而我国老年群体对其认知尚浅,重视不足,导致每年发生骨质疏松性骨折的数量以及用于有症状骨折的治疗费用是惊人和庞大的。本次调查研究旨在对来我院及多家区中心医院就诊的840例60岁以上老年人骨质疏松症患病率以及患者知晓度进行研究,以利于鉴别大部分患者谁将发生骨质疏松性并发症,并增强老年人自查自防,切实做好严重的骨质疏松性骨折风险防治,为提高上海地区乃至全民幸福指数具有重大现实意义。
1 材料和方法
1.1 研究对象
本研究对象为自2015年8月至2018年2月到上海长征医院、闸北区中心医院、宝山区中心医院、普陀区天佑医院、浦东新区开元骨科医院就诊的60岁以上老年人,采集现病史、既往史、家族史、特殊用药史、骨密度(bone mineral density,BMD)值、是否独居以及体质锻炼等相关情况。纳入标准:在上海地区居住超过5年以上;愿意配合医生调查。排除标准:非本地居住5年以上;不愿意医生配合调查;严重肝肾功能疾病;严重关节炎;长期激素服药史;继发性骨质疏松症患者;内分泌疾病及肿瘤等;CCI>3。
1.2 方法
1.2.1问卷调查:对符合研究的就诊患者进行骨质疏松危险因素知晓调查量表填写,内容包括性别、年龄、基础疾病、体质量指数、饮食习惯、烟酒嗜好、基础补钙、跌倒、父母骨折史、居住状况、身体锻炼、骨密度值等(见图1)

图1 骨质疏松危险因素调查量表图Fig.1 Questionnaire on risk factors of osteoporosis
1.2.2骨密度检测:采用骨密度仪(GE Lunar Prodigy)检测研究对象的腰椎BMD,并获得BMD均值。
1.3 统计学评价
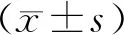
2 结果
2.1 调查人群
经排查后有840例老年人符合入组标准。其中男性371例,年龄60~83岁,其中60~69岁151人,70~79岁197人,≥80岁23人;女性469人,年龄60~82岁,其中60~69岁240人,70~79岁203人,≥80岁26人。
2.2 骨质疏松危险因素知晓问卷调查
本研究在调查的11项危险因素中,知晓率由高到低依次是骨密度(100%)、缺钙(100%)、高龄(96.5%)、偏食(96.1%)、缺乏锻炼(85.1%)、吸烟/饮酒(36.5%)、超重(25.1%)、骨折家族史(14.9%)、跌倒(10.2%)、糖尿病(7.5%)、独居(6.7%),详见表1。
2.3 骨密度
上海地区不同年龄段老年人腰椎BMD详见表2,两组骨密度与年龄呈负相关。
2.4 骨质疏松危险因素及其患病率
本研究得到上海地区60岁以上老年人骨质疏松症患病危险因素由高到低依次为跌倒(51.7%)、高龄(43.4%)、独居者(34.1%)、糖尿病等基础疾病(30.5%)、低骨密度者(27.6%)、既往或者家族骨折史(22.8%)、超重(17.1%)、缺乏身体锻炼(13%)、嗜酒吸烟者(11.6%)。详见表3。
本研究严格按照中华医学会骨质疏松与骨矿盐疾病分会的骨质疏松诊断标准,即骨密度低于同性别、同种族健康成人的骨峰值≥2.5个标准差。本
表1研究人群骨质疏松危险因素知晓率
Table1The awareness rate of risk factors for osteoporosis in study population
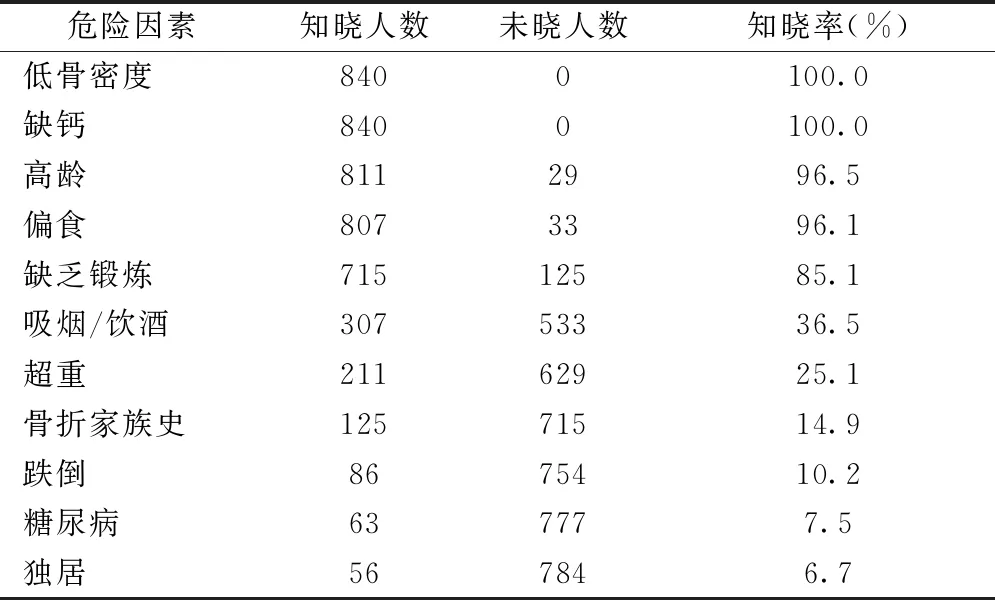
危险因素知晓人数未晓人数知晓率(%)低骨密度8400100.0缺钙8400100.0高龄8112996.5偏食8073396.1缺乏锻炼71512585.1吸烟/饮酒30753336.5超重21162925.1骨折家族史12571514.9跌倒8675410.2糖尿病637777.5独居567846.7
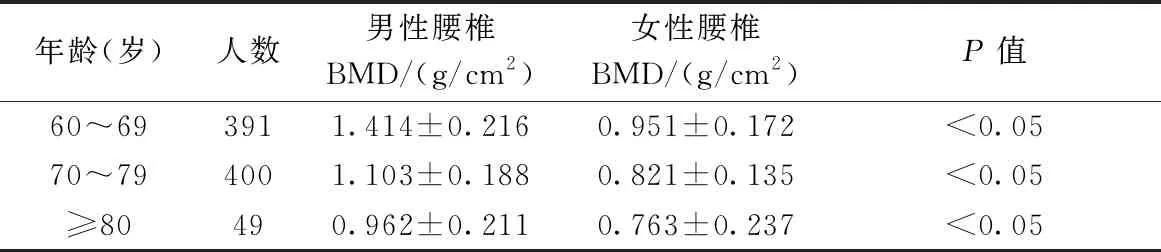
表2 研究对象的腰椎BMD值比较Table 2 BMD in the lumbar vertebra of study population
表3骨质疏松症危险因素及其患病率比较
Table3Comparison between the prevalence rate of osteoporosis and the risk factors
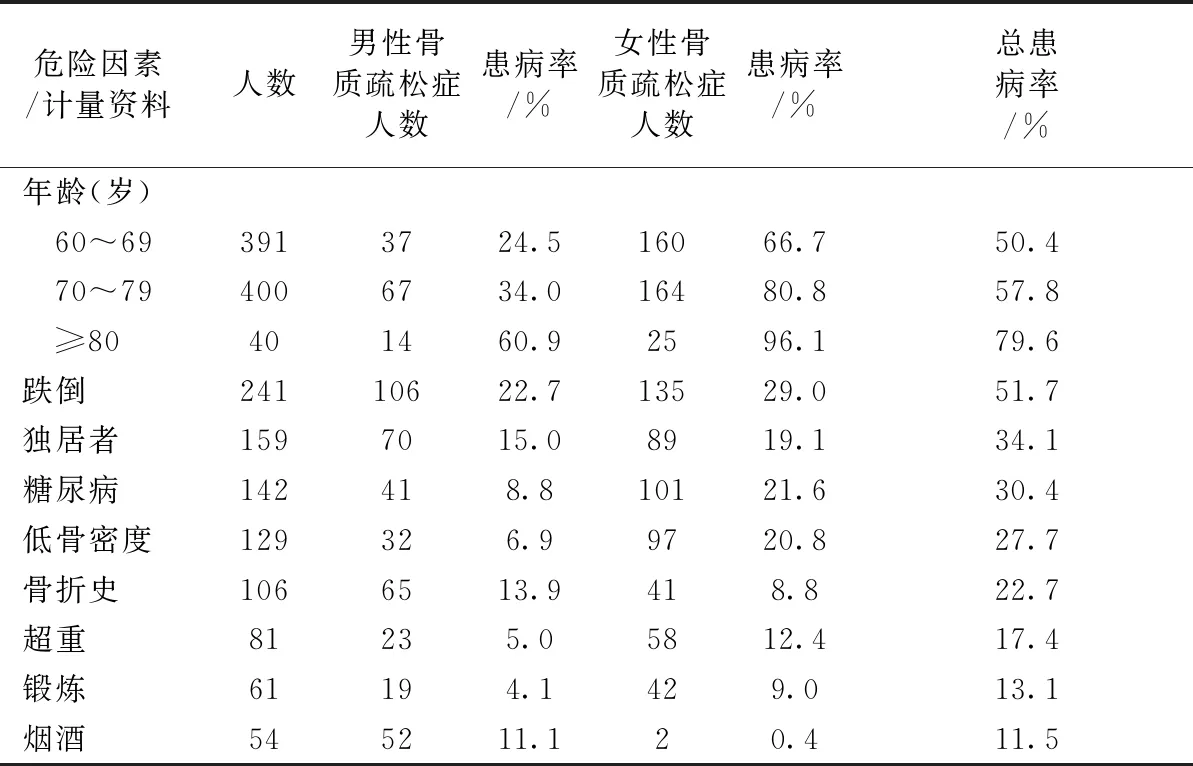
危险因素/计量资料人数男性骨质疏松症人数患病率/%女性骨质疏松症人数患病率/%总患病率/%年龄(岁) 60~693913724.516066.750.4 70~794006734.016480.857.8 ≥80401460.92596.179.6跌倒24110622.713529.051.7独居者1597015.08919.134.1糖尿病142418.810121.630.4低骨密度129326.99720.827.7骨折史1066513.9418.822.7超重81235.05812.417.4锻炼61194.1429.013.1烟酒545211.120.411.5
研究提示上海地区老年人男女骨质疏松症发生率在60~69岁年龄段分别为24.5%和66.7%,在70~79岁年龄段分别为34.0%和80.8%,超过80岁时分别为60.9%和96.1%。60岁以上人群总体骨质疏松患病率为62.6%。见表3。
3 讨论
骨质疏松已被公认为是全球严重的社会公共健康问题。我国女性一生发生骨质疏松性骨折的危险性(40%)高于乳腺癌、子宫内膜癌和卵巢癌的总和,男性一生发生骨质疏松性骨折的危险性(13%)要高于前列腺癌[1]。然而,我国老年人骨质疏松症的防治一直未得到医者与患者的重视,和年龄相关的脊柱和四肢骨折逐年攀升,尤其是脊柱椎体骨折的发生,严重威胁了老年人的独立和社会生活,甚至一部分人因此患上了抑郁症[2]。因此,本研究旨在探索上海地区老年人对骨质疏松的知晓程度及其骨质疏松症的患病率,以便更全面地了解上海地区骨质疏松高危人群的流行病学特征,为该人群实施健康教育及防治提供重要依据。
与目前国内外诸多研究报道结果一致,本研究显示老年人骨质疏松症的患病风险因素有年龄、糖尿病、饮食习惯、烟酒嗜好、身体锻炼、缺钙等[3]。但本研究首次提出传统的骨质疏松危险因素和临床专业性危险因素的区别,并发现居民对传统的骨质疏松危险因素的知晓率虽然较高,如低骨密度、缺钙、缺乏锻炼等因素分别对应知晓率为100%、100%、85.1%,但实际发生骨折人群中跌倒或跌倒倾向等危险因素的患病率却高达51.7%。也就是说,居民所熟知的传统骨质疏松危险因素可能无助于防治老年骨质疏松症的发生,而偏临床专业性危险因素(如跌倒倾向等)往往对老年脊柱骨折发生起到更高权重的危险。
近年来越来越多的研究提示传统的低骨密度因素并不是骨质疏松并发症的主要原因,而是跌倒和较高的跌倒倾向,以及归因于年龄相关的生理功能减退和机体无力[4]。此外,老年人日常补钙或者维生素D并不能降低其骨质疏松骨折的发生[5]。本研究提示上海地区老年人对传统的骨质疏松危险因素知晓率较高,而对于临床偏专业性的危险因素知晓率较低,如吸烟/饮酒、体质量指数、家族骨折史、跌倒/跌倒倾向、糖尿病、独居等因素分别对应的知晓率为36.5%、25.1%、14.9%、10.2%、7.5%、6.7%。这些新近研究也补充说明了为何临床医生利用FRAX系统评价时往往无法鉴别大部分患者谁将发生骨折,然而其认为具有高骨折风险值却又没有发生骨折[6-7]。这些间接反映了上海地区乃至我国大多数社区居民的卫生健康教育极度缺乏,社会普遍缺乏对老年人骨质疏松并发症危害性的重视,亟需积极开展骨质疏松防治宣传教育工作。
事实上,我国目前还缺乏系统的药物经济学研究,还没有确切的预防老年人骨折治疗的评价阈值,对于治疗骨质疏松性骨折的阈值暂时是参考其他国家的资料或者依赖骨密度检查,很显然这些是远远不够的[8]。如何科学地评价骨质疏松的诊断、椎体骨折风险、干预界限对于绝大多数医疗机构及其医生尚且是迷茫的,更别说是普通居民了[9]。因此,研究老年脊柱骨折的多种关键因素并制定相对准确预测脊柱骨折风险的标准,提出及早预防措施,是目前针对老龄化社会中老年性脊柱骨折和防治其他部位骨折的一项重要而迫切的任务。本研究针对这一问题通过结合临床、普查和跟踪随访等综合各方面因素,旨在为制定出老年脊柱骨折的易发和预测综合量表,并针对引起脊柱骨折的易发因素给予早期干预,预防和减少老年脊柱骨折及其他部位骨折的发生奠定基础。
综上,上海地区60岁以上老年人骨质疏松症患病率较高,对骨质疏松的高危因素认知程度普遍较低,两者呈负相关;亟需积极开展骨质疏松防治宣传教育工作。

