Chevron联合Akin截骨与Scarf联合Akin截骨治疗中度外翻的临床疗效对比
何兵 杜斌 孙光权 刘锌 彭晨健 于恒恒 薛鹏
资料与方法
一、纳入标准与排除标准
二、一般资料
选择江苏省中医院骨伤科2012年9月至2015年9月采用两种联合截骨术治疗的27例(36足)中度外翻病人进行回顾性分析,其中男3例(3足),女24例(33足)。Chevron联合Akin截骨组(CA组)14例(19足),男1例(1足),女13例(18足),年龄为(43.52±19.55)岁(21~58岁);Scarf联合Akin截骨组(SA组)13例(17足),男2例(2足),女11例(15足),年龄为(46.78±23.86)岁(25~63岁)。两组病人性别、年龄、术前IMA、HVA、近端关节面固有角(distal metatarsal articular angle,DMAA)、第一跖骨长度、胫侧籽骨位置、美国足踝外科协会(American Orthopaedic Foot and Ankle Society,AOFAS)评分比较,差异均无统计学意义(P均>0.05),详见表1。
三、手术方法
本次研究所有病人均采用蛛网膜下腔阻滞,麻醉成功后,病人取仰卧位,常规消毒下肢手术视野,使用止血带。
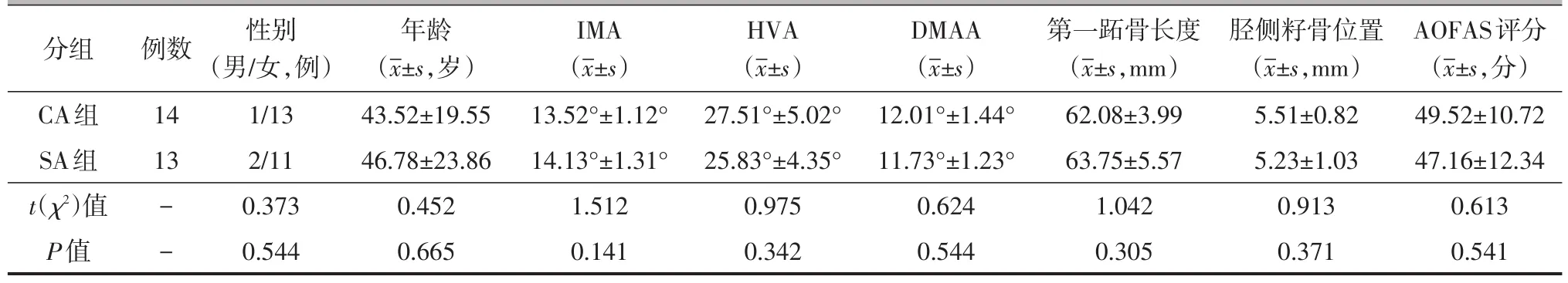
表1 术前两组病人一般情况比较
(一)Chevron组手术方法
取第一跖趾关节内侧纵行切口,长约为5 cm,“L”型切开关节囊,注意避免损伤趾背静脉及内侧感觉神经。翻开关节囊后显露骨赘,充分暴露第一跖骨头内侧,沿冠状沟截除骨赘,在跖骨头下作“<”型截骨。顶端指向跖骨远端,距跖骨头约1 cm,两截骨线夹角呈大约90°,其中跖侧臂长于背侧臂。完全截断后,推挤跖骨头远端向外约跖骨头直径的1/3~1/2,用克氏针临时固定,导针自近端背侧向远端掌侧钻孔,空心钻扩孔后测深,1枚双头螺纹空心钉固定,截除突出跖骨内侧的骨质。
(二)Scarf组手术方法
取第一跖趾内侧切口,长度为7~9 cm,“U”型切开关节囊,保护血管神经,推开骨膜后跖骨内侧暴露骨赘并截除。于跖骨干“Z”型截骨,根据需要推挤远端截骨块向外平移1/4~1/3,外旋跖骨头,矫正IMA,2枚双头螺纹空心钉固定截骨块,截除跖骨内侧多余骨质。
两组均联合行Akin截骨。向远端延长切口,暴露近节趾骨,于趾骨近基底处行楔形截骨,顶端向外,调整楔形截骨底边的宽度,保留对侧皮质,闭合截骨两端用骑缝钉固定。伤口反复冲洗,松开止血带后彻底止血,逐层缝合,无菌纱布包扎伤口。
四、术后处理
CA组术后1周穿前足免负重鞋行走,3个月后完全负重。SA组绝对禁止负重4周,4周后可穿后跟负重鞋行走,3个月后完全负重。
五、观察指标
术前和术后末次随访采用AOFAS评分评价患足功能,术前、术后1个月、1年拍摄患足负重下正位X线片,均由同一足踝外科医师测定IMA、HVA、DMAA、第一跖骨长度及胫侧籽骨位置,其中胫侧籽骨位置为胫侧籽骨相对于第一跖骨的位置[3]。
六、统计学处理
采用SPSS 19.0软件包(IBM公司,美国)进行数据处理,计量资料用均数±标准差()的形式表示,两组间的年龄、IMA、HVA、DMAA、第一跖骨长度、胫侧籽骨位置、AOFAS评分的比较采用独立样本t检验,性别的比较采用卡方检验,检验水准α=0.05。
结 果
所有病人手术顺利完成,术中未见明显的并发症。两组均愈合良好,无骨折不愈合、延迟愈合、跖骨头坏死、皮神经损伤、内固定松动、僵直内翻等并发症。随访时间为12~22个月。
术后末次随访CA组AOFAS评分为(93.91±9.03)分,SA组AOFAS评分为(91.83±13.58)分,两组比较,差异无统计学意义(t=0.552,P=0.593)。
两组手术前后的HVA、IMA、DMAA和AOFAS评分的差异均有统计学意义(P均<0.05)。术后1个月、1年、末次随访时两组的HVA、IMA、DMAA比较,差异均无统计学意义(P均>0.05,表2)。与SA组比较,术后1个月、1年、末次随访时,CA组第一跖骨长度短缩程度更大,而胫侧籽骨复位更理想(P均<0.05,表3),第一跖骨疼痛发生率更高,CA组有1足发生转移性跖骨痛。典型病例见图1、2。
表2 两组病人术后HVA、IMA、DMAA比较(±s)
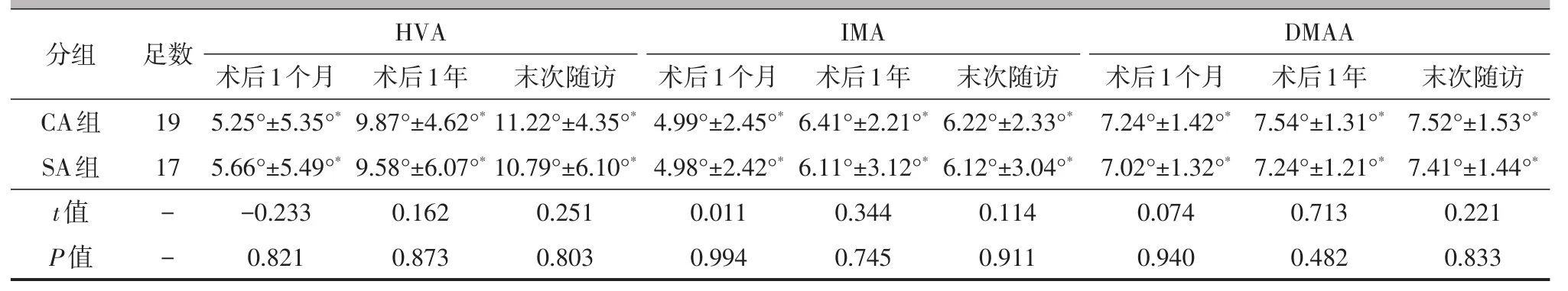
表2 两组病人术后HVA、IMA、DMAA比较(±s)
注:与术前比较,*P<0.05
分组CA组SA组t值P值足数19 17 HVA IMA DMAA--术后1个月5.25°±5.35°*5.66°±5.49°*-0.233 0.821术后1年9.87°±4.62°*9.58°±6.07°*0.162 0.873末次随访11.22°±4.35°*10.79°±6.10°*0.251 0.803术后1个月4.99°±2.45°*4.98°±2.42°*0.011 0.994术后1年6.41°±2.21°*6.11°±3.12°*0.344 0.745末次随访6.22°±2.33°*6.12°±3.04°*0.114 0.911术后1个月7.24°±1.42°*7.02°±1.32°*0.074 0.940术后1年7.54°±1.31°*7.24°±1.21°*0.713 0.482末次随访7.52°±1.53°*7.41°±1.44°*0.221 0.833
表3 两组病人术后胫侧籽骨位置、第一跖骨长度、第一跖骨短缩长度的比较(±s,mm)
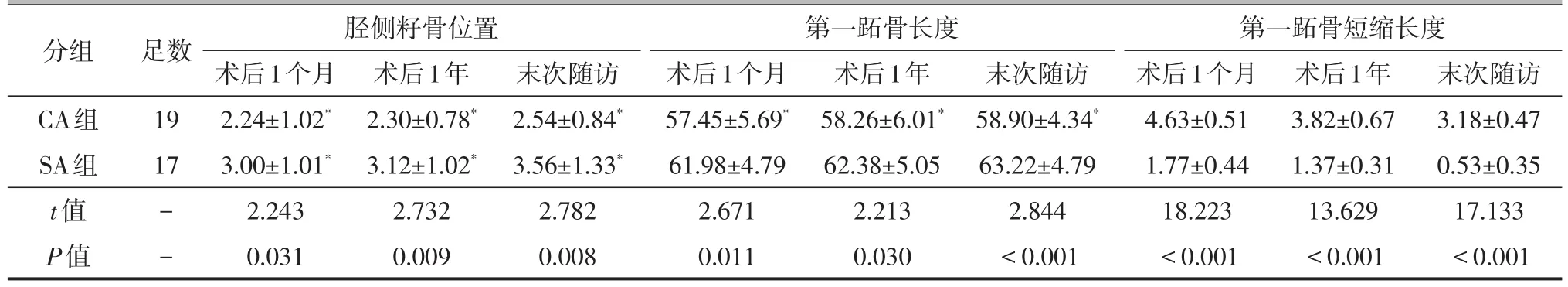
表3 两组病人术后胫侧籽骨位置、第一跖骨长度、第一跖骨短缩长度的比较(±s,mm)
注:与术前比较,*P<0.05
末次随访3.18±0.47 0.53±0.35 17.133<0.001分组CA组SA组t值P值足数19 17--胫侧籽骨位置术后1个月2.24±1.02*3.00±1.01*2.243 0.031术后1年2.30±0.78*3.12±1.02*2.732 0.009末次随访2.54±0.84*3.56±1.33*2.782 0.008第一跖骨长度术后1个月57.45±5.69*61.98±4.79 2.671 0.011术后1年58.26±6.01*62.38±5.05 2.213 0.030末次随访58.90±4.34*63.22±4.79 2.844<0.001第一跖骨短缩长度术后1个月4.63±0.51 1.77±0.44 18.223<0.001术后1年3.82±0.67 1.37±0.31 13.629<0.001
讨 论
Chevron截骨术在技术上相对简单,截骨后稳定性较好[5],术后较早允许负重。但是,由于仅通过跖骨头侧向平移来矫正畸形,其矫正能力有限,通常适用于轻度至中度外翻的病人[6]。本组采用改良Chevron截骨,截骨线开口角度较传统Chevron大,背侧截骨线长于跖侧截骨线,术后骨愈合接触面积较传统Chevron截骨术更大,增加截骨后稳定性,跖骨头缺血性坏死风险低[7,8]。
Akin通常用于矫正近节趾骨外翻畸形,通过缩短近节趾骨,缩短第一序列,恢复力线,消除趾屈伸肌腱的弓弦作用,可大大降低术后外翻的复发率,增加病人外观满意度[12]。本研究采用Akin手术作为跖骨截骨术的联合术式纠正趾骨外翻,能很好地纠正因DMAA角增大导致的外翻畸形。Lechler等[13]研究Chevron截骨,发现联合Akin截骨能更好地纠正趾间外翻畸形。燕冰等[14]研究发现Scarf联合Akin截骨手术可技术互补,治疗中重度拇外翻畸形效果良好。
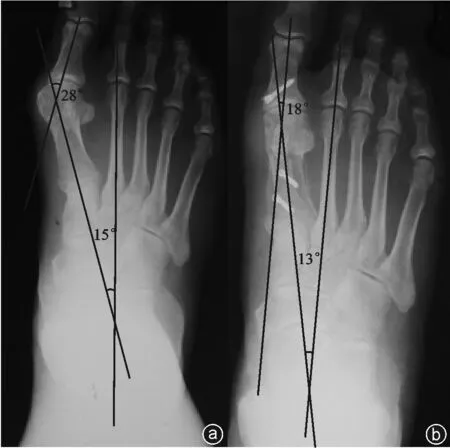
图1 病人,女,65岁,手术前后X线片 a:术前负重下正位X线片;b:SA组术后负重下正位X线片,IMA及HVA明显改善(IMA术前为15°,术后为13°,HVA术前为28°,术后为18°)
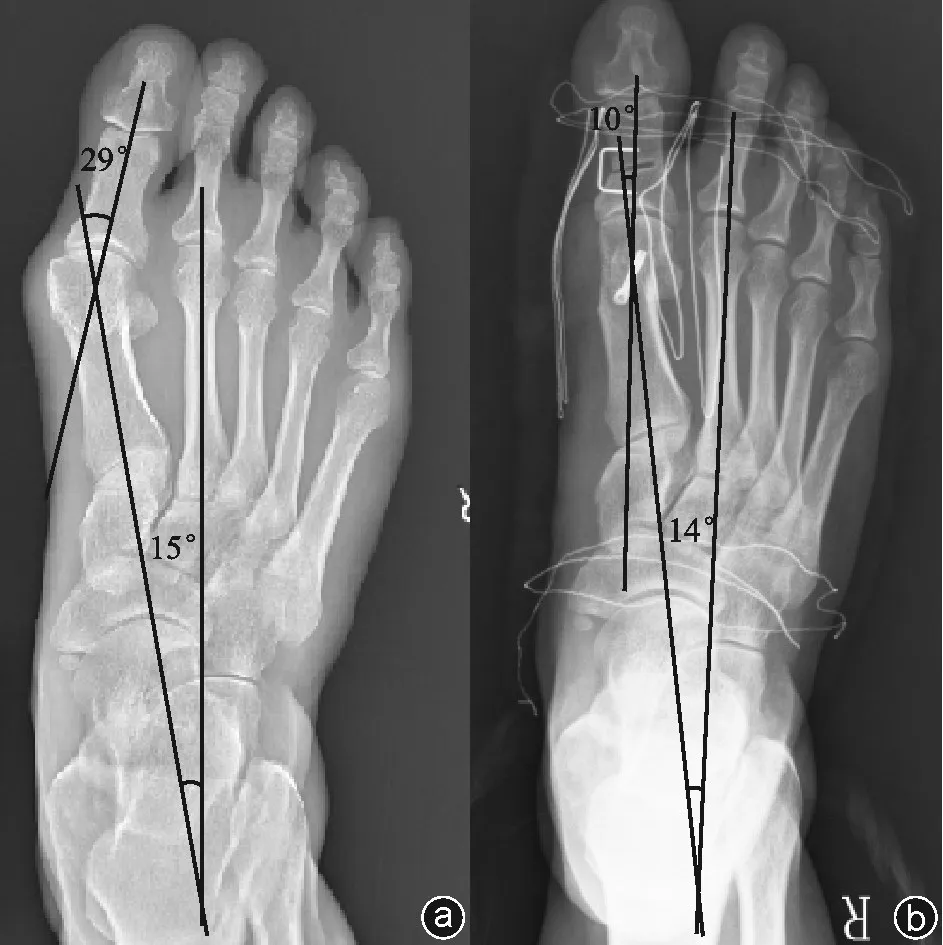
图2 病人,男,67岁,手术前后X线片 a:术前负重下正位X线片;b:CA组术后负重下正位X线片,IMA及HVA明显改善(IMA术前为15°,术后为14°,HVA术前为29°,术后为10°)
在随访期间,两组病人的HVA、IMA、DMAA、第一跖骨长度、胫侧籽骨位置都有改善(P均<0.05)。术后各时间点两组病人比较,HVA、IMA、DMAA的差异均无统计学意义,末次随访时AOFAS评分差异无统计学意义。
SA组和CA组术后第一跖骨长度都发生了短缩,我们认为两组手术在跖骨截骨时,方向难以保持与第一跖骨骨干的垂直,导致向外推移远端骨块时,产生矢状位上向后方的骨块位移,而造成第一跖骨短缩或延长。其中CA组短缩更明显,我们认为Scarf由于其较长的杠杆臂和截骨的特殊几何形状,即“Z”字两边的阻挡,可减少第一跖骨的短缩。本次研究中,CA组有1例病人术后出现转移性趾骨痛。第一跖骨短缩使负重向外侧转移,外翻足第一跖骨头下压力明显增高,适当短缩可降低第一跖骨头下压力,减轻疼痛等症状。然而短缩过度,能导致转移性跖骨痛。Keogh等[15]提出第一跖骨短缩最多不能超过0.4 cm。Wanivenhaus等[16]发现,第一跖骨短缩,导致远端向背侧移位,在一定范围内,转移性跖骨痛与第一跖骨短缩呈明显的正相关。
有研究表明胫侧籽骨位置是第一跖骨内收矫正力度的重要因素,直接影响外翻手术效果及畸形复发[17,18]。Lamo-Espinosa[19]等发现第一跖骨复位不足,跖籽复合体未能解剖重建是外翻术后复发的重要因素。本次研究中两组术后籽骨位置均得到良好的解剖复位,其中CA组由于其截骨部位固有的稳定性,允许跖骨头外侧平移更多,胫侧籽骨解剖复位更加理想。
综上所述,Chevron联合Akin截骨与Scarf联合Akin截骨治疗中度外翻均有较好的疗效,临床结果相似。
本次研究的局限性之一是随访时间较短,对远期临床疗效缺乏评估。这项研究的另一个局限是其样本量不足,结果受偏倚因素影响较大。