初诊2型糖尿病患者补充维生素D3与胰岛素抵抗的相关性研究
马晓红 孟午生 邢惠芳
维生素D(Vitamin D)是一种脂溶性类固醇衍生物,传统意义中的维生素D 主要作用于钙磷代谢、骨代谢方面,近年来研究发现其有激素样特性,维生素D通过皮肤吸收后,经过肝脏及肾脏两次羟化后变成有活性的1,25-二羟维生素D3[1,25-(OH)2D3],与靶器官细胞内的维生素D受体(VDR)结合,从而发挥生物学作用[1]。VDR 广泛存在于如免疫细胞、胰腺、甲状旁腺、脑、心脏、皮肤和胃肠道等组织中,维生素D 不仅可作用于上述组织,它还被发现是维持葡萄糖耐量和葡萄糖依赖的正常胰岛素分泌的必需物质。研究发现维生素D缺乏与2型糖尿病(T2DM)的患病率增加有关[2],而补充维生素D 则能改善这些患者的胰岛素抵抗和空腹血糖水平[3]。国内文献中关于补充维生素D的研究多集中在补充活性维生素D3,考虑到服用活性维生素D3的经济成本及发生高钙血症的风险,故本研究对伴维生素D缺乏的新发2型糖尿病患者予以不同剂量的普通维生素D3 治疗3 个月,观察不同浓度的25-羟维生素D 与胰岛素抵抗的关系,为糖尿病的治疗提供一个试验依据。
1 材料与方法
1.1 一般资料纳入2016年4~6月在我院门诊新诊断的并伴有维生素D 缺乏的2 型糖尿病患者120例,男68例,女52例,平均(48.73±7.81)岁。糖尿病的诊断标准同1999年世界卫生组织制定的诊断标准,目前针对维生素D营养状态的等级标准并未达成共识,多数学者认为25-(OH)D>75nmol/L为维生素D 充足,25-(OH)D 50~75nmol/L 为不足,25-(OH)D<50nmol/L 为缺乏[4]。入组的患者糖化血红蛋白≤8.0%,除糖尿病饮食运动外,给予除促泌剂和胰岛素增敏剂类的降糖药治疗。排除标准:严重的心肝肾功能异常;肿瘤及自身免疫病;甲状腺及甲状旁腺病;骨质疏松症、代谢性骨病;曾服过抗癫痫药、糖皮质激素;3 个月内补充维生素D 及其衍生物;1周内暴晒史。
1.2 研究方法将患者随机分成3组,各40例,采集基线资料:体重指数(BMI)、糖化血红蛋白(HbA1c)、血钙(Ca)、磷(P)、甲状旁腺激素(PTH)、25-羟维生素D[25-(OH)D]、空腹血糖(FPG)、空腹胰岛素(FINS)、胰岛素抵抗用胰岛素稳态模型评估(HOMA-IR),对照组予以安慰剂,实验组A 予以维生素D3 1 000U/d(澳洲奥斯特林制药公司生产,维生素D3,1 000U/粒,服用1 粒),实验组B 予以维生素D3 2 000U/d(澳洲奥斯特林制药公司生产,维生素D3,1 000U/粒,服用2粒),均为早餐后顿服,连续治疗12周,在此期间降糖药方案不变,所有受试者需每周户外晒太阳2~3次,30min/次。12周结束时重复记录上述数据。所有受试者均需隔夜空腹采集静脉血,常温离心血清,并分装在EP管中,冻存在-20℃低温冰箱。生化指标的测定采用全自动生化分析仪,血糖采用葡萄糖氧化酶法,糖化血红蛋白采用乳胶凝集反应法进行测定,电化学发光法测定胰岛素水平,维生素D水平的测定通过25-(OH)D来反应,采用电化学发光法,罗氏Cobus E601仪器。
1.3 统计学方法所有数据运用SPSS 13.0 软件分析处理,采用t检验、方差分析、χ2检验,以P<0.05为差异有统计学意义。
1.4 安全性所有受试者每月监测24h尿钙水平,均在正常范围内。对照组中有2例患者、实验组A中1例患者因血糖波动大需调整治疗方案而剔除。
2 结果
2.1 各组患者治疗前基线数据的比较3 组患者的年龄、性别构成比、BMI、糖化血红蛋白、血钙、磷、甲状旁腺激素、血糖、空腹胰岛素、胰岛素抵抗指数、25-羟维生素D 在治疗前差异均无统计学意义(P>0.05),见表1。
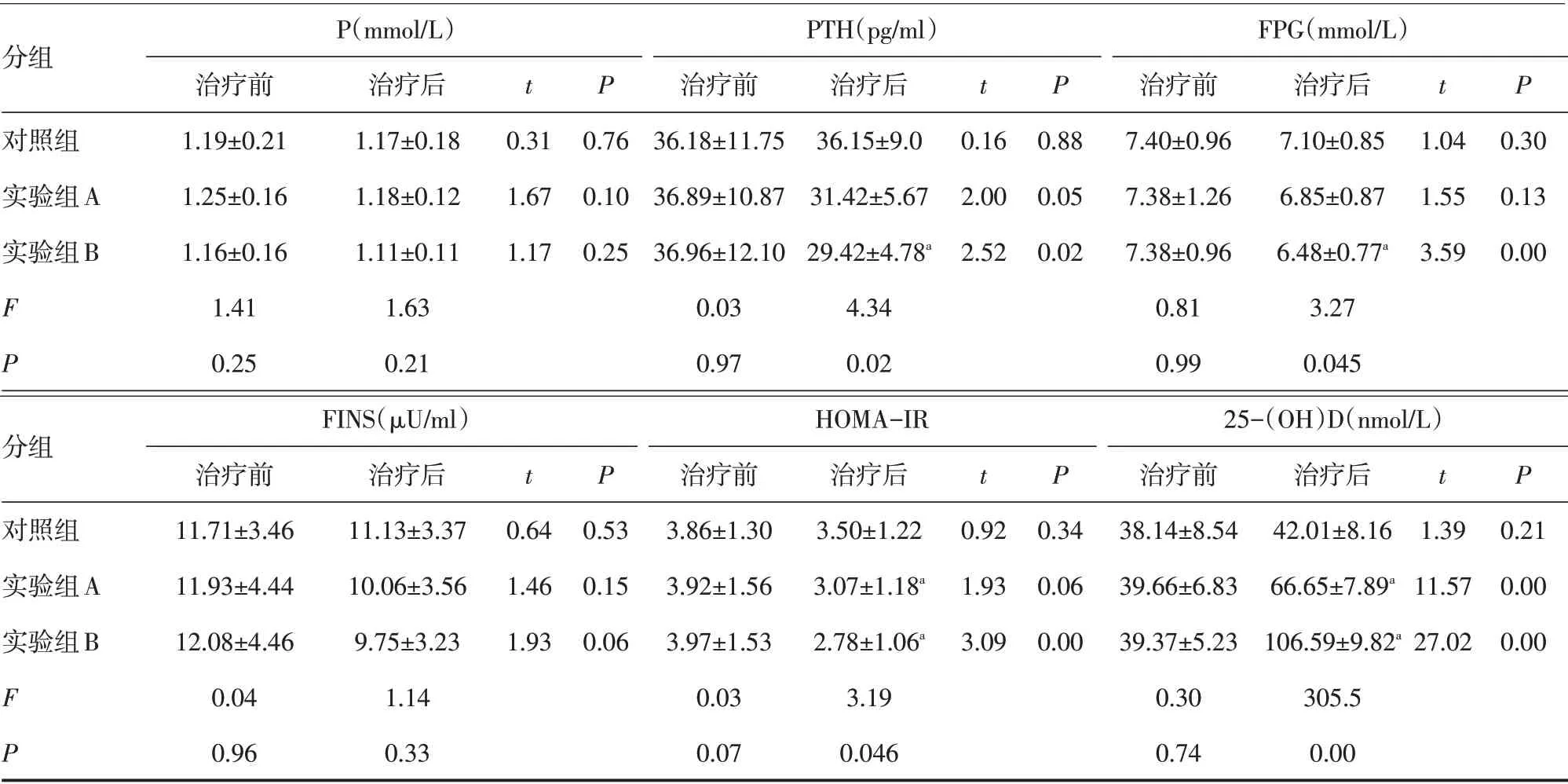
2.2 治疗前后各组组内各观察指标的比较治疗后3 组在BMI、HbA1c、空腹胰岛素、血钙、磷均无统计学差异(P>0.05)。25-羟维生素D 在治疗前后实验组A 及实验组B 均有显著升高,差异有统计学意义(P<0.05)。HOMA-IR、血糖在实验组B中治疗前后的差异有统计学差异(分别P=0.004和P=0.001),在对照组和实验组A中无显著性差异。PTH在实验组B 中治疗前后的差异有统计学意义(P=0.02),在对照组和实验组A中无显著性差异,见表1。
2.3 治疗后各组患者组间各项观察指标比较3 组患者治疗后BMI、HbA1c、血钙、磷、空腹胰岛素两两比较差异无统计学意义(P>0.05)。血糖、HOMA-IR、PTH这3项指标在3组之间的两两比较差异有统计学意义(分别为P=0.045,P=0.046,P=0.018),且实验组B与对照组之间的差异有统计学意义(分别为P=0.036,P=0.041,P=0.015),实验组A 与对照组、实验组A 与实验组B 之间的差异均无统计学意义。25-羟维生素D的水平在3组之间的两两比较差异均有统计学意义(P<0.05),见表1。
表1 服用维生素D前后对照组与实验组各组数据的比较(±s)
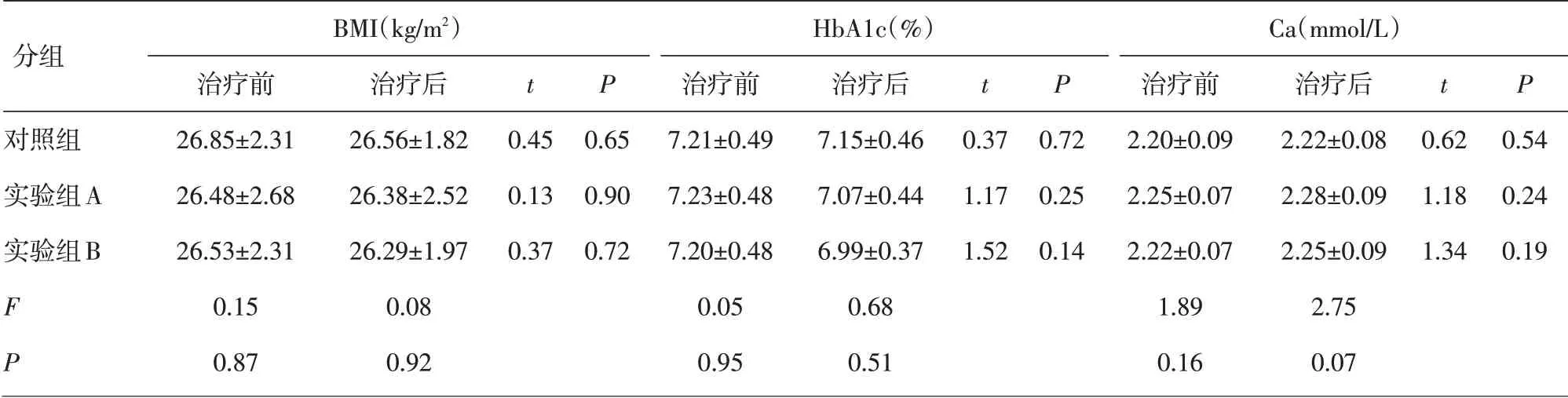
表1 服用维生素D前后对照组与实验组各组数据的比较(±s)
分组对照组实验组A实验组B F P BMI(kg/m2)治疗前26.85±2.31 26.48±2.68 26.53±2.31 0.15 0.87治疗后26.56±1.82 26.38±2.52 26.29±1.97 0.08 0.92 t 0.45 0.13 0.37 P 0.65 0.90 0.72 HbA1c(%)治疗前7.21±0.49 7.23±0.48 7.20±0.48 0.05 0.95治疗后7.15±0.46 7.07±0.44 6.99±0.37 0.68 0.51 t 0.37 1.17 1.52 P 0.72 0.25 0.14 Ca(mmol/L)治疗前2.20±0.09 2.25±0.07 2.22±0.07 1.89 0.16治疗后2.22±0.08 2.28±0.09 2.25±0.09 2.75 0.07 t 0.62 1.18 1.34 P 0.54 0.24 0.19
(续表)
3 讨论
近几年,诸多研究发现维生素D 在糖脂代谢,炎症、动脉硬化等病变中起着重要作用。不论在动物实验中还是人体研究中都发现维生素D 在不同类型的糖尿病的发病机制中发挥着不同的作用。2型糖尿病的发病机制是胰岛素抵抗为主伴有胰岛素分泌不足,维生素D在上述两个机制中都起到了作用:①经过活化的维生素D3 与胰腺上的VDR 以及钙结合蛋白结合后,促进钙离子内流,启动了胰岛素的信号转导,促进β细胞分泌胰岛素。②活性的维生素D3参与细胞免疫的抑制,可保护胰岛β细胞免受这些细胞因子介导的免疫损伤,使β细胞凋亡减少。③活性的维生素D3一方面抑制过氧化物酶体增殖物活化受体γ(PPAR-γ)的表达,可减少外周的胰岛素抵抗,另一方面直接激活过氧化物酶体增殖物活化受体δ(PPAR-δ),调控脂肪细胞和骨骼肌中的脂肪酸代谢,达到改善胰岛素抵抗。因此有研究发现血清维生素D 水平越低,患2 型糖尿病的风险越高,并发现维生素D水平每增加25nmol/L,发生2型糖尿病的风险降低24%[5]。补充维生素D3在改善胰岛素降低血糖时,由于治疗时间及剂量的不同而结果不同。Von Hurst等[6]认为补充维生素D能增加胰岛素敏感性,减轻胰岛素抵抗。而Gagnon 等[7]认为,补充普通维生素D3 及钙剂治疗半年并不能改善有2型糖尿病风险伴有维生素D缺乏人群胰岛素敏感性、胰岛素分泌指数和β细胞功能,但能够改善伴有维生素D 缺乏的糖尿病前期者的胰岛素敏感性。周洁等[8]针对2糖尿病患者补充骨化三醇12周后观察到患者的HbA1c、空腹血糖、空腹胰岛素、HOMA-IR包括腰围及BMI均有显著改善。
在本实验中对受试者补充普通维生素D3,观察到每日补充2 000U,可使25-羟维生素D 水平由(39.37±5.23)nmol/L上升至(106.59±9.82)nmol/L,从而使空腹血糖、HOMA-IR 得到改善,而每日补充1 000U,25-羟维生素D 水平只能从(39.66±6.83)nmol/L上升至(66.65±7.89)nmol/L,不能使之达到正常水平(75nmol/L)。针对本实验中受试者补充维生素D3 后HOMA-IR 的变化考虑与补充的剂量是否充足有关。Talaei 等[9]认为25-(OH)D3 的浓度在100~150nmol/L之间,维生素D改善胰岛素抵抗的作用最明显,可能是因为维生素D的骨骼外作用出现在其浓度较高时,当低于这个浓度时,维生素D 对改善胰岛素抵抗则不明显,此时只作用在骨骼和肌肉。而Yin 等[10]对我国山东省的2 型糖尿病患者补充普通维生素D 1年后发现,维生素D 水平由36.5nmol/L 上升至84nmol/L,胰岛素抵抗及糖脂代谢水平未得到改善。作者认为实验结果的差别与选取的受试者糖尿病病程长短、残存的胰岛功能以及观察的时机有关,上述的研究是缓慢补充1年,使25-羟维生素D 逐渐达标,期间是否错过了改善胰岛素抵抗的时机或观察时机有待进一步研究,此外经补充后维生素D 的浓度未达到100nmol/L 以上,维生素D 可能未发挥出骨外的作用。本实验中在较大剂量补充维生素D3 时空腹血糖有进一步下降,但未观察到糖化血红蛋白的下降,考虑与所选受试者的糖化血红蛋白的水平有关,HbA1c在8.5%以下时餐后血糖在其中的贡献更大,所以空腹血糖的下降并未引起糖化血红蛋白的变化。
本实验观察到受试者随着25-羟维生素D缺乏的纠正,PTH水平下降,这与Zhao等[11]观察到的25-羟维生素D与PTH呈负相关相一致。维生素D的充足状态(>75nmol/L)时才能充分抑制PTH,并使其达到平台期;当25-(OH)D<50nmol/L,甚至<25nmol/L时,可出现肠钙吸收减少、继发性甲状旁腺功能亢进等骨代谢异常[1,12]。因此认为PTH 的下降是由25-羟维生素D 缺乏改善引起的,与血糖变化及HOMA-IR 改善无关。也有学者发现伴有维生素D缺乏的肥胖者有高PTH水平,认为高PTH刺激钙内流入脂肪细胞,促进脂肪合成,导致体重增加,加重胰岛素抵抗[13]。
综上所述,当2 型糖尿病患者伴有维生素D 缺乏时应予以重视,补充普通维生素D3 除可纠正维生素D 的缺乏,减少骨代谢方面疾病外,还可以在短期内改善胰岛素抵抗,对于长期的随访有待于进一步研究。

