不同输出压力体外冲击波对脑卒中后小腿三头肌痉挛的影响
李亚梅,冯荣建,黄林,徐丽,田金艳,余茜
电子科技大学附属医院·四川省人民医院康复医学科,四川成都市610072
痉挛是上运动神经元受损常见的并发症之一,被定义为以速度依赖的紧张性牵张反射增强伴腱反射亢进为特征的运动障碍[1]。首次脑卒中后3个月和9个月,痉挛的发生率可分别高达19%和39%[2]。痉挛可导致肢体疼痛、关节挛缩,抑制正常运动并引起异常运动模式等,是导致脑卒中后残疾的重要因素,并增加护理负担[3-4],及时有效干预痉挛对恢复运动功能,提高生活质量,减轻家庭和社会负担具有重要意义。现阶段常用的抗痉挛方法包括物理治疗、药物、矫形器、肉毒毒素局部注射、神经溶解技术、外科手术等[5-6],虽取得一定疗效,但在有效性和安全性等方面存在各自缺陷,仍需探索有效、无创、副作用少的抗痉挛方式。
体外冲击波治疗(extracorporeal shock wave therapy,ESWT)可用于改善肌痉挛和肌张力障碍,被用于脑瘫、脑卒中、脑外伤等所致痉挛,并提示ESWT对脑瘫患者下肢肌痉挛及脑卒中患者上肢远端肌肉痉挛有更好的缓解作用,被认为是治疗痉挛的新方法[7-10]。将ESWT用于治疗脑卒中后下肢痉挛的报道较少[11-17],这些研究多支持ESWT可改善痉挛,且安全、无创,但多为非随机对照研究,样本量小,ESWT治疗部位、参数选择、治疗次数、评定指标、随访周期等各异,仅1篇认为ESWT改善痉挛的机制可能为降低脊髓兴奋性[16]。ESWT治疗脑卒中后下肢痉挛的有效参数及相关电生理机制仍需进一步研究。现有报道罕见对不同治疗参数的比较[18-19]。我们的前期研究观察单一输出压力ESWT对脑卒中后小腿三头肌痉挛的影响[20]。本研究进一步探讨不同输出压力ESWT对脑卒中后下肢小腿三头肌痉挛的疗效差异,同时观察相关电生理指标的变化。
1 资料与方法
1.1 一般资料
选取2015年1月至2017年12月在本院康复医学科住院的脑卒中患者90例,符合1995年中华医学会第四届全国脑血管疾病会议制定的各类脑血管病诊断要点[21],并经头颅CT或MRI证实。
纳入标准:①首次发病,年龄40~70岁;②单侧肢体瘫痪;③病程2周~6个月,临床病情稳定;④患侧存在明显小腿三头肌痉挛,且综合痉挛量表(Composite Spasticity Scale,CSS)[22]评分≥7分;⑤患侧下肢Brunnstrom分期≥Ⅲ期,能不借助助行器独立步行10 m以上;⑥患者或其家属签署知情同意书。
排除标准:①视觉、听觉障碍;②严重认知功能障碍或精神疾病;③严重全身感染、心律失常、高血压且血压控制不佳,重度骨质疏松症等;④心、肺、肝、肾等重要脏器功能严重减退或衰竭;⑤伴有患侧下肢感觉功能障碍,或因周围神经病变、外伤、骨关节病、肌病等原因遗留肢体运动感觉功能障碍;⑥踝关节挛缩固定;⑦曾接受药物、神经肌肉阻滞技术、手术等抗痉挛治疗;⑧凝血功能障碍及血栓形成;⑨局部感染及皮肤破溃。
按照就诊顺序编号,随机数字表法分为对照组、治疗组1和治疗组2,每组30例。3组性别、年龄、病程、病变性质和病变部位等无显著性差异(P>0.05)。见表1。
本研究经电子科技大学附属医院·四川省人民医院医学伦理委员会批准。
1.2 方法
所有患者均予基础治疗和常规康复治疗,治疗组1和治疗组2在此基础上增加ESWT治疗。
1.2.1 基础治疗
根据病情接受相同的营养神经、改善循环、脱水等药物治疗。对存在全身并发症,如2型糖尿病、高血压病、高脂血症、冠心病、肺心病等的患者,常规予相应的降糖、降压、调脂、改善心肺功能等治疗。患者在试验阶段所接受的基础治疗不变。
1.2.2 常规康复治疗
根据患者情况采用神经发育促进技术和踝关节运动功能训练,包括良肢位摆放、牵伸训练、踝关节背屈肌力训练、躯体控制训练、重心转移训练、站立及步行训练等。先做简单动作,后做复杂动作;单个关节先活动,避免出现明显的协同运动及联合反应;开始动作平缓柔和,忌过快牵伸,主动运动以不引起疲劳、疼痛为度,每种动作缓慢持续3~5 s,重复3~5次,多做放松紧张肌肉的练习。采用一对一训练方式,每次40 min,每天1次,每周5 d,共4周。
1.2.3 ESWT治疗
采用奈恩CH-1260型放散状冲击波治疗机(瑞士EMS公司)。治疗前,向患者讲明治疗相关情况和可能出现的不良反应,消除紧张情绪。患者俯卧位,固定踝关节于背屈位,患侧小腿背侧皮肤均匀涂以耦合剂。冲击头直径15 mm,紧贴痉挛的小腿三头肌肌腹,手柄压力为皮肤凹陷约2 mm,注意避开主要血管与神经走行的解剖学位置。输出压力治疗组1为1.5 bar(1 bar=100 kPa),治疗组2为2.0 bar,输出能量分别为0.02 mJ/mm2和0.05 mJ/mm2,频率8 Hz,冲击次数2000次。治疗结束后,患者卧床休息30 min,当天不再进行其他康复治疗。每周1次,共4周。
对照组治疗时机器不与皮肤接触。
1.3 评定指标
3组患者分别在治疗前、疗程结束后即刻进行临床评估和神经电生理评定。评定人员对患者的分组情况不知情。记录患者治疗过程中的不良反应。治疗组1和治疗组2在每次ESWT结束后即刻进行疼痛评定。
1.3.1 临床评估
1.3.1.1 CSS
采用CSS对踝关节进行评定,内容包括跟腱反射、小腿三头肌肌张力和踝阵挛。跟腱反射:0分为无反射,1分为反射减弱,2分为反射正常,3分为反射活跃,4分为反射亢进。肌张力:0分为无阻力(软瘫),2分为阻力降低(低张力),4分为正常阻力,6分为阻力轻到中度增加,8分为阻力重度增加。踝阵挛:1分为无阵挛,2分为阵挛l~2次,3分为阵挛2次以上,4分为阵挛持续超过30 s。总分0~6分为无痉挛,7~9分为轻度痉挛,10~12分为中度痉挛,13~16分为重度痉挛。
1.3.1.2 踝关节被动活动度(passive range of motion,PROM)[22]
以关节量角器测定踝关节PROM。患者仰卧,下肢伸直,踝关节中立位,量角器轴心位于踝中点下约2.5 cm,固定臂与腓骨长轴平行,移动臂与第5跖骨平行,测定踝关节最大被动背屈和跖屈角度,两者相加为PROM。
1.3.1.3 10米步行时间(10-meter walk test,10MWT)[16]
在平地上画一条长12 m的直线,标记起点、1.0 m点、11.0 m点和终点。要求患者在确保安全的情况下,以正常速度从起点走到终点,记录从1.0 m点到11.0 m点所需时间,精确到0.1 s。测3次,取均值。
1.3.2 神经电生理评定
采用Keypoint Workstation肌电图仪(MEDTRON-IC丹麦公司)在屏蔽室内进行,环境安静,室温25℃,患者皮肤表面清洁。患者保持平静并放松,俯卧位,足踝下放一枕头使腓肠肌轻度牵张。刺激电极置腘窝处胫后神经上,记录电极置于腓肠肌内侧头肌腹,参考电极置于跟腱。电刺激0.5 ms,间隔3 s,起始为弱电流,逐渐增大,至H波振幅最大(Hmax);再增加刺激量,H波振幅降低而M波振幅增大,至H波消失,M波振幅达到最大(Mmax)。记录H反射潜伏期和Hmax/Mmax比。测3次,取均值。
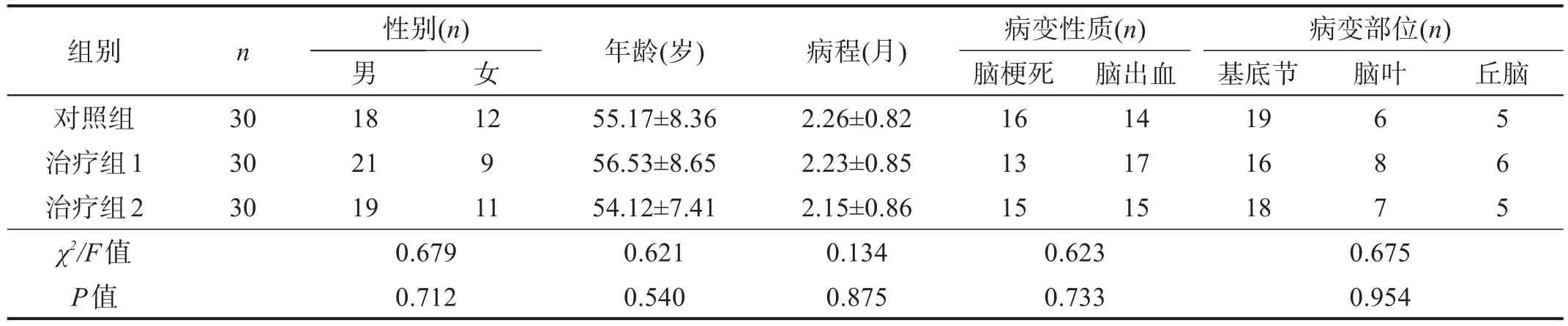
表1 各组一般资料比较
1.3.3 疼痛评定
采用视觉模拟评分(Visual Analogue Scale,VAS)[22-23]评定疼痛程度。划一条直线,长10 cm,一端代表无痛,另一端代表最剧烈疼痛,让患者自行在线上的最能代表其疼痛程度之处划一交叉线。评定4次,取均值。
1.4 统计学分析
采用SPSS 19.0统计软件进行数据分析。计数资料用频数表示,采用χ2检验;计量资料用(xˉ±s)表示,组内比较采用配对t检验,组间比较采用单因素方差分析,如有显著性差异,使用LSD-t检验进行多重比较。显著性水平α=0.05。
2 结果
2.1 临床评估
治疗后,3组CSS评分均显著降低(P<0.001),治疗组1和治疗组2均低于对照组(P<0.05),但两个治疗组间无显著性差异(P>0.05)。见表2。
治疗后,3组PROM均显著增加(P<0.001),3组间无显著性差异(P>0.05)。见表3。
治疗后,3组10MWT均显著缩短(P<0.001),3组间比较,治疗组2<治疗组1<对照组(P<0.05)。见表4。
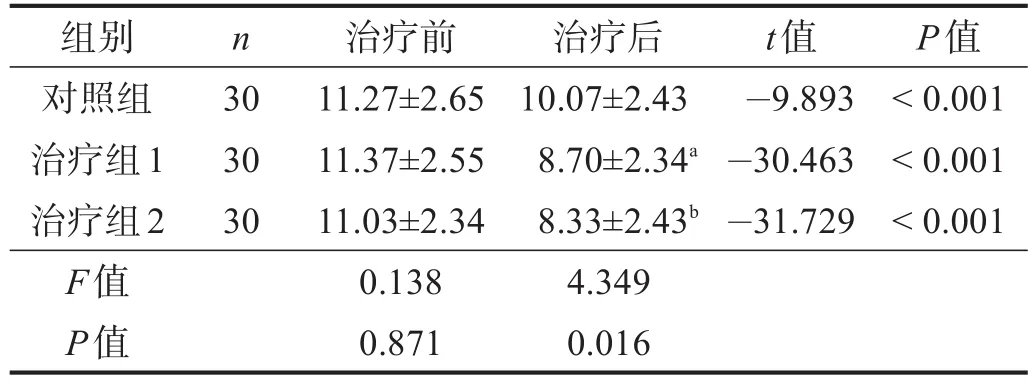
表2 各组治疗前后CSS比较
2.2 神经电生理比较
治疗后,对照组H反射潜伏期无明显改变(P>0.05),治疗组1和治疗组2 H反射潜伏期均显著延长(P<0.001),治疗组1和治疗组2均明显长于对照组(P <0.01)。见表5。

表3 各组治疗前后PROM比较(°)

表4 各组患者治疗前后10MWT比较(s)
治疗后,对照组Hmax/Mmax无明显改变(P>0.05),治疗组1和治疗组2 Hmax/Mmax显著下降(P<0.001),3组间Hmax/Mmax无显著性差异(P>0.05)。见表6。
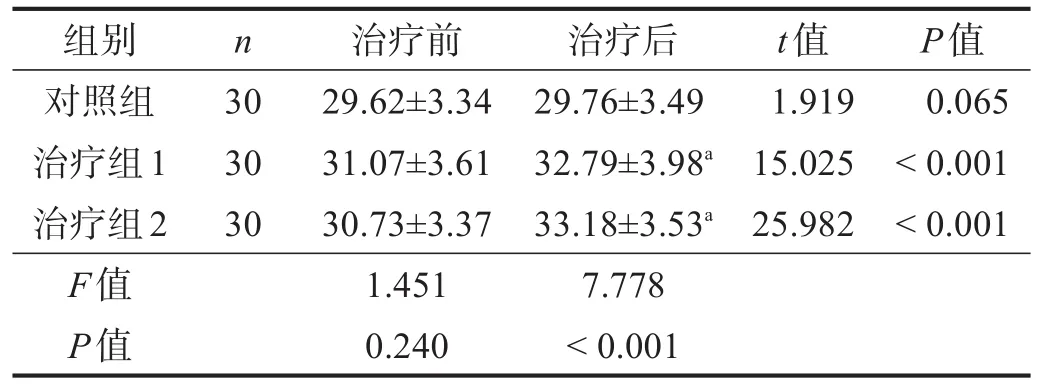
表5 各组治疗前后H反射潜伏期比较(ms)
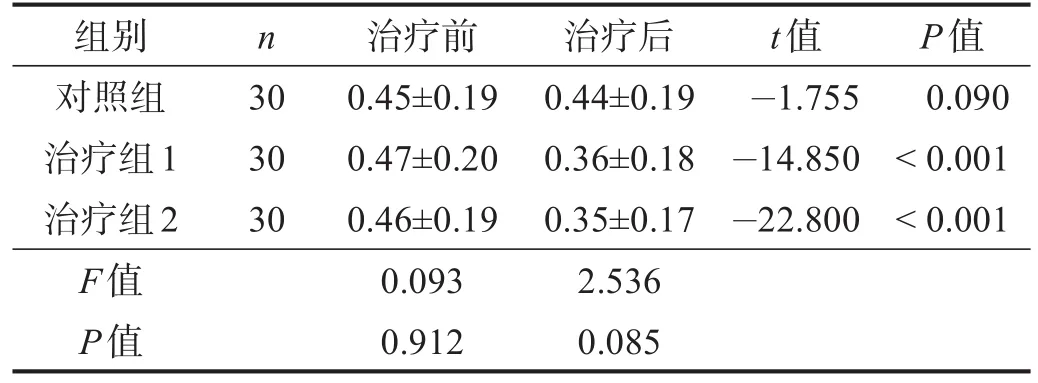
表6 各组治疗前后Hmax/Mmax比较
2.3 安全性
两个治疗组所有患者完成ESWT治疗,未观察到痉挛程度加重的病例,未见其他严重不良反应。部分患者诉ESWT治疗时有可忍受的疼痛(VAS≤3分),停止治疗后消失。治疗组2 VAS评分(0.93±0.87),治疗组1 VAS评分(1.10±0.92),两组间无显著性差异(t=0.735,P=0.471)。5例治疗处少许淤点,2例感下肢乏力,均于2~3 d后自行恢复。
3 讨论
本研究显示,ESWT联合基础和常规康复治疗可更加有效地改善脑卒中后小腿三头肌痉挛,提高患者步行功能,且相对安全;随着输出压力增大,步行功能可能获益更大,而痉挛和踝关节被动活动范围不一定改善更明显。H反射潜伏期延长、Hmax/Mmax下降,一定程度上提示ESWT改善脑卒中后下肢痉挛的机制可能与脊髓兴奋性降低有关。
体外冲击波是一种特殊形式的声波,以极短时间(< 10 ns)内达高峰压(100 MPa)、脉冲时长短(10 μs)和频谱广为特征,进入人体后能使不同密度组织间产生能量梯度差及扭拉力,发挥治疗作用[24]。ESWT最早用于肾结石碎石治疗,近年来已被成功运用于多种骨骼、肌腱疾病以及运动损伤中,具有安全、无创、痛苦小等特点[25-27]。近10余年也被应用于缓解脑瘫、脑卒中、脑外伤等疾病所致的痉挛[8-10]。多数研究认为[11-17],ESWT对脑卒中后下肢痉挛有一定疗效;也有研究指出[7],ESWT对肌痉挛和肌张力障碍的作用尚不能与安慰效应明显区分。
鲍勇等[18]采用二阶段交叉设计试验,未发现不同治疗参数(1.0 bar、8 Hz和1.6 bar、20 Hz)ESWT对脑卒中后下肢痉挛的疗效有差异。Yoon等[19]发现,对不同治疗部位(肌腹和肌肉肌腱连接处),ESWT对脑卒中后肘关节和膝关节屈曲痉挛的疗效无差异。研究多认为ESWT改善痉挛与降低脊髓兴奋性无关[11,13,15],仅1篇认为可能有脊髓兴奋性降低机制的参与[16]。
ESWT治疗痉挛可能的劣势或不利之处在于[28]:①治疗部位局部血肿、瘀紫、点状出血;②治疗部位疼痛或原有疼痛增强;③治疗部位局部麻木、针刺感、感觉减退。2017年发表的《骨肌疾病体外冲击波疗法中国专家共识》(第2版)[28]将肌痉挛列为ESWT治疗的相对适应症,但未介绍其具体临床应用方案。本研究参照专家共识,并综合考虑前期研究经验、治疗仪的参数选择范围及患者的治疗反应,决定治疗部位和治疗参数,发现在严格筛选病例并排除ESWT治疗禁忌症、选择适宜治疗部位和参数的前提下,ESWT治疗脑卒中后下肢小腿三头肌痉挛是有效和安全的,未见痉挛进一步加重或其他严重不良反应。但不同指标的反应不一致。原因可能为:①观察周期不足,如果延长观察时间,可能会发现PROM或CSS评分的区别;②两种输出压力差别不大;③ESWT治疗参数,如探头直径、冲击次数、治疗次数及部位等可能影响治疗效果[12],包括不同疗效指标出现改善的时间、程度和维持时间等;④ESWT的治疗效果可能与患者年龄、病程和痉挛程度等有关,今后可进一步对这些因素进行分层研究。
ESWT改善脑卒中后肢体痉挛的机制尚不明确[29]。上运动神经元损伤后肌张力增高可能存在两种机制。①反射介导机制:由于脑卒中后高位中枢抑制失调,下位中枢运动神经元兴奋性释放,脊髓α运动神经元兴奋性增加,电生理检查可表现为H反射亢进,即潜伏期缩短、峰值增高,Hmax/Mmax增大[30]。②非反射介导机制:上运动神经元受损后会引起肌肉和结缔组织形态学变化,导致其机械特性改变,从而出现痉挛[31]。现有研究多不支持ESWT通过降低脊髓兴奋性来降低肌张力[11,13,15]。Mori等[7]指出,ESWT治疗痉挛的机制更倾向于ESWT直接作用于肌肉纤维化改变和肌张力增高的其他非神经反射成分。Manganotti等[32]认为,ESWT降低肌痉挛的机制可能是直接作用于长期痉挛而继发的结缔组织机械特性的变化,改善结缔组织的僵硬度。本研究发现,ESWT治疗后H反射潜伏期延长、Hmax/Mmax下降,推测可能有脊髓兴奋性降低的参与。有待进一步研究。
综上所述,本研究证实ESWT对脑卒中后小腿三头肌痉挛有明显缓解作用,并能改善患者的步行功能;在一定范围内,输出压力越高,步行功能改善越大;其改善痉挛的机制可能与降低脊髓兴奋性有关。今后将继续扩大样本量,进一步深入研究不同治疗参数、不同患者条件对治疗效果的影响,治疗效果的持久性等,以明确ESWT的最佳治疗参数、近期和远期疗效及相关机制。

