22例夏季中暑患者临床诊治体会
邢 俊,高培林
(1.南通市中医院,江苏 南通 226001;2.南通市第二人民医院,江苏 南通 226001)
中暑是在暑热季节、高温和(或)高湿环境下,发生以体温调节中枢功能障碍、汗腺功能衰竭和水电解质丢失过多为特征的疾病。机体对环境温度升高(>32℃)、湿度较大(>60%)未适应时,体内产热超过散热量是发生中暑的主要机制,脱水加速中暑发生。中暑高热(体温>42℃)能引起蛋白质变性,直接损伤细胞,细胞膜稳定性丧失、线粒体功能障碍和有氧代谢途径中断,导致MODS(Multiple Organ Dysfunction Syndrome)[1]。故本文选取22例中暑患者对其开展临床诊治,现将具体内容详述如下。
1 资料与方法
1.1 一般资料
收集2017年7月在南通市中医院急诊内科诊治的22例中暑患者,其中男14名,女8名,年龄20~97岁,平均(58±24)岁,发病至就诊时间17 min~2 h,平均(0.8±0.5)h。
1.2 纳入与排除标准
①纳入标准:依照《内科学》第8版中枢分型确诊;纳入轻、中、重度中枢患者。②排除标准:脑血管意外;中枢神经感染性者。
1.3 治疗
于患者入院后指导其开展血常规、肝肾功能、电解质、凝血指标、血气分析及心电图和颅脑CT检查。
1.3.1 轻度中暑
留院观察24 h,如患者发热可物理降温,肠道功能无障碍患者鼓励口服补液,肠道功能障碍患者适当静脉补液及对症处理,2 h/次检测患者生命体征。
1.3.2 中、重度中暑
密切关注患者生命体征,血氧饱和度,血压和心率等情况。为中重度中暑患者行综合治疗,预防并发症。①快速降温法:指导患者以冰帽降温,保证患者得到恒定且有效的降温。或4℃生理盐水500 mL中加冬眠合剂(异丙嗪、氯丙嗪各25 mg)。②快速补液维持循环稳定,晶体液选取以生理盐水为佳。补液后如患者血压仍不回声,则需给予多巴胺、去甲肾上腺素(小剂量,短期使用)等血管活性药物。③重症中暑合并凝血功能异常的患者常规使用小剂量低分子肝素。④积极治疗脑水肿依据患者意识障碍的程度,达到昏迷的患者,予醒脑静醒脑开窍,小剂量地塞米松,白蛋白,减轻脑水肿。
1.4 统计学方法
2 结 果
轻度中暑者(12例)于急诊科抢救室治疗后均痊愈出院,10例重度中暑患者平均住院日(15.5±13.7)天,体温恢复时间(3.6±3.5)h。5例患者经治疗后痊愈,2例遗留神经功能障碍致残,1例转院,2例出院。组间入院各项常规检查指标可详情表1。
表1 两组入院时各项指标检查结果(±s)
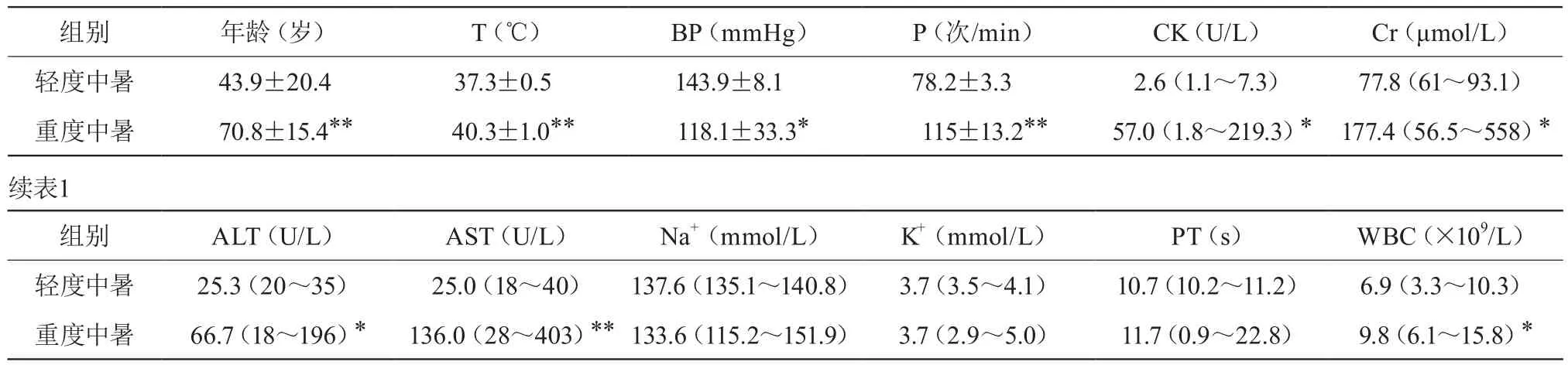
表1 两组入院时各项指标检查结果(±s)
注:与轻度中暑比较,*P<0.05,**P<0.01
组别 年龄(岁) T(℃) BP(mmHg) P(次/min) CK(U/L) Cr(μmol/L)轻度中暑 43.9±20.4 37.3±0.5 143.9±8.1 78.2±3.3 2.6(1.1~7.3) 77.8(61~93.1)重度中暑 70.8±15.4** 40.3±1.0** 118.1±33.3* 115±13.2** 57.0(1.8~219.3)* 177.4(56.5~558)*续表1组别 ALT(U/L) AST(U/L) Na+(mmol/L) K+(mmol/L) PT(s) WBC(×109/L)轻度中暑 25.3(20~35) 25.0(18~40) 137.6(135.1~140.8) 3.7(3.5~4.1) 10.7(10.2~11.2) 6.9(3.3~10.3)重度中暑 66.7(18~196)* 136.0(28~403)**133.6(115.2~151.9) 3.7(2.9~5.0) 11.7(0.9~22.8) 9.8(6.1~15.8)*
10例重度中暑患者分为两组,对照组常规治疗,治疗组加用醒脑静,对照组1例转院,2例自动出院,通过回访发现这3例病患均有意识障碍,失语及神经系统后遗症。2例住院患者也均有意识障碍,失语及留有神经功能障碍致残。治疗组均痊愈出院。重度中暑患者治疗组和对照组疗效对比,见表2。

表2 重度中暑患者治疗组和对照组疗效对比
3 讨 论
随着工业技术发展的加快,全球气候变暖逐渐加剧。当前,美国盛夏城镇居民中暑率为0.0176%左右[2]。2016年南通市区常住人口为730.2万,全市共有九家综合性医院,据不完全调查,南通市区居民中暑发病率2.7~3.7/10万人。2017年7月,江苏省南通市城市最高气温为35~40℃,因中暑送至我院的病患高达30例以上。本文选取轻重不等共22例经不同方式治疗,观其实际效果。且本次病例筛选中也有因临床资料不全的患者未被纳入本次研究,深表遗憾。
本次研究显示,22例中暑患者中老年人占大部分比重,且孤寡老人或独居老人居多。受诊症状主要表现为体温居高不下,伴有血压偏低,心率偏快,心肌酶、肝肾功能、白细胞计数升高等。致病主要原因可能是老年人心功能储备功能减退,或合并一种或多种慢性疾病等。合并症多以心血管、代谢功能紊乱疾病居多。当患者代谢功能紊乱或合并心血管疾病时,患者汗腺功能有所减退,对高热的适应力削弱[3]。重度中暑患者大部分处于休克状态,需快速降温,升压。在心功能正常的前提下积极补液,改善肝肾功能,维持电解质平衡,醒脑开窍可有效中暑症状对患者脏器造成的损伤。
本文对轻重症中暑患者进行了临床分析,研究了年龄、生命体征、肝肾功能、凝血指标、白细胞计数,以及重症中暑治疗及预后。已有实验证实,高热可对细胞膜及其内部结构产生直接损害,造成组织器官内部细胞膜结构、线粒体的不可逆性破坏,继而细胞内部结构广泛损伤,影响各个组织器官的功能,随后出现脑水肿、脑缺血缺氧以及不同程度意识障碍等中枢神经系统表现。故患者发病后心、肝、肾的相关指标(如CK、AST、ALT、Cr)也会呈现显著升高。且若病情加重,会导致患者出现缺血缺氧、DIC、代谢性酸中毒也会致急性肝肾功能衰竭。本文观察到CK、ALT、AST、Cr、WBC是重度中暑患者出现异常改变的结果,若患者胃重度中暑将会并发心、肝、肾功能衰竭。且高热可对细胞膜和细胞膜内结构造成直接损伤,细胞内酶大量释放至血液中,故患者发病后经常规化验可见CK、AST和ALT水平可见明显上升[4]。
中暑后多数患者会伴随意识障碍。而该种意识障碍多在起病后24 h内即可恢复。如恢复较早则证明脑功能恢复好,预后可保证。而如若意识障碍恢复迟缓则证明患者机体受到创伤较严重,后续治疗可能需加强对损伤脏器的关注。如经降温治疗后意识障碍仍处于加重状态,则机体可能出现了严重的器质性脑损伤。如原发意识障碍持续时间超24 h将会危及患者生命。且意识障碍致脑组织缺血也将增加热射病患者脑损害后遗症发生率[1]。
综上所述,若接诊中暑患者首先要分疾病轻重,后给予对症治疗。轻症者,快速降温,口服补液,必要时静脉补液。因重症中暑会导致多器官功能损害,故接诊重症患者时需快速降温,在心功能正常的前提下积极补液,改善肝肾功能,维持电解质平衡,低血压者升压,意识障碍者醒脑开窍。本文观察到醒脑静对重症中暑患者的预后有显著疗效,建议推广使用。最后,社会大众应多关心身边孤寡老人及独居老人的生活。

