血管紧张素抑制剂对心力衰竭合并肾性贫血患者肌酐和血红蛋白的影响
何文静
[摘 要] 目的 评价减少心力衰竭合并肾功能不全、贫血患者血管紧张素抑制剂用量对肌酐、血红蛋白(Hb)和生存情况的影响。方法 选择在我院就诊的心力衰竭合并肾功能不全、贫血患者69例,按2:1的比例随机分为观察组46例和对照组23例,将观察组血管紧张素抑制剂用量减少50%,而对照组保持原剂量继续治疗1年,比较两组干预前后Hb、肌酐清除率、前炎症因子[包括C反应蛋白(CRP)、胰岛素、同型半胱氨酸]的变化,同时评价1年后两组的生存情况。结果 治疗3个月、6个月和12个月后观察组和对照组生存率分别为96.78%和87.61%、82.43%和69.58%、60.94%和50.08%(χ2=5.90,P<0.01),血管紧张素抑制剂剂量下降与Hb、肌酐清除率改善均呈负相关(r=-0.44、0.51,P<0.05)。以干预前检测值为协变量,观察组干预后Hb、红细胞压积、肌酐清除率高于对照组(P<0.05),而肌酐、CRP低于对照组(P<0.05);COX回归结果表明药物减量是生存的独立预测因素(HR=0.23,P<0.05)。结论 降低心力衰竭合并贫血、肾功能不全患者血管紧张素抑制剂用量能降低CRP水平,改善贫血、肾功能和生存率。
[关键词] 血管紧张素;心力衰竭;贫血;肾功能不全
中图分类号:R541.61
文献标识码:A文章编号:1009-816X(2019)02-0153-04
doi:10.3969/j.issn.1009-816x.2019.02.015
贫血是心力衰竭患者常见的并发症,从纽约心脏病协会(NYHA)Ⅰ级的9%上升至Ⅳ级的79%[1],血红蛋白(Hb)每下降10g/L则使左心室扩张和肥大的风险上升9%,而最终都与肾功能恶化有关[2]。血管紧张素转化酶抑制剂是心力衰竭患者常用的降压药物,然而最新的研究认为其能通过减少促红细胞生成素和其他造血因子的功能而加重贫血,对高龄患者影响尤甚[3],但国内相关研究较少。为进一步评价减少血管紧张素转化酶抑制剂对心力衰竭合并肾性贫血患者预后的改善,本研究纳入部分高龄患者进行1年期随访,现报道如下。
1 资料与方法
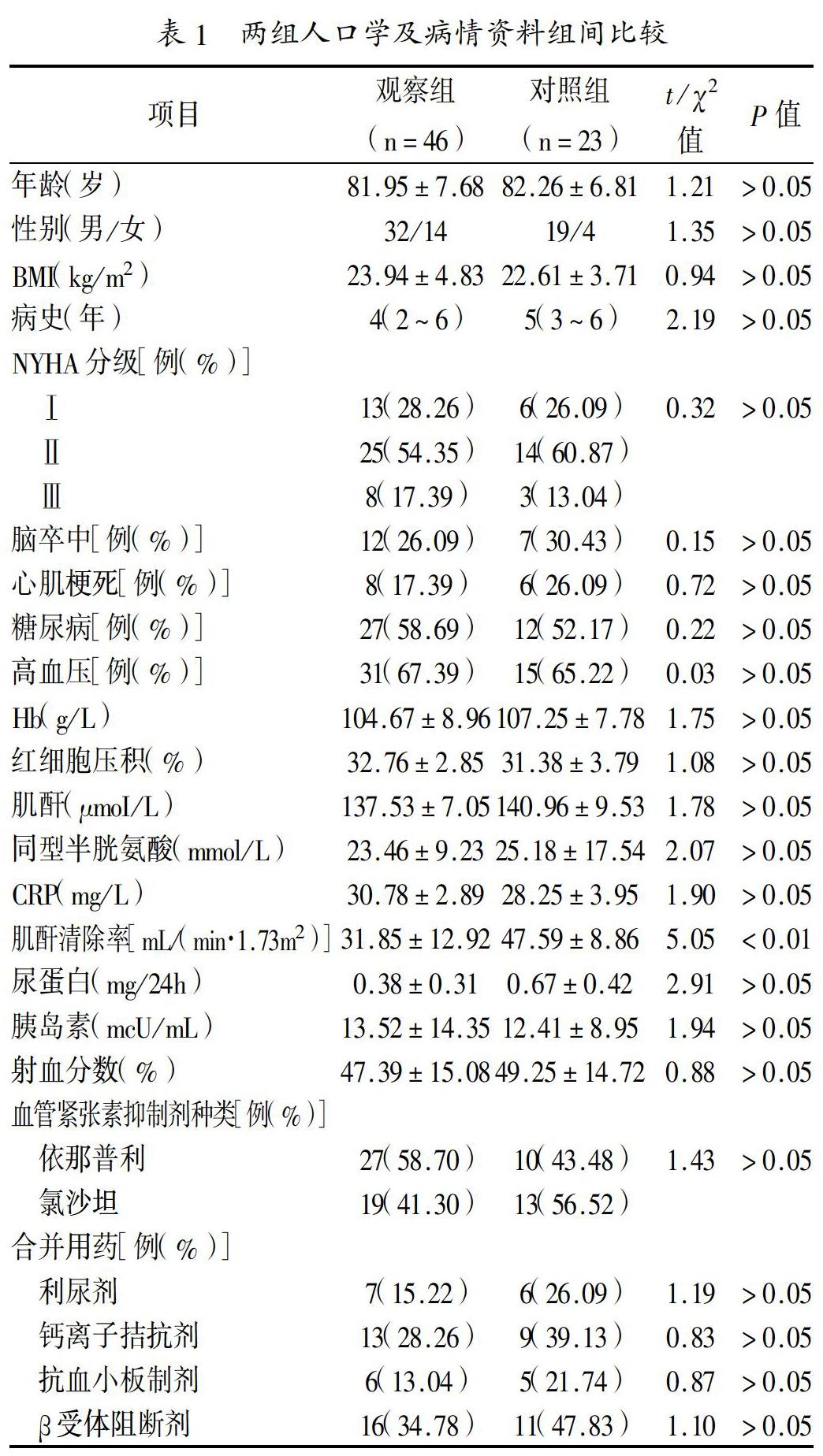
1.1 一般资料:选择2014年2月至2016年12月在我院就诊的心力衰竭患者,入选标准:(1)年龄≥65周岁,性別不限;(2)临床确诊慢性心力衰竭[4],同时Hb<12mg/dl、肌酐清除率<60mL/(min·1.73m2);(3)正在接受血管紧张素抑制剂(ACEI、ARB)治疗3个月以上;(4)了解研究内容并自愿签署知情同意书。排除标准:(1)由急性缺血性心脏病导致的心力衰竭;(2)患者需要或计划进行手术治疗(包括血管再通术、瓣膜置换术、心脏起搏器、心脏移植等);(3)合并外周血管性疾病、出血性疾病或恶性肿瘤;(4)需要接受促红细胞生成素、透析治疗。符合入选标准的患者69例,按随机数字表法以2:1的比例分为观察组46例和对照组23例,两组年龄、性别、病情、合并用药等资料组间比较差异无统计学意义(P>0.05),但观察组肌酐清除率低于对照组(P<0.05),见表1。
1.2 评价指标:(1)收集资料:患者入组后收集年龄、性别、体质量指数(BMI)等人口学资料和合并疾病、心力衰竭症状、体征、病情(NYHA分级)、发病时间等病情资料,同时进行心电图、胸片、超声心动图和实验室检查(入组前和出院后1~3个月各检查一次),重点评价红细胞参数(Hb、红细胞压积、淋巴细胞、血小板)、电解质、肌酐、尿酸、尿素氮、血糖、胰岛素、同型半胱氨酸、转氨酶、C反应蛋白(CRP)和促甲状腺激素(TSH),并计算肌酐清除率。(2)主要疗效指标:主要目的是评价血管紧张素抑制剂剂量减少后Hb和肌酐清除率(Cockcroft公式)的变化情况,次要目标评价干预前后前炎症因子(包括CRP、胰岛素、同型半胱氨酸)的变化,同时评价6个月和1年后两组的生存情况。
1.3 干预措施:所有心力衰竭患者根据学会指南接受药物和非药物治疗,观察组患者入组后将目前服用的血管紧张素抑制剂用量减少50%,而对照组保持原剂量。
1.4 统计学处理:以SPSS 19.0版统计学软件进行数据分析,计量资料使用“Kolmogorov-Smirnov”作正态性检验,符合正态分布的数据以(x-±s)描述,组间比较采用独立样本t检验;不符合正态分布的数据以中位数(四分位间距)表示,组间比较采用Mann Whithey U检验;计数资料以百分率描述,组间比较采用χ2检验;采用pearson相关分析进行不同因素相关性评价。两组生存资料采用COX回归分析,临床关联采用绝对风险比(ARR)和相对风险比(RRR),P<0.05为差异有统计学意义。
2 结果
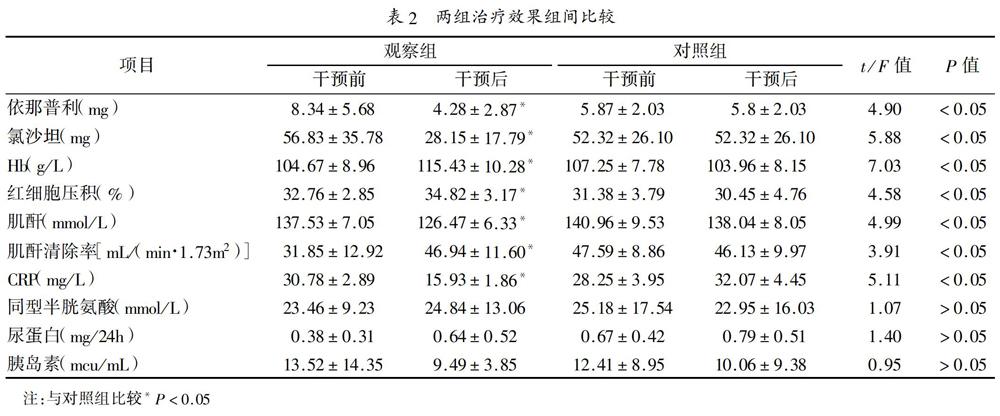
2.1 治疗效果:两组患者入组时依那普利和氯沙坦用药剂量相当,组间比较差异无统计学意义(P>0.05),两组减量前后血压差异无统计学意义,减量后观察组依那普利和氯沙坦剂量均低于对照组(P<0.05);血管紧张素抑制剂剂量下降与Hb、肌酐清除率改善均呈负相关(r=-0.47、0.51,P<0.05)。以干预前检测值为协变量,观察组干预后Hb、红细胞压积、肌酐清除率高于对照组(P<0.05),而肌酐、CRP低于对照组(P<0.05),同型半胱氨酸、尿蛋白、胰岛素组间比较差异无统计学意义(P>0.05),见表2。
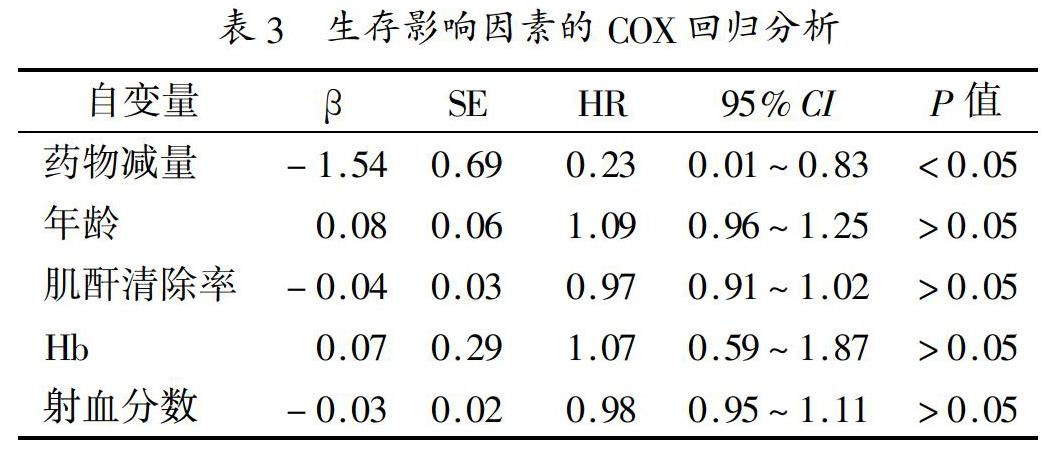
2.2 生存情况:治疗3个月、6个月和12个月后,观察组和对照组各有2例和3例、7例和7例、28例和11例死亡,生存率分别为95.65%和86.96%、84.78%和69.57%、39.13%和52.17%,观察组优于对照组(χ2=5.90,P<0.01),死亡原因主要为心力衰竭,两组各有5例和3例因肾衰竭死亡。以药物减量、年龄、肌酐清除率、Hb、射血分数为自变量,生存作为因变量引入COX回归方程,结果表明药物减量是生存的独立预测因素(P<0.05),见表3。
3 讨论
心力衰竭患者发生贫血的原因有体循环充血使肾脏水钠潴留而导致血液稀释、肾功能恶化使促红细胞生成素减少、炎症及细胞因子增加抑制骨髓红细胞生成、铁和维生素缺乏等[5]。Meta分析[6]认为红细胞压积下降1%时死亡率上升2.7%,而慢性心力衰竭患者Hb从12g/dl上升至13g/dl时临床预后明显改善。本研究中心力衰竭合并贫血(Hb<120g/L)、肌酐清除率下降<60mL/(min·1.73m2)的发病率与既往研究糖尿病、高血压、COPD和缺血性心肌病合并贫血和肾功能不全的比例一致,但ACEI使用比例稍高于同类研究。本结果表明,减少血管紧张素抑制剂用量可以减轻贫血、肾功能不全和前炎症因子水平,同时对改善预后和提高生存率有一定意义,与美国心脏病协会(AHA)指南中肾功能下降时需要酌情减少肾素-血管紧张素抑制剂剂量的论述相符[7]。Charytan等[8]研究发现使用依那西普1年后贫血的发生率为11.3%,安慰剂组为7.9%;亚组分析进一步表明新发的贫血患者死亡率增加108%,多因素回归分析也发现红细胞压积下降1%时相对危险度为1.027。He等[9]研究中慢性贫血最主要的危险因素为血管紧张素抑制剂(OR=3.29,95%CI:1.36~7.94)。Pita等[10]比较血管紧张素抑制剂减量前后的血常规参数,发现Hb和红细胞压积均有明显上升(从106.2至114.7g/L和31.7至34.4%),而对照组Hb和红细胞压积无明显差异,而本组结果进一步确证国人对血管紧张素抑制剂的反应与国外研究基本相同。本研究中观察组患者肌酐清除率明显上升,血肌酐下降,而且生存率高于对照组,对照组虽然肌酐清除率有一定程度下降,但各实验室检查值无明显变化,因此病情基本稳定。而且血管紧张素抑制剂减量越多,Hb水平和肌酐清除率增加越明显,北美血管紧张素协作组的调查也认为使用依那普利后肾小球滤过率下降20%~30%,同时明确肌酐清除率与死亡率高度相关[11]。COX回归分析发现,患者年龄、肌酐清除率、Hb、射血分数皆不是观察组死亡的独立危险因素,而降低剂量后死亡率明显下降,Felker的研究认为红细胞压积增加1%时死亡率则可下降3%[12]。本研究的不足之处也很明显,(1)由于本研究为正常临床实践,因此开放性设计使研究者和患者均了解具体的分组情况,由此产生的偏移无法避免;(2)入组前观察组肌酐清除率低于对照组,虽然后期的COX已经将其作为协变量进行分析,但干预后观察组的疗效更明显可能与更好的肾功能储备有关;(3)项目立项的主要目标是评价干预后贫血和肾功能的情况,而不是评价两组的生存率和预后因素,因此虽然两组的死亡率并无统计学意义,样本量偏少应是主要原因,同时回归分析中干预措施是减少死亡率的独立预测因素证实上述观点。综上所述,降低心力衰竭合并贫血、肾功能不全患者血管紧张素抑制剂用量能降低CRP水平,改善贫血、肾功能和生存率。
参考文献
[1]Ozierański K, Balsam P, Tymińska A, et al. Heart failure in elderly patients: differences in clinical characteristics and predictors of 1-year outcome in the Polish ESC-HF Long-Term Registry[J]. Pol Arch Med Wewn,2016,126(7-8):502-513.
[2]Dobre M, Roy J, Tao K, et al. Serum bicarbonate and structural and functional cardiac abnormalities in chronic kidney disease-a report from the chronic renal insufficiency cohort study[J]. Am J Nephrol,2016,43(6):411-420.
[3]Belmar Vega L, de Francisco A, Albines Fiestas Z, et al. Investigation of iron deficiency in patients with congestive heart failure: A medical practice that requires greater attention[J]. Nefrologia,2016,36(3):249-254.
[4]中國医师协会急诊医师分会,中国心胸血管麻醉学会急救与复苏分会.中国急性心力衰竭急诊临床实践指南(2017)[J].中华急诊医学杂志,2017,26(12):1347-1357.
[5]Parrinello G, Torres D, Testani JM, et al. Blood urea nitrogen to creatinine ratio is associated with congestion and mortality in heart failure patients with renal dysfunction[J]. Intern Emerg Med,2015,10(8):965-972.
[6]Liu Y, Ma X, Zheng J, et al. Effects of angiotensin-converting enzyme inhibitors and angiotensin receptor blockers on cardiovascular events and residual renal function in dialysis patients: a meta-analysis of randomised controlled trials[J]. BMC Nephrol,2017,18(1):206.
[7]Sturgill J, Howell S, Perry MM, et al. Protocols for treating patients with end-stage renal disease: a survey of undergraduate dental programs[J]. Spec Care Dentist,2016,36(6):321-324.
[8]Charytan DM, Solomon SD, Ivanovich P, et al. ESRD after heart failure, myocardial infarction, or stroke in type 2 diabetic patients with CKD[J]. Am J Kidney Dis,2017,70(4):522-531.
[9]He J, Shlipak M, Anderson A, et al. Risk factors for heart failure in patients with chronic kidney disease: the CRIC (chronic renal insufficiency cohort) study[J]. J Am Heart Assoc,2017,6(5):e005336.
[10]Pita-Fernández S, Choucino-Fernández T, Juega-Puig J, et al. A randomized clinical trial to determine the effect of angiotensin inhibitors reduction on creatinine clearance and haemoglobin in heart failure patients with chronic kidney disease and anaemia[J]. Int J Clin Pract,2014,68(10):1231-1238.
[11]Gut N, Piecha G, Aldebssi F, et al. Erythropoietin combined with ACE inhibitor prevents heart remodeling in 5/6 nephrectomized rats independently of blood pressure and kidney function[J]. Am J Nephrol,2013,38(2):124-135.
[12]Karas MG, Sobol I, Maurer MS, et al. Sex-and race-related differences in characteristics and outcomes of hospitalizations for heart failure with preserved ejection fraction[J]. J Am Heart Assoc,2017,6(4):e003330.
(收稿日期:2018-10-11)

