弹性髓内钉微创治疗骨盆前环损伤2例报道
陈心敏,林梓凌,李鹏飞,何祥鑫,孙文涛,董 航
(1.广州中医药大学第一临床医学院,广州 510405;2.广州中医药大学第一附属医院创伤骨科,广州 510405)
骨盆前环损伤,特别是耻骨支骨折在老人骨盆骨折中较为常见。随着我国进入老年化社会,老年人低能量损伤骨盆骨折逐渐多见,且近年发生率有上升趋势[1]。大量临床实践表明对骨盆前环中耻骨支骨折进行早期手术固定非常重要[2]。耻骨支周围解剖结构复杂,许多重要神经、血管走行,若行传统切开复位内固定术,易损伤周围神经、血管,手术风险较高。目前,耻骨上支骨折闭合复位空心钉内固定术已逐步成为骨盆前环骨折的主要固定方式[3-4]。但经皮空心钉内固定仍具有一定的局限性和禁忌证:(1)耻骨上支内侧段骨折块太小,难以用螺钉固定;(2)耻骨上支的髓腔太窄;(3)耻骨上支的弧度过大;(4)肥胖患者,影响进钉方向;(5)严重骨质疏松[5]。基于此,笔者试行了2例耻骨上支骨折闭合复位经皮弹性钉内固定术,获得较满意的疗效。
1 临床资料
1.1一般资料 患者1为79岁女性,因“摔倒致左髋部疼痛伴活动受限4 h”入院,左侧耻骨支上下支骨折伴左侧髋臼骨折,骨折Tile分型为A2型;患者2为74岁女性,因“车祸致全身多处疼痛4 d”入院,双侧耻骨上下支骨折伴骶骨骨折、左侧内外踝骨折,骨折Tile分型为C1型。
1.2方法
1.2.1手术方法 采用硬膜外麻醉,患者取仰卧位。术者立于手术侧对侧,C型臂X线机置于手术侧。根据患者术前X线片及CT资料,对耻骨支骨折行闭合复位,将患者患侧髋关节外展外旋,再将患侧髋关节内旋内收,手法按压髂骨翼使骨折端复位。根据患者肥胖程度选择不同型号针头进行定位,从耻骨联合体标志上缘处横向作1~2 cm小切口,钝性分离软组织,直达耻骨联合下方1 cm;开路确定进钉点及方向:耻骨角稍下方进钉,朝髂前下棘方向置入;透视见位置满意后,根据患者术前CT三维重建对1枚2.5 mm弹性钉进行预弯并沿着耻骨上支进钉,弹性钉尖端保持与骨盆环纵轴方向一致,到达骨折端后,助手在手术侧维持骨折端复位,不断调整方向使弹性钉通过骨折端到达髂前下棘水平以上为佳;每个步骤根据需要选择透视骨盆正位、出口位、闭口位、髂翼位,以保证弹性钉置入髓腔内,避免穿出耻骨上支损伤周围神经、血管。患者1左侧耻骨上支置入1根2.5 mm弹性钉(图1);患者2左侧耻骨上支置入1根2.5 mm弹性钉,考虑增加骨折端稳定性,用同样的方法同侧再置入1根2.0 mm弹性钉,右侧耻骨上支置入1根2.5 mm弹性钉(图2)。
1.2.2术后处理 术后予伤口冰敷、消肿止痛、预防感染及下肢深静脉血栓等。术后第2天即行患侧髋、膝关节功能锻炼,术后第3天开始坐床边,术后1周开始部分负重,根据复查X线片骨折愈合情况逐渐增至完全负重。嘱患者术后3个月内定期门诊复查X线片。
1.2.3评价标准 术前术后疼痛程度采用疼痛VAS评分评定,用Majeed骨盆功能评分评定术后1个月疗效,包括疼痛(30分)、工作(20分)、坐(10分)、性生活(4分)及站立(36分)5部分。满分为100分,≥85分为优,70~85分为良,55~<70分为可,≤55分为差。
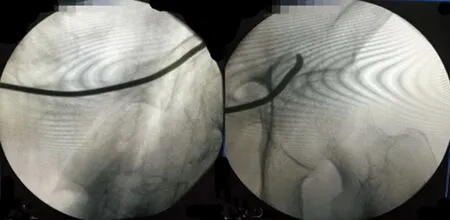
图1 患者1术中X线片
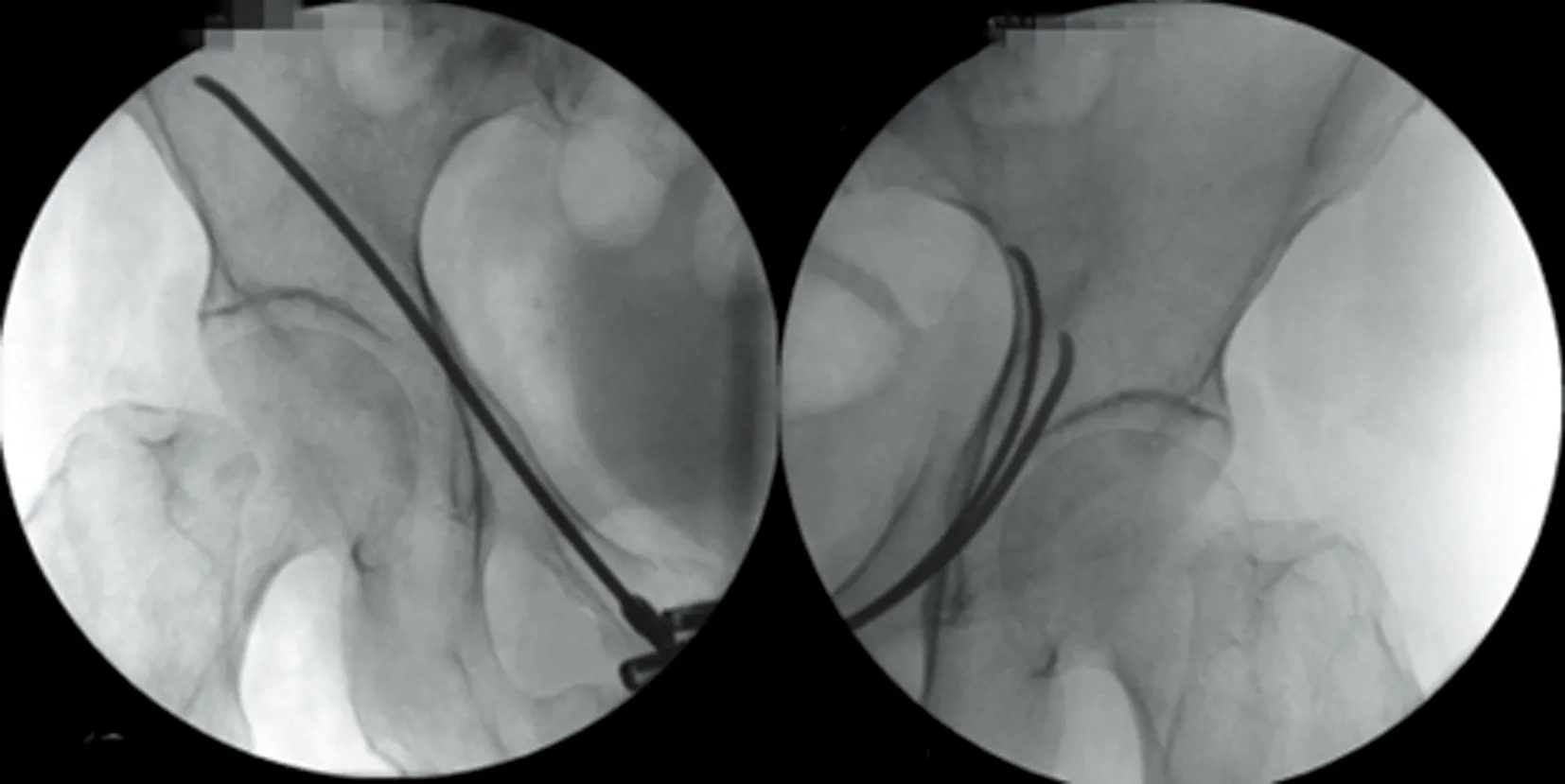
图2 患者2耻骨上支术中X线片
2 结 果
患者1置入1枚弹性钉的手术时间约30 min,患者2置入3枚弹性钉的手术时间约60 min。2例患者术前疼痛VAS评分平均为8.0分,术后平均为2.5分,术后疼痛显著减轻。且未损伤膀胱、股神经、股动静脉,无感染、断钉、骨折不愈合等并发症发生。术后1个月均随访。患者1术后第2天复查X线片及CT显示弹性钉位置可(图3),术后1个月复查:髋部功能活动良好,可作部分负重锻炼。患者2术后第2天复查X线片及CT示弹性钉位置可(图4),术后半个月复查X线片显示内固定稳定,骨折端无明显移位(图5),骨盆部无疼痛,可拄拐行走,术后2个月复查X线片显示骨折端部分骨痂生长(图6)。术后1个月患者1恢复可,患者2优。
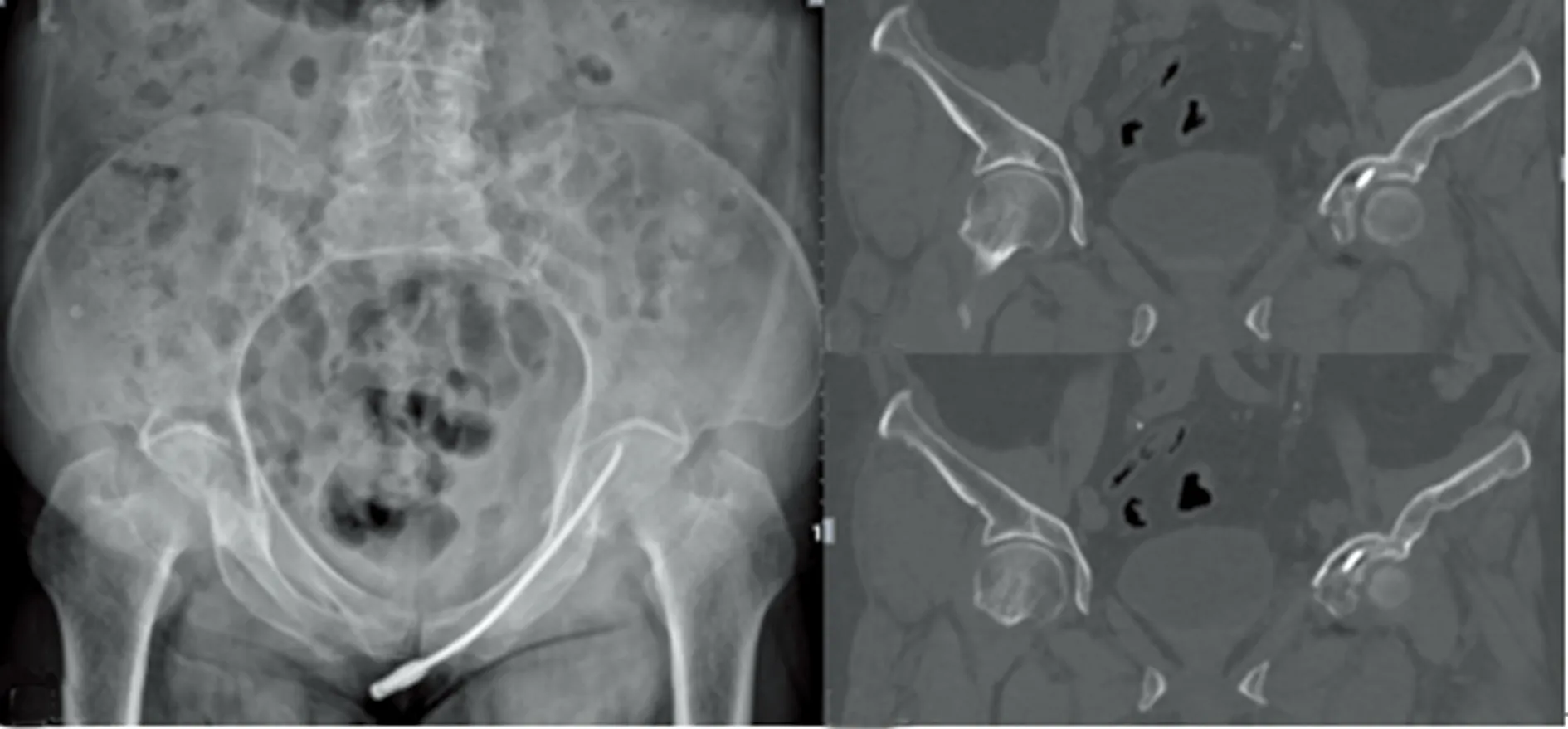
图3 患者1术后第2天复查X线片CT
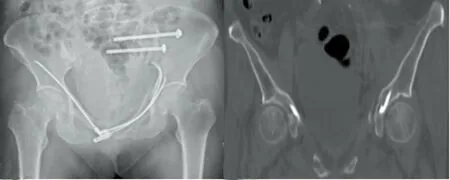
图4 患者2术后第2天复查X线片及CT
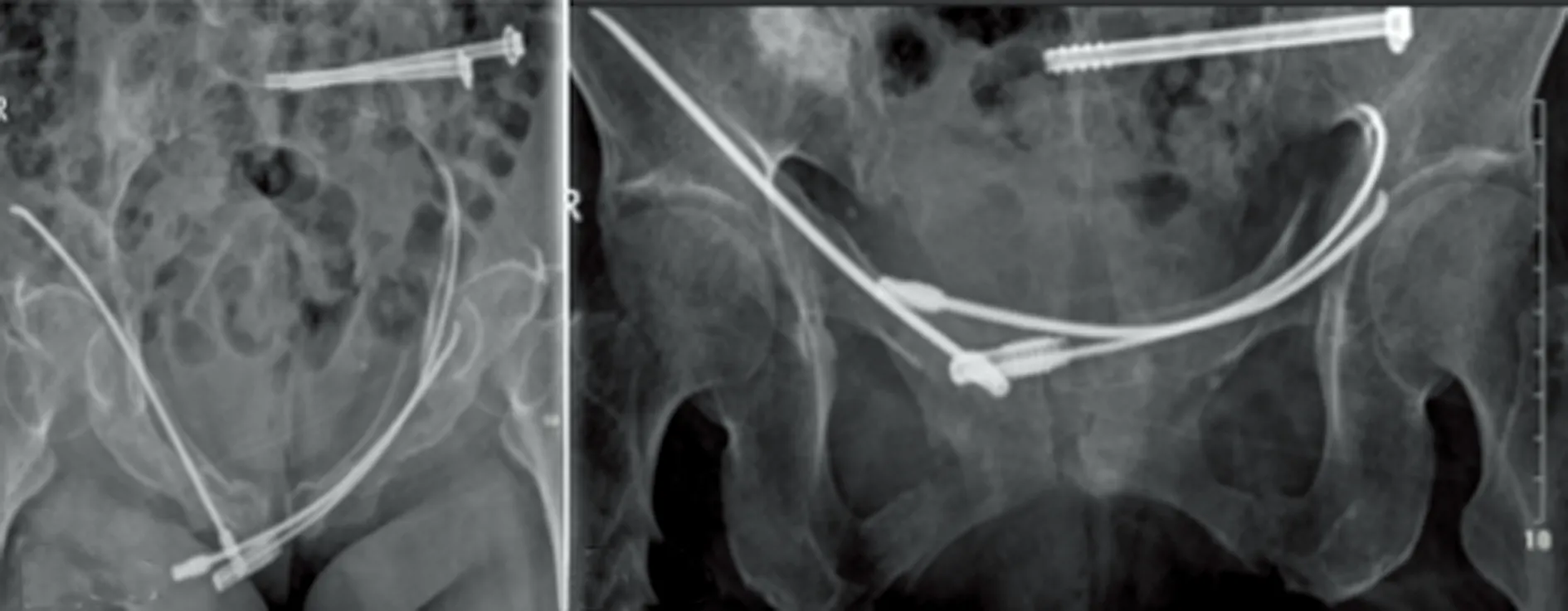
图5 患者2术后半个月复查X线片
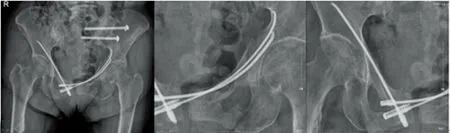
图6 患者2术后2个月复查X线片
3 讨 论
骨盆由前环和后环构成,前环由耻骨联合连接的耻骨支和坐骨支构成,后环由骶骨和双侧髂骨经骶髂关节连接而成,前后环的骨性结构及韧带对于维持骨盆环的稳定性非常重要。骨盆环骨折时将导致骨盆不稳定。在骨盆创伤的诊断中,最为重要的是准确判断骨盆骨折是否稳定,骨盆骨折治疗的重点是恢复骨盆环的稳定。前环损伤包括耻骨联合分离、耻骨上、下支骨折(单侧或双侧)、耻骨联合分离和耻骨支联合损伤,前环损伤易于诊断,既可以由直接暴力引起,也可以由间接暴力导致[6]。既往学者研究认为,骨盆前环损伤对骨盆稳定影响较小,多采用保守治疗。近年来广大学者逐渐认识到:骨盆前环的稳定能够充分保证患者早期的部分负重活动。
骨质疏松症是一种与增龄相关的骨骼疾病,我国作为世界上老年人口绝对数最大的国家,人口老龄化日趋严重,骨质疏松症已成为我国不可避免的重要公共健康问题。骨质疏松性骨折是骨质疏松症的严重后果,且骨质疏松仍然是骨折的主要原因[7]。骨质疏松性骨折的危害巨大,是老年患者致残和致死的主要原因之一[8]。近年来,老年人低能量损伤导致骨盆骨折逐渐多见,发生率呈上升趋势[1]。因此,对于骨盆骨折中较多见的骨盆前环损伤,探索一种新的创伤小、安全、操作简单的手术方式具有重要意义。
耻骨周围解剖结构较复杂,传统的切开复位内固定术创伤大,极易损伤周围血管、神经和脏器,手术风险较高[9]。现广大临床医师较多采用闭合复位经皮空心钉内固定术,与传统的切开复位内固定术相比,其具有创伤小、手术时间短、出血少、内固定可靠等优点,临床上取得较好的疗效[10-12]。力学实验证实耻骨空心钉固定能够提供力学上良好的固定,生物力学稳定性优于钢板[13]。但经皮空心钉固定仍有待进一步解决的难题有:(1)最小直径的空心钉相对于耻骨上支髓腔仍较大,严重破坏耻骨支内部骨质,影响骨折端愈合;(2)骨盆前环是曲线结构,直的刚性的空心钉不能完美适应耻骨上支的力学特点;(3)耻骨上支粉碎骨折及近髂耻粗隆处骨折,空心钉固定手术难度大;(4)空心钉固定置入导针时,需与躯体矢状面成角40°~ 45°,与横断面成角20°~ 35°,顺行置钉角度与逆行置钉角度相反,但数值相同[14],术中较难把握进针角度。
相对于空心钉内固定,弹性钉内固定可能在以下方面具有一定优势:(1)由钛合金制成,组织生物相容性较好,具有较高的抗疲劳和抗腐蚀能力,对骨组织生长的影响较小,有利于骨折愈合[15];(2)弹性钉直径小,可很好地穿行于细长耻骨上支及扁平状髂骨的髓腔,对髓内骨质破坏小,最大限度保护血运,促进骨折愈合;(3)可塑性好,较完美契合骨盆前环解剖结构,可保持在髓腔内穿过髋臼壁上方到达髂前下棘水平,弹性钉头部的钩状设计可很好地与之锚合,能有效抵抗骨折端的旋转移位,提供更好的力学稳定;(4)手术过程简单,进钉时无特殊角度要求,且适用于大部分耻骨上支骨折;(5)对于骨质疏松患者,空心钉把持力较差,退钉风险增加,弹性钉内固定适用“三点支撑”原理,精确把握弹性钉置入位置,对骨质疏松患者亦具有较好手术疗效;(6)弹性钉内固定同样具有手术时间短、创伤小、术中出血少、内固定稳定、手术费用低等优点;(7)经皮弹性钉内固定术极大地缓解了患者疼痛,且术后能早期下地活动,对于老年患者,很大程度上避免了褥疮、肺炎等并发症的发生。
相较于患者1术后21 d出现钉道松动,患者2术后1个月随访情况良好,对比2例患者的病史、术后情况及影像学资料,其主要原因可能是:(1)患者2左侧置入2枚弹性钉,且2枚弹性钉方向不同,承重能力较患者1单枚弹性钉好,内固定更加稳定;(2)患者2左侧2枚弹性钉置入髂前下棘水平以上,且弹性钉头部钩住髂骨内侧皮质,把持力较患者1好,不易退钉。弹性钉内固定治疗耻骨上支骨折现病例数量较少,但以下几点可能有助于增加手术成功率:(1)同侧耻骨上支弹性钉可置入2枚,不同方向为宜,更有助于维持骨折端稳定及增加骨盆承重能力,有利于患者术后早期下地活动;(2)弹性钉头部需置入同侧髂前下棘水平以上,弹性钉的头端、尾端、髋臼壁段形成“三点支撑”,可降低退钉风险;(3)弹性钉头部可钩住髂前下棘水平以上髂骨内侧皮质,增加弹性钉把持力;(4)弹性钉选择2.0 mm或2.5 mm为宜,直径过大不易塑形且对髓腔破坏大,直径过小不利于维持骨折端稳定,增加退钉及断钉风险。
经临床初步观察,闭合复位经皮弹性钉内固定治疗骨盆前环损伤具有一定的疗效,但仍需进一步探索。目前更多临床资料和病例数量都在积累统计中,准确评估疗效还需要更进一步观察与临床及实验研究,长期临床效果及手术治疗技巧还需要更深入的研究。

