针刺疗法结合中药灌肠联合西医常规治疗ICU重症感染并胃肠功能障碍的效果评价
黄书哲 郭应军
广东省中山市中医院ICU,广东中山 528000
胃肠功能障碍为ICU重症感染患者常见的并发症之一,是重症感染病情发展过程中的多器官功能衰竭(MODS)的重要组成,同时也促进MODS的发展,此外,胃肠功能障碍是ICU患者死亡的主要直接原因之一,因此,胃肠功能障碍的治疗对患者减轻感染状态,促进恢复,减少病死率有重要意义[1]。胃肠功能障碍的主要临床表现为恶心、纳差、腹胀、肛门停止排气排便等消化道症状[2]。目前临床上对于合并胃肠功能障碍的重症感染患者无特殊治疗方法,多以抗感染和胃肠减压等基础治疗为主[3]。针刺疗法是中医学中经典的治疗方法之一,大承气汤是我国历史悠久的药方,主治大便不通、阳明里热,我院使用针刺疗法结合大承气汤灌肠取得了不错的临床效果。现为探究针刺疗法结合中药灌肠联合西医常规治疗ICU重症感染并胃肠功能障碍的临床疗效而进行本次研究,现报道如下。
表1 两组患者症状体征改善情况比较(±s,h)
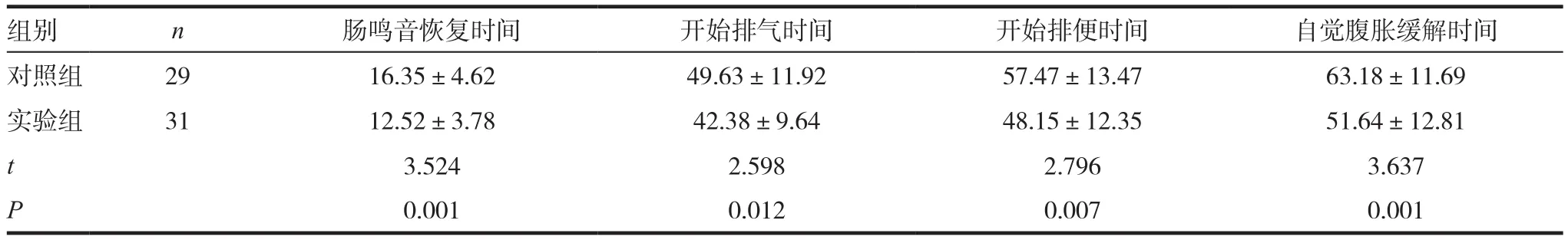
表1 两组患者症状体征改善情况比较(±s,h)
组别 n 肠鸣音恢复时间 开始排气时间 开始排便时间 自觉腹胀缓解时间对照组 29 16.35±4.62 49.63±11.92 57.47±13.47 63.18±11.69实验组 31 12.52±3.78 42.38±9.64 48.15±12.35 51.64±12.81 t 3.524 2.598 2.796 3.637 P 0.001 0.012 0.007 0.001
1 资料与方法
1.1 一般资料
选取2016年3月~2018年6月间我院的ICU重症感染并胃肠功能障碍的患者,纳入标准:(1)于ICU内治疗的重症感染合并胃肠功能障碍患者,符合《多功能脏器障碍综合征现代救治》中的胃肠功能障碍诊断标准[4];(2)无本研究相关药物过敏者。排除标准:(1)合并原发性消化道疾病者;(2)合并免疫缺陷者。共纳入患者60例,用随机数字表法分为对照组和实验组,其中对照组患者29例,男17例,女12例,平均年龄(52.4±8.2)岁,平均体重(71.32±12.36)kg,肺部感染 14例,腹腔感染4例,颅内感染6例,感染性休克3例,重症胰腺炎2例;实验组患者31例,男18例,女13例,平均年龄(53.8±8.4)岁,平均体重(72.11±12.17)kg,肺部感染15例,腹腔感染5例,颅内感染7例,感染性休克3例,重症胰腺炎1例,两组患者在性别、年龄体重、原发疾病的构成上无明显差异。本研究经医院伦理委员会审批,所有患者及家属均签署知情同意书。
1.2 治疗方法
对照组患者给予常规禁食、抗感染、胃肠减压、营养支持、纠正电解质紊乱等治疗,严密监测患者病情变化。在此基础上,实验组给予针刺疗法结合中药灌肠连续治疗7d,简述如下:(1)针刺疗法:采用常规毫针刺法,取双下肢上巨虚、下巨虚和足三里穴位,留针15min,在留针期间采用重刺激手法行针2次,12h/次;(2)中药灌肠治疗:中药方选用大承气汤加味(大黄 10g,芒硝 6g,厚朴 15g,枳实、丹参、桃仁和赤芍各12g),加味依据:腹胀较重者加香附12g,恶心呕吐较重者加藿香9g,体虚者加党参15g,津亏者加生地15g;将上述药材水煎煮待浓缩至100mL时去渣取汁,待浓缩汁冷却至40℃左右时倒入灌肠器灌肠,时间为10~20min,1次/d。
1.3 观察指标
比较两组患者的肠鸣音恢复时间、开始排气时间、开始排便时间、自觉腹胀缓解时间,治疗后的胃肠功能评分[1]、急性生理与慢性健康Ⅱ评分(APACHE-Ⅱ)、降钙素原(PCT)、C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)和白介素-6(IL-6)。胃肠功能评分分为0~4分,4分:使用各种方法后不能排便,肠鸣音消失,者腹部高度胀气者;3分:灌肠后不能排便,肠鸣音消失,腹部高度胀气者;2分:使用泻药后不能自主排便,肠鸣音明显减弱,腹部胀气者;1分:不能自主排便,肠鸣音减弱,腹部轻度胀气者;0分:排便及肠鸣音正常,无腹部胀气者。APACHE-Ⅱ[5]的理论最高值为71,评分越高表示病情越严重,分值<10为病情稳定,分值<25为比较危重,分值>25为危重。
1.4 统计学方法
用SPSS17.0进行数据处理与统计,计量资料以()表示,采用t检验,计数资料以 [n(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者症状体征改善情况比较
实验组的肠鸣音恢复时间、开始排气时间、开始排便时间、自觉腹胀缓解时间均显著短于对照组,差异有统计学意义(P<0.05),见表1。
2.2 两组患者治疗前后胃肠功能评分和APACHE-Ⅱ比较
治疗前两组的胃肠功能评分和APACHE-Ⅱ间差异无统计学意义(P>0.05),治疗后两组的胃肠功能评分和APACHE-Ⅱ显著降低,其中,实验组的上述评分均低于对照组,差异有统计学意义(P< 0.05),见表 2。
2.3 两组患者治疗前后的炎症指标比较
治疗前两组的PCT、CRP、TNF-α和IL-6差异无统计学意义(P>0.05),治疗后两组的上述指标均明显下降,其中,实验组的PCT、CRP、TNF-α和IL-6显著低于对照组(P<0.05),见表3。
表2 两组患者治疗前后胃肠功能评分和APACHE-Ⅱ比较(±s,分)
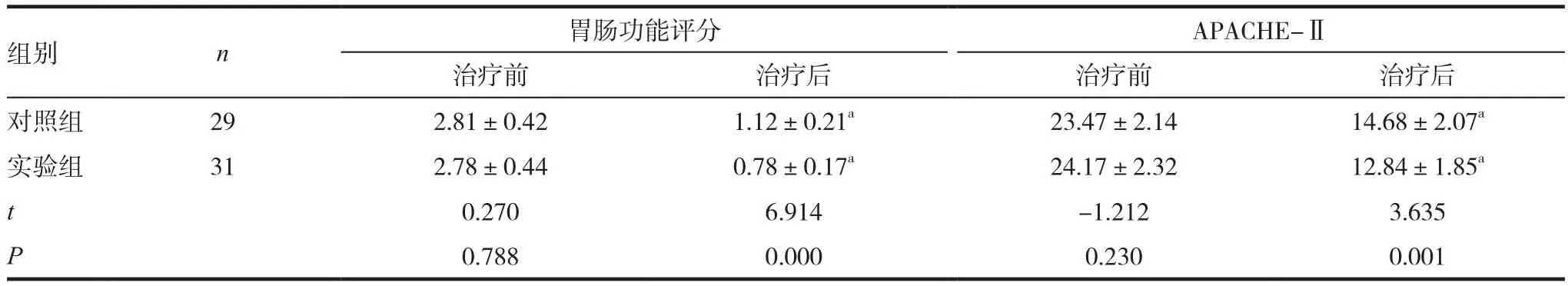
表2 两组患者治疗前后胃肠功能评分和APACHE-Ⅱ比较(±s,分)
注:a与同组治疗前比较,P<0.05
组别 n 胃肠功能评分 APACHE-Ⅱ治疗前 治疗后 治疗前 治疗后对照组 29 2.81±0.42 1.12±0.21a 23.47±2.14 14.68±2.07a实验组 31 2.78±0.44 0.78±0.17a 24.17±2.32 12.84±1.85a t 0.270 6.914 -1.212 3.635 P 0.788 0.000 0.230 0.001
表3 两组患者治疗前后的炎症指标比较(±s)
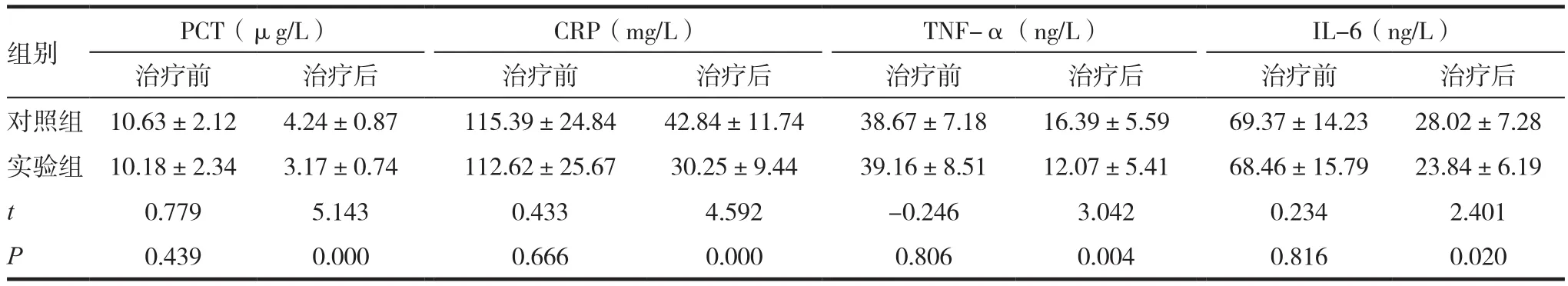
表3 两组患者治疗前后的炎症指标比较(±s)
组别 PCT(μg/L) CRP(mg/L) TNF-α(ng/L) IL-6(ng/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 10.63±2.12 4.24±0.87 115.39±24.84 42.84±11.74 38.67±7.18 16.39±5.59 69.37±14.23 28.02±7.28实验组 10.18±2.34 3.17±0.74 112.62±25.67 30.25±9.44 39.16±8.51 12.07±5.41 68.46±15.79 23.84±6.19 t 0.779 5.143 0.433 4.592 -0.246 3.042 0.234 2.401 P 0.439 0.000 0.666 0.000 0.806 0.004 0.816 0.020
3 讨论
ICU重症感染患者的胃肠功能障碍发生率约为60%,近来的研究显示,重症感染患者的胃肠道灌注量下降,大量酸性物质和次黄嘌呤堆积,全身炎症反应和恢复期的再灌注过程中引起机体氧自由基和内源性细胞因子释放[6],上述过程均可引起肠道黏膜损伤和自主神经功能受损,从而导致起胃肠功能障碍。胃肠功能障碍可引起腹腔压力升高,对循环和呼吸系统产生影响,这又加重了感染的病情发展[7],因此,改善感染患者的胃肠功能障碍对促进患者的恢复有重要意义。
中医学认为小肠为心之腑,大肠为肺之腑,主津液,以通为用[8]。重症感染患者多为血脉淤滞,气机壅滞而胃肠通畅失调,大便不通,治疗时以畅为和,以通为顺[9]。大承气汤[10]为我国历史悠久的药方,主治大便不通,阳明里热,峻下热枳,烦躁发渴,其中大黄[11]、芒硝泻热通肠,厚朴燥湿消痰、下气除满,枳实破气消积[12],丹参活血通经、祛瘀止痛,桃仁、赤芍活血祛瘀、润肠通便,上述药材协同作用,可清升浊降、行气导滞。针刺上下巨虚穴能升高胃肠道能量,足三里穴是足阳明胃经合穴,能促进胃肠气血运行通畅[13]。
胃肠功能障碍的主要临床表现为恶心、纳差、腹胀、肛门停止排气排便等消化道症状,胃肠功能评分和APACHE-Ⅱ能反应患者的胃肠功能和病情严重程度。本次研究的结果显示,实验组患者的肠鸣音恢复时间、开始排气时间、开始排便时间、自觉腹胀缓解时间均显著低于对照组,实验组的胃肠功能评分和APACHE-Ⅱ均低于对照组,这表明实验组的治疗方案能有效改善患者的消化道症状,各项胃肠道症状减轻时间减少,促进患者恢复,现代药理学表明,大承气汤能抑制细菌增值,清除氧自由基,促进肠道推进和蠕动功能;中针刺足三里穴能起到刺激胃肠激素分泌、调节改善自主神经的作用有相关性,这与本研究结果存在一定相关性[14]。PCT、CRP、TNF-α和IL-6是重要的炎症指标,治疗后实验组的PCT、CRP、TNF-α和IL-6显著低于对照组,提示了实验组的治疗方案能有效抑制患者的炎症反应,减轻患者的感染,从而促进病情的恢复,现代药理学表明,大承气汤可改善肠黏膜血流循环,抑制中性细胞激活、减轻炎症反应[15],从而减轻缺血再灌注损伤,从而起到对肠功能的保护,本研究中实验组炎症因子水平均显著下降与上述药理学研究相关。
综上所述,在治疗ICU重症感染并胃肠功能障碍患者中应用针刺疗法结合中药灌肠联合西医常规治疗的治疗效果显著,能有效抑制炎症,促进患者胃肠功能和感染的恢复。

