血管内取栓治疗超时间窗缺血性卒中患者的临床疗效分析
覃惠洵 高文 张皆德 王芳 黄光坚 陈红
对急性前循环大血管闭塞6h内的缺血性卒中采用血管内取栓已成为国内外的一线治疗[1-2],但超6h时间窗患者因不能进行血管内治疗,其预后可能极差。因此,对于超时间窗大血管闭塞的急性缺血性卒中患者需寻找一种更积极有效的治疗方法。最近,Nogueira等[3]和Albers等[4]研究表明,对经CT灌注成像或MR灌注成像证实存在缺血半暗带超时间窗的缺血性卒中患者,应用血管内取栓治疗是安全、有效的。目前,应用血管内取栓治疗经影像学筛选的超6 h时间窗急性大血管闭塞性缺血性卒中的临床效果研究报道较少。因此,本研究拟探讨血管内取栓治疗超时间窗急性前循环大血管闭塞卒中患者的临床效果。
1 对象与方法
1.1 对象
回顾性连续纳入2014年1月至2018年9月柳州市人民医院神经内科经血管内取栓治疗的急性前循环大血管闭塞性缺血性卒中患者182例,符合血管内取栓治疗的标准[5],术前经CT血管成像或MR血管成像证实存在颈内动脉或大脑中动脉闭塞。182例患者中,男120例,女62例;年龄26~90岁,平均(64±12)岁;美国国立卫生研究院卒中量表(NIHSS)评分6~38分,中位评分16(12,21)分。根据血管内治疗卒中试验高效再灌注评价研究协作组标准,分别将症状开始至股动脉穿刺(onset to puncture,OTP)时间≤6h和OTP>6h定义为时间窗内和超时间窗[1],并将182例患者分为时间窗内组(156例)和超时间窗组(26例)。时间窗内组男102例,女54例;年龄26~90岁,平均(65±12)岁;NIHSS评分7~38分,中位评分16.5(12.3,21.0)分。超时间窗组男18例,女8例;年龄30~78岁,平均(61±12)岁;NIHSS评分6~37分,中位评分14.5(12.0,20.5)分;其中有3例患者OTP>12h;18例患者行CT灌注成像检查证实存在缺血半暗带,8例存在扩散加权成像-液体衰减反转恢复不匹配。两组患者性别、年龄、NIHSS评分的差异均无统计学意义(均P>0.05),具有可比性。本研究方案经医院伦理委员会审核批准(2019-11-01),患者或其家属均签署了诊疗知情同意书。
1.2 纳入及排除标准
1.2.1纳入标准:(1)急性前循环缺血性卒中患者;(2)经CT血管成像或MR血管成像或DSA证实为大血管(颈内动脉颅内段、大脑中动脉M1段或M2段)闭塞;(3)入院NIHSS评分>5分;(4)年龄≥18岁;(5)行血管内支架取栓治疗;(6)发病前改良Rankin量表 (mRS) 评分≤1分。
超时间窗患者除满足上述条件外,还需满足:(1)Alberta卒中项目早期CT(Alberta stroke program early CT,ASPECT)评分≥7分[6];(2)经CT灌注成像证实存在缺血半暗带(最大梗死面积不超过同层面缺血组织的1/3)[5]或经MR证实存在扩散加权成像-液体衰减反转恢复成像不匹配(液体衰减反转恢复成像上最大梗死面积不超过扩散加权成像上同层面面积的1/3)[7]。
1.2.2排除标准:(1)CT或MR等影像学证实存在颅内出血;(2)单纯颈动脉颅外段闭塞;(3)急性后循环卒中;(4)采用非支架样取栓装置的其他血管内治疗;(5)合并严重系统性疾病或预期寿命低于6个月。
1.3 研究方法及评价标准
收集并对比分析两组患者年龄、性别、脑血管病危险因素、急诊血糖、NIHSS评分、卒中病因分型、美国介入治疗神经放射学协会/介入放射学协会(American society of interventional and therapeutic neuroradiology/society of interventional radiology,ASITN/SIR)分级评分[8]、ASPECT评分、影像学资料、手术时间节点及临床预后。
高血压病定义为既往已确诊为高血压病或规律服用过降压药物, 或此次入院非同日至少2次测量收缩压≥140mmHg和(或)舒张压≥90mmHg[9]。糖尿病定义为既往已确诊糖尿病或规律服用过降糖药物,或此次入院时随机血糖>11.1mmol/L或快速空腹血糖检测>7.0mmol/L[9]。吸烟史定义为发病前吸烟>10支/d且持续6个月以上[10]。卒中史定义为既往诊断明确或头部CT和MRI影像学证据证实卒中[11]。冠心病和心房颤动均为发病前已在其他医院确诊或曾服用过相关药物,高脂血症的诊断参照文献[11]标准。若患者为醒时卒中或不明发病时间的急性缺血性卒中患者,其OTP定义为最后发现正常时间至腹股沟穿刺时间。卒中病因分型参照急性卒中Org 10172治疗试验(trial of org10172 in acute stroke treatment,TOAST)[12]。
1.4 治疗策略
患者通常于急诊科完善头部CT血管成像或MR血管成像等影像学评估,部分患者因超6h时间窗给予急诊CT灌注成像评估。参照《中国急性缺血性脑卒中诊治指南2014》[13]建议,对于发病在4.5h静脉溶栓时间窗内者,给予阿替普酶0.9mg/kg静脉溶栓治疗,最大剂量90mg,先给予总剂量的10%静脉推注,余剂量1h内静脉泵入;对于发病4.5~6.0h者,直接行血管内治疗。
使用改良Seldinger技术进行股动脉穿刺,通常将6 F或8 F Guiding置于C1段末端,将微导丝缓慢穿过颅内闭塞段,沿微导丝将Navien中间导管(EV3公司,美国)置于C4段,沿微导丝跟进微导管并将其头端送过血栓部位,造影证实位于血管真腔。经微导管送入Solitaire取栓支架(EV3公司,美国)置于闭塞段血管管腔内,定位准确后释放支架,停留5min后将支架与微导管一同撤回进行取栓,同时助手使用50ml注射器抽吸。以上步骤可重复操作。根据手术过程中最后一次DSA结果,采用改良脑梗死溶栓(modified thrombolysis in cerebral infarction,mTICI)分级来评估血管再通情况,成功再通定义为mTICI 2b或3级[14];如果未实现成功再通,可给予球囊扩张、支架置入、动脉溶栓、动脉内给予替罗非班等补救治疗措施。
1.5 术后并发症及临床预后评估
术后24h内对患者进行头部CT扫描以排除颅内出血。根据海德宝标准确定症状性颅内出血(symptomatic intracranial hemorrhage,sICH),将符合以下任一项定义为sICH:(1)与神经功能恶化前相比,NIHSS评分总分增加≥4分;(2)NIHSS评分中任何1项评分增加≥2分;(3)导致需要应用气管插管、去骨瓣减压、脑室引流或其他重要干预措施[15]。
采用mRS评分对患者术后3个月的临床预后进行评估,预后良好为mRS评分0~2分,预后不良为mRS评分3~6分,其中6分为死亡[16]。
1.6 统计学分析
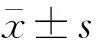
2 结果
2.1 基线资料比较
两组年龄、性别、高血压病、心房颤动、高脂血症、糖尿病、脑梗死病史、吸烟史、基线NIHSS评分、ASPECT评分、血糖水平、闭塞部位、ASITN/SIR 0~1级的差异均无统计学意义(均P>0.05),时间窗内组患者静脉溶栓比例高于超时间窗组,组间差异有统计学意义(P<0.05)。见表1。
2.2 临床资料比较
时间窗内组大动脉粥样硬化、心源性栓塞、其他原因型分别占46.8%(73例)、40.4%(63例)、12.8%(20例),超时间窗组大动脉粥样硬化、心源性栓塞、其他原因型分别占50.0%(13例)、46.2%(12例)、3.8%(1例),组间差异无统计学意义(χ2=1.569,P=0.495)。两组患者PTR、取栓次数、mTICI 2b~3级、补救治疗的差异均无统计学意义(均P>0.05);时间窗内组患者症状开始至影像学检查时间、OTP、症状开始至再通时间均短于超时间窗组,组间差异均有统计学意义(均P<0.01)。
见表2。
2.3 并发症和临床预后比较
两组患者术后24h sICH发生率和非症状性颅内出血发生率的差异均无统计学意义(均P>0.05);术后3个月随访时,两组预后良好比例及病死率差异均无统计学意义(均P>0.05)。见表3。

表3 两组不同时间窗急性前循环大血管闭塞卒中行血管内取栓治疗患者并发症和临床预后比较[例(%)]
注:A组为时间窗内组,B组为超时间窗组,sICH为症状性颅内出血,aSICH为非症状性颅内出血,mRS为改良Rankin量表
3 讨论
既往的研究表明,血管内取栓治疗急性前循环大血管闭塞缺血性卒中患者可以实现较好的预后[17-21],其已成为急性前循环大血管闭塞性缺血性卒中的一线治疗。但大多急性缺血性卒中患者并不能在6h内到达医院。有研究报道,仅36%的患者在出现症状8h内可达医院[22]。因此,对超时间窗的急性大血管闭塞的缺血性卒中患者行血管内取栓治疗的安全性及临床预后进行探讨具有重要意义。
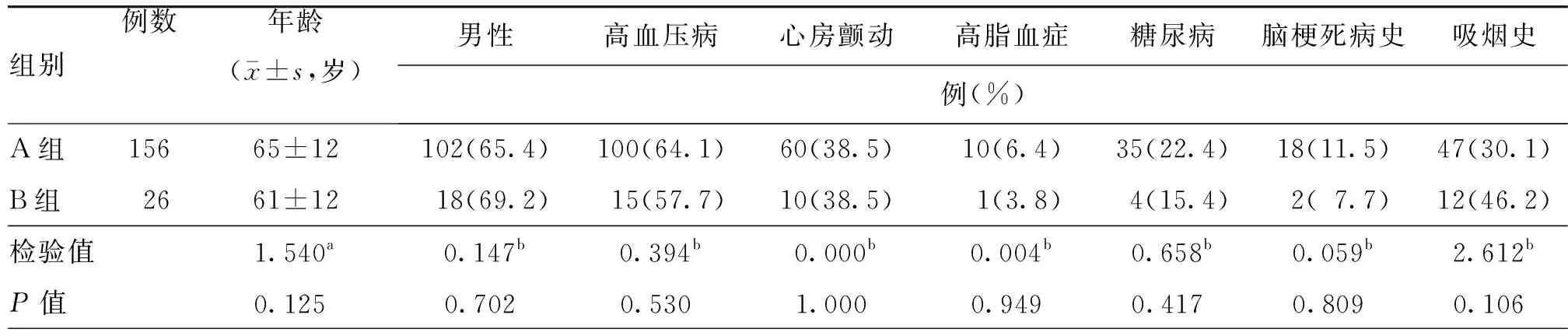
表1 两组不同时间窗急性前循环大血管闭塞卒中行血管内取栓治疗患者基线资料比较
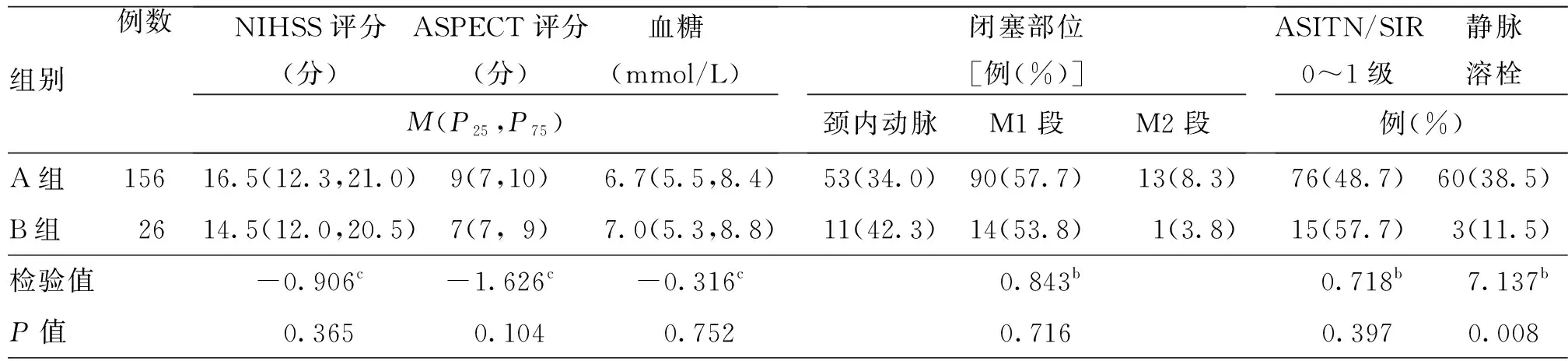
组别例数NIHSS评分(分)ASPECT评分(分)血糖(mmol/L)M(P25,P75)闭塞部位[例(%)]颈内动脉M1段M2段ASITN/SIR0~1级静脉溶栓例(%)A组15616.5(12.3,21.0)9(7,10)6.7(5.5,8.4)53(34.0)90(57.7)13(8.3)76(48.7)60(38.5)B组02614.5(12.0,20.5)7(7,9)7.0(5.3,8.8)11(42.3)14(53.8)1(3.8)15(57.7)3(11.5)检验值 -0.906c-1.626c-0.316c-0.843b-0.718b-7.137bP值 -0.365a-0.104a-0.752a-0.716a-0.397a-0.008a
注:A组为时间窗内组,B组为超时间窗组,NIHSS为美国国立卫生研究院卒中量表,ASPECT为Alberta卒中项目早期CT,ASITN/SIR为美国介入和治疗神经放射学协会/介入放射学协会;a为t值,b为χ2值,c为Z值

表2 两组不同时间窗急性前循环大血管闭塞卒中行血管内取栓治疗患者临床资料比较
注:A组为时间窗内组,B组为超时间窗组,OTI为症状开始至影像学检查时间,OTP为症状开始至股动脉穿刺时间,PTR为股动脉穿刺至再通时间,OTR为症状开始至再通时间,mTICI为改良脑梗死溶栓;a为Z值,b为χ2值
最新的对Trevo介入治疗扩散加权成像或CT灌注成像不匹配的睡眠卒中和超时间窗卒中患者(DWI or CTP assessment with clinical mismatch in the triage of wake up and late presenting strokes undergoing neurointervention with Trevo,DAWN)研究证实,对发病6~24h的急性前循环大血管闭塞缺血性卒中患者进行血管内取栓治疗是安全有效的[3]。缺血性卒中影像学评估后的血管内治疗3(endovascular therapy following imaging evaluation for ischemic stroke 3,DEFUSE3)研究证实,血管内取栓治疗发病6~16h的急性前循环大血管闭塞缺血性卒中患者是安全有效的[4]。上述研究均有严格的入组条件,其限制了血管内取栓在超时间窗患者中的疗效观察。在一项新近的研究中,约有29%的急性前循环大血管闭塞的患者符合DAWN研究的入组标准,约有43.6%的急性前循环大血管闭塞的患者符合DEFUSE3研究的入组标准[23]。在本研究入组的超时间窗患者中,18例患者经CT灌注成像检查证实存在缺血半暗带,但由于缺乏相应的梗死体积计算软件,我们无法对缺血半暗带组织及梗死组织的体积进行定量分析,也无法评估本研究中超时间窗患者是否满足DAWN研究或DEFUSE3研究的入组条件。
本研究结果显示,超时间窗组成功再通率84.6%(22/26),3个月预后良好率42.3%(11/26),病死率19.2%(5/26);时间窗内组成功再通率81.4%(127/156),3个月预后良好率42.9%(67/156),病死率23.1%(36/156)。该结果与国内Zi等[24]研究结果相当。但超时间窗组与时间窗内组患者在成功再通率、3个月预后良好率及病死率的差异均无统计学意义(均P>0.05),其原因可能为大多超时间窗患者行CT灌注成像检查证实存在缺血半暗带,缺血半暗带的存在提示患者有较好的侧支循环代偿,而较好的侧支循环代偿是预测预后良好的因素之一[9]。本研究超时间窗组患者的sICH发生率为11.5%,可能与该组患者OTP较长有关,既往研究证实了OTP较长是sICH的危险因素[25]。
本研究结果与其他关于血管内取栓治疗超时间窗患者的临床研究结果相似。一项对NASA(the north American Solitaire stent retriever acute stroke)和TRACK(Trevo stent-retriever acute stroke)中超时间窗患者进行分析的研究结果显示,成功再通率为73%,预后良好率为46.2%,sICH发生率为10.9%[26]。Motyer等[27]报道,前循环大血管闭塞超时间窗患者采用血管内取栓,其成功再通率为77%,预后良好率为43%,sICH发生率为8%。本研究超时间窗组大多患者OTP在12h内(仅3例患者OTP>12h),因此,超时间窗组数据是否具有普遍性有待于进一步验证。
本研究结果表明,血管内取栓治疗经影像学筛选的超时间窗组患者可获得与时间窗内组相当的术后3个月预后良好率,且并未增加sICH发生率及术后3个月病死率。本研究存在以下不足:首先,本研究为回顾性单中心研究,超时间窗组的样本量较小;其次,未对超时间窗患者的缺血半暗带体积及脑梗死体积进行定量评估;最后,超时间窗患者中的治疗时间窗大多在12h内,而对于12h后的超时间窗患者行血管内取栓的临床预后尚待进一步评估。

