胰岛素强化治疗对新发2 型糖尿病非肥胖患者血浆促泌素的影响
杨靖 赵志波 吴丽 项孙敏 李骄阳 颜斌 肖新华
南华大学附属第一医院内分泌科(湖南衡阳421001)
胰岛素抵抗和胰岛β 细胞功能受损是2 型糖尿病(type 2 diabetes,T2DM)发病的核心环节,早期强化胰岛素降糖治疗可改善β细胞功能,但其具体机制尚不明确[1]。促泌素(secretagogin,SCGN)是从胰岛素瘤细胞中鉴定出来的一个EF-手型钙结合蛋白,该蛋白在胰腺组织特异性高表达并可分泌至血浆[2-3]。SCGN 在促进胰岛素分泌、改善β细胞内质网应激及促进胰岛α细胞向β细胞转化等过程中发挥重要作用[4-7]。研究发现肥胖T2DM患者血浆SCGN 水平较正常组增高,并与胰岛素分泌代偿性增加相关[8]。但对于非肥胖T2DM 患者血浆SCGN 水平与胰岛功能的关系,以及胰岛素强化降糖治疗对血浆SCGN 的影响尚无研究报道。本研究通过检测新发非肥胖T2DM患者血浆SCGN水平,探讨其与胰岛β细胞功能的关系及胰岛素强化降糖治疗对SCGN 表达的影响,旨在为T2DM 患者β细胞功能受损及强化胰岛素治疗改善β细胞功能的机制研究提供新的依据。
1 对象与方法
1.1 研究对象 选取2018年6月至2018年9月于南华大学附属第一医院内分泌科住院新诊断T2DM 的非肥胖(体质量指数BMI <24 kg/m2)患者32 例,其中男20 例,女12 例,平均年龄(55.2 ±10.3)岁,对照组为同期健康体检者26 例(正常组),其中男16 例,女10 例,平均年龄(53.1 ± 8.1)岁。T2DM 的诊断标准:符合1999年WHO 糖尿病诊断标准;初次诊断为T2DM;未予以饮食、运动及使用口服降糖药或胰岛素等治疗。排除1 型糖尿病、妊娠期糖尿病及其他特殊类型糖尿病;无糖尿病急、慢性并发症及严重心脑血管合并症。无恶性肿瘤、感染及急性应激情况。肥胖诊断标准:按照2011年中国成人肥胖症诊断标准[9]。
1.2 研究方法
1.2.1 临床资料 采集各组研究对象的年龄、身高、体质量等资料。利用公式:BMI=体质量(kg)/身高(m)2计算体质量指数。所有研究对象空腹8 h以上,于清晨肘静脉采血,采用罗氏Cobas8000全自动生化仪酶法分别检测空腹血糖(FPG)及糖化血红蛋白(HbA1c);电化学发光法检测空腹血浆胰岛素(FIns)、空腹C 肽(FCP)。
1.2.2 胰岛素强化降糖治疗 入选的T2DM 患者入院后接受胰岛素泵强化降糖治疗1 周,血糖达标后改为餐时+基础胰岛素或2~3 次预混胰岛素降糖治疗。血糖控制目标:空腹血糖<7.0 mmol/L,餐后7.8~10.0 mmol/L。
1.2.3 血浆SCGN 水平检测 T2DM 患者入院时及强化胰岛素降糖治疗2 周后行FPG、FCP 检测的同时留取血浆500 μL 于-80 ℃冰箱中冻存用于SCGN 检测。SCGN 检测采用双抗体夹心酶联免疫吸附试验,试剂盒购自美国Lifespan Biosciences 公司,检测步骤按照说明书进行。
1.3 统计学方法 临床数据采用SPSS 18.0 软件进行统计学分析。计量资料以()表示,K-S检验明确数据正态性。正态分布资料比较采用单因素方差分析。SCGN 与各指标的相关性采用Pearson相关分析。P<0.05 为差异有统计学意义。
2 结果
2.1 两组间相关临床资料的比较 T2DM 组与正常组比较两组研究对象在年龄、性别构成、BMI 方面差异无统计学意义(P>0.05)。但是T2DM组入院时FPG 及HbA1c 明显高于正常对照组(P<0.05),FIns 及FCP 低于正常对照组(P<0.05)。T2DM 组患者稳态模型评估-胰岛素抵抗指数(HOMA-IR)高于正常对照组,见表1。
表1 两组间临床资料和生化指标比较Tab.1 Comparison of the clinical data and biochemical indicators between the two groups ±s
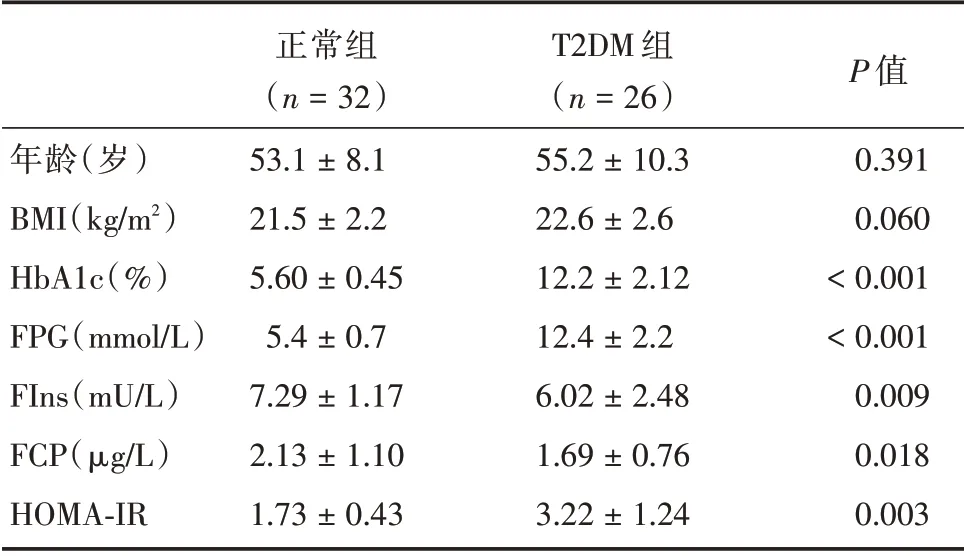
表1 两组间临床资料和生化指标比较Tab.1 Comparison of the clinical data and biochemical indicators between the two groups ±s
年龄(岁)BMI(kg/m2)HbA1c(%)FPG(mmol/L)FIns(mU/L)FCP(μg/L)HOMA-IR正常组(n=32)53.1±8.1 21.5±2.2 5.60±0.45 5.4±0.7 7.29±1.17 2.13±1.10 1.73±0.43 T2DM 组(n=26)55.2±10.3 22.6±2.6 12.2±2.12 12.4±2.2 6.02±2.48 1.69±0.76 3.22±1.24 P 值0.391 0.060<0.001<0.001 0.009 0.018 0.003
2.2 强化胰岛素治疗前后血浆SCGN 的变化T2DM组患者入院时SCGN水平为(903.32±160.1)pg/mL明显明显低于正常组(1 230.27±157.51)pg/mL(P<0.05),予以胰岛素强化降糖治疗2 周后,SCGN水平上升至(1 143.33±169.72)pg/mL,较入院时增高(P<0.05)。但是治疗2 周后SCGN 水平仍低于正常组,见图1。
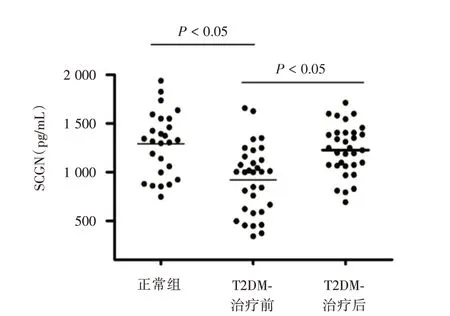
图1 正常组及T2DM 组患者胰岛素强化治疗前后血浆SCGN 的水平的比较Fig.1 Comparison of the plasma SCGN levels between the control group and T2DM group before and after intensive insulin therapy
2.3 SCGN 与FPG、FCP、FIns 及HbA1c 的相关性分析 Pearson 相关性分析结果表面,在正常组,SCGN 均 与FCP 及FIns 呈正相关,与FPG 呈负相关,但是与HbA1c 相关性不明显。在T2DM 组,患者入院时,血浆SCGN 与FPG 及HbA1c 呈负相关,与FCP 及FIns 呈正相关。强化胰岛素治疗2 周后,患者血糖水平得到控制,此时检测血浆SCGN 与FPG 仍呈负相关,与FCP 呈正相关。由于患者在接受胰岛素治疗且观察时间短,因此没有检测治疗后的FIns 及HbA1c 水平。见图2。
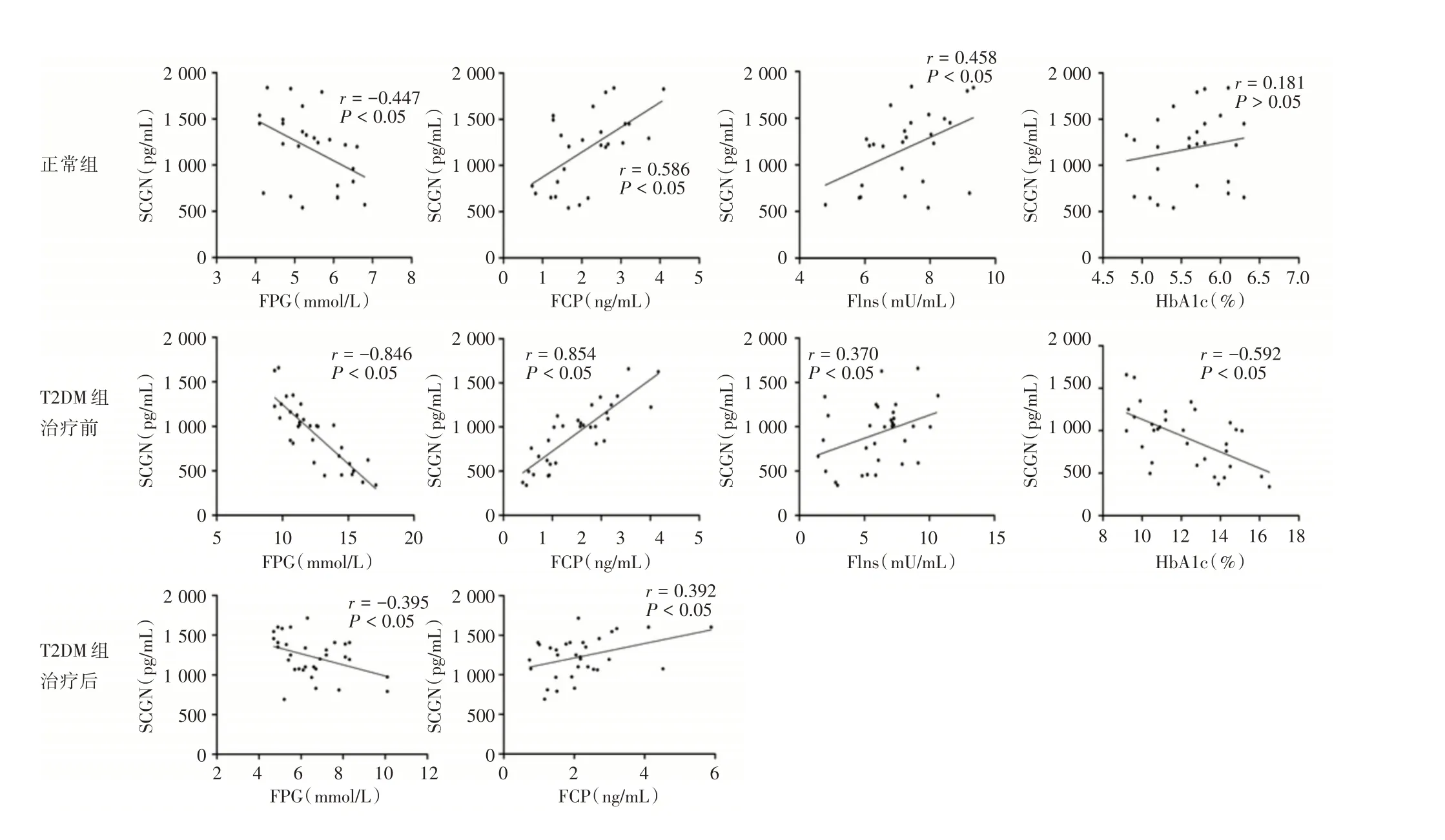
图2 正常组及T2DM 组患者胰岛素强化治疗前后血浆SCGN 水平与FPG、FCP、FIns、HbA1c 的相关性分析Fig.2 Correlation analysis of plasma SCGN levels with FPG,FCP,FIns and HbA1c in control group and T2DM patients before and after intensive insulin therapy
3 讨论
目前我国成人糖尿病在发病率为10.4%,其中T2DM 占90%以上[10]。T2DM 发病的核心环节主要包括胰岛素抵抗和胰岛素分泌不足,其中β细胞功能衰竭在T2DM 的进展过程中起关键作用[11-12]。β细胞合成与分泌胰岛素是受到细胞内信号通路调节的精密过程,其中SCGN 在胰岛素分泌的调控中发挥重要的作用,SCGN 可通过调控胰岛素分泌囊泡向细胞膜运输及粘附的过程而促进胰岛素分泌[5,13],同时,SCGN 高表达还能抑制β细胞凋亡,促进α细胞向β细胞转化并维持胰岛的正常形态。敲除小鼠SCGN 基因后,胰岛β细胞数量减少,胰岛素分泌明显下降并出现糖耐量异常[4,6,14]。由于SCGN 在胰岛细胞特异性高表达并可分泌至细胞外,运输至血液,因此,探索糖尿病患者血浆SCGN的表达及其与主要糖代谢指标之间的关系具有重要的临床意义。已有研究发现,T2DM 患者血浆SCGN 水平较正常组明显增高,SCGN 与FCP 及HbA1c 水平有相关性,但该研究针对的是西方人群,入组患者均体型肥胖[8],而对于非肥胖T2DM患者血浆SCGN 水平及强化降糖治疗前后SCGN的表达变化目前尚无研究报道。
本研究通过检测新发非肥胖T2DM 患者及正常健康人群血浆SCGN 水平,发现无论在正常组还是T2DM 患者,SCGN 均与FCP 及FIns 呈正相关,与FPG 呈负相关。在T2DM 组,血浆SCGN 与HbA1c呈负相关,但在正常组中SCGN 与HbA1c 相关性不明显。初发T2DM 非肥胖患者血浆SCGN 水平明显低于正常组,强化胰岛素治疗后,血浆SCGN 水平升高,血糖下降,但仍与FPG 呈负相关,与FCP呈正相关。
笔者分析,新发非肥胖T2DM 患者,由于胰岛β 细胞数量的减少及其功能衰竭,血糖明显增高,机体为了维持血糖的稳态,残存β 细胞代偿性分泌胰岛素增加,而这种代偿分泌最终会导致β 细胞储存的胰岛素消耗,进一步加重高血糖[15]。由于β 细胞数量的减少以及葡萄糖毒性作用对其功能的抑制,SCGN 的表达随之下降。而当给予患者强化胰岛素治疗,血糖逐渐下降后,葡萄糖毒性作用及胰岛素抵抗改善[16],体内残存β 细胞功能逐渐得到恢复,SCGN 的表达与分泌也随之增加,因此,这就出现了本研究所观察到的SCGN 的表达变化趋势。由于SCGN 能促进胰岛素分泌,所以在T2DM 组及正常组均观察到了SCGN 与FCP 及FIns呈正相关,且在T2DM 组,SCGN 还与FPG 及HbA1c呈负相关。由于正常组HbA1c 个体间差异并不明显,因此本研究在正常组没有观察到SCGN 与HbA1c 的相关性。
本研究结果与HANSSON 等[8]发现的T2DM 患者血浆SCGN 表达增高的结果不相一致,笔者分析原因如下:(1)HANSSON 等纳入的糖尿病患者体质量指数高达(29.8 ± 4.5),因此其研究的为肥胖T2DM 患者。研究表明肥胖的糖尿病或糖耐量异常患者,其发病机制以胰岛素抵抗为主,胰岛素分泌呈代偿性增加[17]。因而促进胰岛素分泌的SCGN 水平表现增高。而本研究纳入的患者为非肥胖T2DM 患者,两组患者在胰岛功能、HOMA-IR 均存在明显差异。本研究纳入的患者胰岛素水平明显低于HANSSON 研究组,提示非肥胖T2DM 患者β细胞数量及功能有下降,SCGN 水平也相应降低。(2)HANSSON 等研究纳入的患者血糖控制已经达标,而本研究纳入的患者入院时血糖明显增高,高糖的葡萄糖毒性作用导致胰岛细胞功能衰竭可能也是SCGN 表达下降的原因之一。
综上所述,本研究发现新发非肥胖T2DM 患者血浆SCGN 表达下降,血浆SCGN 水平与FCP 及FIns 呈正相关,与FPG 及HbA1c 呈负相关。胰岛素强化治疗后,血浆SCGN 水平升高,β细胞功能有一定程度恢复。由于SCGN 主要在胰岛细胞表达,其血浆表达变化与胰岛功能及血糖水平密切相关,因此,SCGN 可能成为β细胞功能评估的潜在标志物。同时本研究也为胰岛素强化治疗对β细胞保护作用的机制研究提供了新的实验依据。由于本研究样本量及临床观察时间有限,无法反映较长时间内胰岛β细胞功能变化与SCGN 的关系,后续研究需继续随访并进一步扩大样本量观察,并在此基础上深入探讨SCGN 与β细胞功能受损之间的分子机制。

