合并非瓣膜性房颤急性脑梗死2周内脑出血转化的危险因素
罗轩文 罗伟良
国内报道非瓣膜性房颤 (non-valvular atrial fibrillation,NVAF)占所有房颤 (atrial fibrillation,AF)的65.2%[1],国外一项研究发现新发AF中NVAF占84.7%[2]。近几年国外指南推荐轻度NVAF脑梗死患者于起病后第3 d,中度于第6 d,重度于第12 d开始抗凝治疗,抗凝前行影像学排除脑出血(intracranial hemorrhagic,ICH)[3]。 本研究对我科NVAF急性脑梗死患者于2周内抗凝治疗前或病情变化时行头颅CT和/或MRI检查诊断ICH转化、分析相关的危险因素,现报道如下。
1 对象与方法
1.1 研究对象2015年1月至2018年3月在惠州市中心人民医院神经内科连续住院的发病3 d内NVAF急性脑梗死患者。入组标准:①急性脑梗死诊断符合2014年中国急性缺血性脑卒中诊治指南制定的标准[4];②发病当天或入院当天均经头颅CT或MRI排除脑出血;③AF由入院时12导心电图,或24动态心电图或长程心电图监护诊断,或病史有经心电图诊断的AF。排除标准:①心脏瓣膜病变性AF:风湿性二尖瓣病,急性感染性心内膜炎,既往行“人工心瓣膜置换术、二尖瓣修补术”等心脏瓣膜手术;②脑梗死后行静脉溶栓治疗;③不同意在起病2周内复查头颅CT和/或MRI者。
1.2 研究方法依患者梗死严重程度,轻度脑梗死于起病后第3天,中度于第6天,重度于第12天开始抗凝治疗前复查头颅CT或MRI。如果患者在此期间出现头痛或美国国家卫生研究院的卒中评分(National Institutes of Health Stroke Scale,NIHSS)增加≥3分,则行头颅CT或MRI检查,以确定是ICH转化还是梗死加重。ICH转化分型:依E CASS I标准[5-6],①HI-I型:围绕梗死区域边缘部位的小出血点;②HI-II型:梗死灶内融合成片的出血,但是没有占位效应;③PH-I型:不超过梗死区30%的出血块,有轻度占位效应;④PH-II型:出血超梗死体积30%的出血并有明显的占位效应,或颅内其它部位出血(包括蛛网膜下腔出血)。脑梗死的严重程度依下述两种评分:①NIHSS评分:轻微的非致残性脑梗死(NIHSS<8分)、中度脑梗死(NIHSS 评分 8~15 分)、重度脑梗死(NIHSS≥16分)[3];②Alberta卒中操作早期CT评分(Alberta Stroke Programme Early CT Score,ASPECTS)以及后循环的ASPECTS评分(posterior circulation Alberta Stroke Programme Early CT Score,pc-ASPECTS),≤7分则为严重脑梗死[7-8]。进展性卒中为发病后72 h内NIHSS评分增加≥3分[9]。AF患者出血的风险依HAS-BLED评分,<3分为低风险,≥3分为高风险[5,10-11]。每周饮酒次数>8次定义为酗酒[12]。脑梗死发病前48 h内服用过抗凝药或72 h内服用过抗血小板药为有抗凝、抗血小板药物服用史。常规凝血功能为国际标准化比值(INR)、凝血酶原时间、活化部分凝血活酶时间、凝血酶时间。依复查影像学是否有ICH将患者分为ICH转化和无ICH转化组,对两组相关因素进行分析。
1.3 统计学方法采用SPSS 21.0进行统计学分析,连续变量以(±s)表示,使用独立样本t检验分析;分类变量以计数和百分比表示,使用卡方检验进行分析。多因素分析采用二元logistic回归分析,调整相关混杂因子,使用95%CI及OR表示该因素与ICH转化发生相关的联系强度。所有检验均采用双侧检验,检验水准α=0.05。
2 结果
2.1 一般资料共有150例NVAF急性脑梗死患者,符合入组126例,按TOAST卒中分型为心源性栓塞型[13],其中男 72(57.1%)例,女 54(42.9%)例,平均年龄(74.27±9.59)岁。 ICH 转化组 34(27.0%)例,无ICH转化组 92例(73.0%)例(见表1)。
2.2 NVAF脑梗死2周内ICH转化的危险因素的单因素分析单因素分析结果显示,发病后收缩压>160 mmHg或舒张压>100 mmHg、重度的脑梗死、进展性卒中、ASPECTS(pc-ASPECTS)评分≤7分、HAS-BLED评分≥3分,差异有统计学意义(P<0.05);而性别(P=0.164),年龄(P=0.584),常规凝血功能结果(P>0.05),吸烟(P=0.385)、酗酒史 (P=0.720)、抗 凝 (P=0.451)或 抗 血 小 板 (P=0.781)药物服用史,既往卒中或 TIA(P=0.994)、高血压(P=0.407)及糖尿病(P=0.072)病史,差异无统计学意义(见表 1、2)。
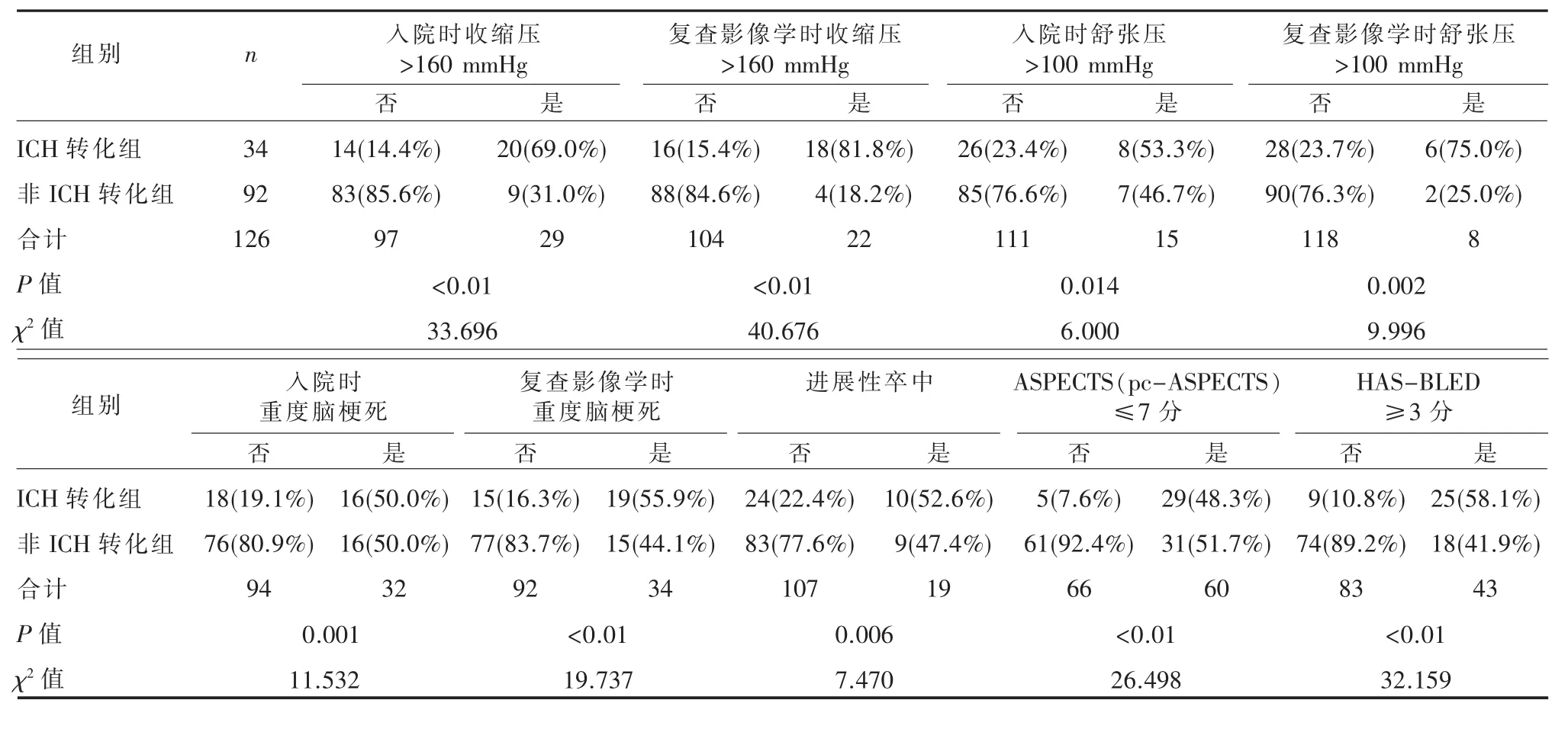
表1 非瓣膜性房颤脑梗死2周内抗凝治疗前脑出血转化危险因素的单因素分析

表2 不同程度的脑梗死的出血转化及趋势卡方检验
2.3 NVAF脑梗死2周内ICH转化的危险因素的多因素分析通过单因素分析,对有统计学意义的危险因素进行多因素logistic回归分析,调整混杂因素,结果示:发病后收缩压≥160 mmHg或舒张压>100 mmHg、重度的脑梗死、进展性卒中、ASPECTS (pc-ASPECTS)≤7 分、HAS-BLED 评分≥3分为ICH转化的独立危险因素(均P<0.05)(见表 3)。
3 讨论
NVAF急性脑梗死患者ICH转化的发生率仍不清楚[14],本组NVAF急性脑梗死ICH转化率为27.0%(34/126)。NVAF患者持续抗凝治疗预防脑梗死的ICH患者,>50%于3个月内死亡,仅约20%日常生活能独立[15]。所以,欧美的指南推荐行抗凝治疗前应行头颅CT或MRI检查以排除ICH转化[3]。
3.1 高血压与脑出血转化本研究显示入院及复查影像学时收缩压>160 mmHg的患者较收缩压<160 mmHg的出血率增加16.14倍(OR 17.143,95%CI 5.431~54.113,P<0.01) 及 30.75 倍 (OR 31.751, 95%CI 8.238~122.377,P<0.01); 入院及复查影像学时舒张压>100 mmHg的患者较舒张压<100 mmHg的出血率增加4.08倍 (OR=5.077,95%CI:1.421~18.137,P=0.012) 及 9.60 倍 (OR=10.599, 95%CI:1.712~65.618,P=0.011)。 心源性脑栓塞梗死病情常较重,早期即达水肿高峰甚至脑疝,梗死区域内的小动脉、毛细血管和/或小静脉壁因缺血缺氧产生内皮损伤,急性期血管调节能力受损,高血压加重血管内皮损伤,导致出血[16]。
3.2 重度脑梗死与脑出血转化本研究显示入院及复查影像学时前循环重度脑梗死的ICH率较轻、 中度梗死增加 3.07倍 (OR 4.069,95%CI 1.578~10.492, P=0.004) 及 5.27 倍 (OR 6.271,95%CI 2.409~16.323,P<0.01);前循环梗死的面积越大则NIHSS评分越高,NIHSS评分分级的趋势卡方检验结果,梗死面积与出血风险成正比 (P<0.01)。然而,后循环脑梗死的面积与NIHSS评分不一定成正比,如MRI示一侧小脑半球大面积脑梗死的患者,可仅表现为眩晕和一侧肢体的共济失调,NIHSS 2分。为预测超早期脑梗死患者静脉溶栓后的功能结局和症状,BARBER[7]和PUETZ[8]等提出前循环的ASPECTS及后循环的pc-ASPECTS评分,≤7分者较>7分者功能预后差及风险高。但尚无应用该评分对NVAF急性脑梗死患者2周内ICH转化风险评估的报道,本研究使用该评分对前后循环进行梗死面积与严重程度的判定。结果示ASPECTS或pc-ASPECTS评分≤7分对NVAF急性脑梗死2周内ICH转化有统计学意义(P<0.01),评分≤7分者的 ICH率较评分>7分者 增 加 12.85 倍 (OR=13.848,95%CI:4.461 ~42.983,P<0.01)。 ASPECTS(pc-ASPECTS)评分可能有助于预测NVAF急性脑梗死2周内的ICH转化风险。

表3 非瓣膜性房颤脑梗死2周内抗凝治疗前脑出血转化危险因素的logistic分析
3.3 进展性卒中与脑出血转化本研究结果显示进展性卒中较非进展性卒中发现ICH转化的几率增加 3.09 倍(OR=4.089,95%CI:1.382~12.093,P=0.011),与ICH转化显著相关。ICH转化可因直接损伤,或血肿压迫局部神经支配区,增加NIHSS评分。
3.4 HAS-BLED评分与脑出血转化HAS-BLED评分用于预测AF患者口服抗凝药并发出血尤其是ICH[10,12]。本研究显示HAS-BLED评分≥3分的患者的ICH风险较评分<3分患者增加24.04倍(OR=25.041,95%CI:7.713~81.298,P<0.01),高危组的出血率为58.1%。但国外指南指出,HASBLED评分≥3分不是抗凝治疗的禁忌,需要综合考虑高血压、肝肾功能异常等因素[3]。
3.5 脑出血转化的类型及结局评估本研究结果显示82.4%(28/34)的ICH转化患者为非PH-II型,以梗死灶内渗血及无明显占位效应的小血肿为主。28例非PH-II型患者中死亡2(7.1%)例,余26例患者出院时 NIHSS为(16.0±9.4)分,其中 2(7.69%)例NIHSS较出血前增加≥3分。6例PHII型患者中死亡1(16.7%)例,余5例患者出院时NIHSS 为(17.0±10.7)分,其中 1(20.0%)例 NIHSS较出血前增加≥3分。大血肿(PH-II型)较非PHII型的结局差、死亡率高,与国内外的研究结论一致[6,17]。
由于本研究为单中心病例研究,少数患者不合作,样本量偏少可能影响统计学效度。未来结合本研究关于ICH转化危险因素,扩大研究样本,指导临床工作。

