胸部低剂量CT的应用研究
于喜坤,赵静霞,张祯铭,乔月,刘师竺,张健,刘景鑫
1. 吉林大学中日联谊医院 放射线科,吉林 长春 130033;2. 吉林省医学影像工程技术研究中心,吉林 长春 130033;3. 吉林大学 护理学院实验教学中心,吉林 长春 130021;4. 长春市计量检定测试技术研究院,吉林 长春 130012
引言
近年来,胸部低剂量CT检查作为当前热点研究方向,研究者很多。有些研究单纯从改变剂量入手[1-6],有些从图像的性质入手[7-12],还有些是直接从疾病的病理表现入手[13-15]。CT检查是使用X射线束对人体某部位一定厚度的层面进行扫描,原理为根据人体不同组织对X线的吸收与透过率的不同[16],发现体内生理或病理性改变。但X射线作为辐射源,对人体有着一定程度的损害,X线剂量越大,受检者所受的伤害就越大。所以,在保证图像质量的前提下,如何尽量降低X线剂量,即低剂量CT,成了当前学界研究的一个重要方向。本文将对固定管电压为120 kV时,通过降低CT毫安量来降低检查剂量的方法进行讨论。
1 材料与方法
我们选取目前医疗市场上的应用较为广泛的国内外CT厂家,国内厂家包括东软医疗、明峰医疗、深圳安科和上海联影,国外厂家包括GE医疗、Siemens医疗、Philips医疗、东芝医疗和日立医疗。历时2年时间,地域覆盖吉林省、黑龙江省、辽宁省、浙江省和四川省的126家医院进行了522台次试验。
1.1 探究多参数设置对胸部低剂量CT影像质量的影响
1.1.1 实验模体
CT性能模体的型号为CATPHAN 500,生产厂家是美国模体实验室。
注:为保证数据准确可靠,项目研究期间定期溯源至国家基准。
1.1.2 实验方法
将CATPHAN 500置于扫描野中心,扫描条件为管电压120 kV,层厚5 mm,扫描时间1.0 s,在pitch:speed为0.562:1、0.938:1和1.375:1的三种条件下,设置毫安量分别为250、200、150、100、70、60、50、40、30以及20 mAs进行扫描,扫描模体时在周围不应有影响射线束的物质。
1.1.3 测量方法
(1)CT值、噪声、均匀性。在CTP486模块中心层面,在中心用大于100像素的ROI(面积约为1 cm2)测CT值及标准偏差SD,噪声N=SD×0.1%。在图像圆周相当于钟表时针3、6、9、12点的方向用相同ROI在边缘1 cm处取四点CT值,边缘对中心CT值的最大偏差为均匀性。
(2)低对比分辨力(密度分辨力)。在CTP515模块中心层面,同时调节窗宽和窗位,确定各对比度系列中所能分辨的最小一级孔径。

(3)高对比分辨力(空间分辨力)。在CTP528模块中心层面,同时调整窗宽和窗位,分辨最小的一组线对。用目测方法确定所能分辨的最高一级线对数。
1.2 模体实验探究低剂量CT图像质量的客观参考标准
(1)实验模体:胸部仿真模体。
(2)实验方法:将胸部仿真模体置于扫描野中心,使用5 mm的层厚,设置管电压120 kV,管电流分别为70、60、50、40、30以及20 mAs,按照 WS/T 391-2012《CT检查操作规程》[17]中的方法进行扫描。扫描模体时在周围不应有影响射线束的物质。
2 结果
在实验过程中,设定毫安秒和实际扫描中的毫安秒并非一个数值,对照表,见表1。
(1)根据国家计量检定规程JJG 961-2017《医用诊断螺旋计算机断层摄影装置(CT) X射线辐射源》[18]中要求低对比分辨力在1%对比度应能分辨模体中3 mm的圆孔和0.3%对比度应能分辨模体中6 mm的圆孔, 可见50 mAs以上的剂量都是符合要求的(表2)。由于低对比分辨力对肉眼观测是最直观的评价方法,所以在以下的试验中,我们对50 mAs以下的实验结果不再进行论述。采用相同螺距时低对比分辨力随mAs变化规律,见表2。
(2)通过数据分析,当管电流为1~100 mAs时,噪声随管电流增加急剧降低,100 mAs以上时噪声趋于平稳。其中,50~100 mAs的噪声极差值较1~50 mAs的噪声极差值低。这说明了低剂量检查必然伴随一定的噪声,50~100 mAs条件时噪声降低速度较为缓慢,50 mAs以下时,噪声急剧增长。采用不同螺距时噪声随毫安秒变化规律,见图1。

表1 设定mAs与实际mAs对照表

表2 采用相同螺距时低对比分辨力随毫安秒变化规律

图1 采用不同螺距时噪声随毫安秒变化规律
(3)通过数据分析,我们可以看到,不同管电流下的均匀性起伏波动很小,考虑到实验误差,结合国家标准,在该实验条件下,降低管电流对均匀性没有影响。采用不同螺距时均匀性随mAs变化规律,见表3。

表3 采用不同螺距时均匀性随mAs变化规律
(4)通过数据分析,降低毫安量时CT值波动极小。结合国家标准,CT值波动远小于标准中的波动范围。对于物体来说,CT值应该是固定的,但实际的机械误差难以避免。从该实验结果来说,在该实验条件下,低管电流条件对CT值没有影响。采用不同螺距时CT值随mAs变化规律,见表4。

表4 采用不同螺距时CT值随mAs变化规律
(5)通过数据分析,降低毫安量至40 mAs以下时,空间分辨力略微降低。我们可以认为,当毫安量为50 mAs以上时,对空间分辨力没有影响。采用不同螺距时空间分辨力随mAs变化规律如表5所示。
(6)通过探究多参数设置对低剂量CT扫描图像质量的影响的结果我们可以得知,当毫安量降低到100 mAs时,噪声的影响开始增大;当毫安量降低到30 mAs以下时,低对比分辨力已经完全不能满足要求;就噪声来说,50 mAs以下的噪声将急剧升高,所以我们将胸部模体实验数值范围设定在 20~70 mAs。
肺部仿真模体的影像结果,见图2。从图像中我们可以看出,图2a可以看清仿真模体中的末端支气管,对一些仿真组织也有较高的辨识度,其噪声也在可忍受范围之内[1]。而图2b的图像质量有着断崖式的降低,图片颗粒感较强,也无法完全分辨清晰各组织边界。由此我们可以推荐,50 mAs为胸部低剂量CT筛查临床实验的最低剂量阈值。
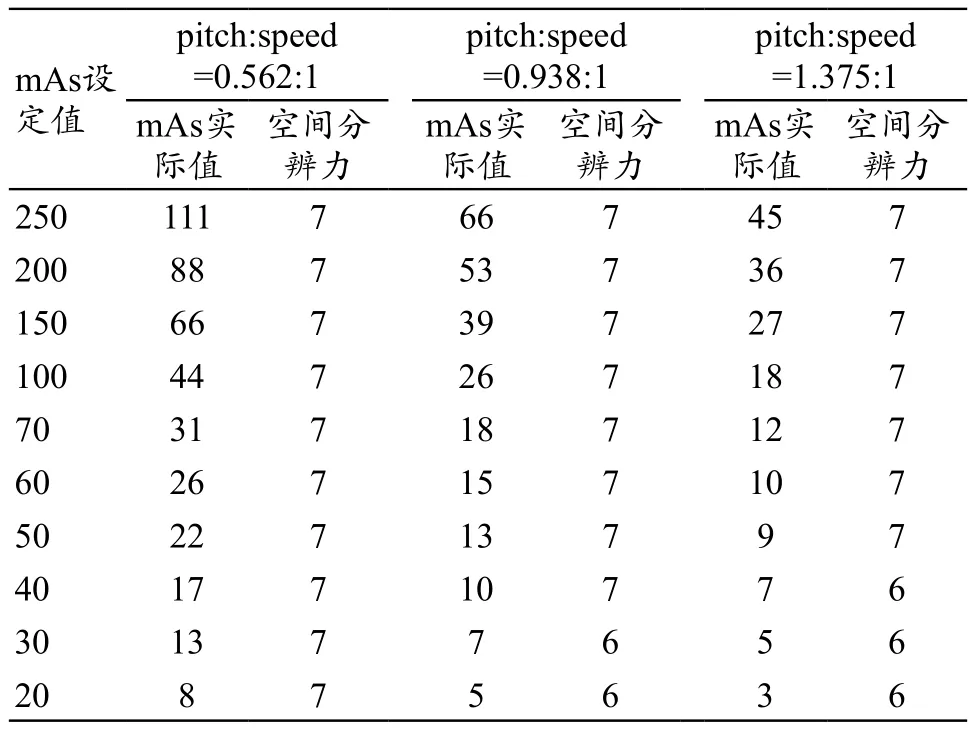
表5 采用不同螺距时空间分辨力随mAs变化规律

图2 肺部仿真模体的影像结果(右侧肺门层面)
3 讨论
虽然低剂量这个概念已经在国内出现了十余年,从DR低剂量的探讨,到后来的CT平扫、CT增强的探讨,乃至肺癌筛查专家共识,部分医院甚至已经在常规检查中应用了低剂量参数,但仍未有一个通用的、行之有效的标准。考虑到CATPHAN模体是不同国家、不同厂家设备通用的行之有效的质控检测模体,所以我们选用了CATPHAN模体来进行剂量初筛,并通过仿真模体验证剂量范围。
CATPHAN模体中的部分模块体积足够小,模块间的间隔有大有小,各模块的密度也不尽相同,这一定程度上模拟了人体中的复杂状况;该模体也是检测CT性能的工具之一。我们使用模体进行低剂量测试,能保证CT设备的有效性,这也保证了我们所调节的毫安秒,是唯一的变量,同时也保证了实验得到的图像是质控合格的图像,具有相当的严谨性。
常规的肺部仿真模体拥有正常的肺纹理,精度较低,但足够作为筛查剂量的实验验证模体。根据《肺结节诊治中国专家共识(2018年版)》[19],肺结节的大小被定义为3 cm及以下。由此可见,较小的肺结节大小可与末端支气管直径相当。若末端支气管可清晰分辨,则一般的肺结节能清晰分辨。实验中我们不考虑高密度钙化灶,只考虑一般实性结节。一般来说,能筛查出实性结节,后续无论是通过实验室检查还是增强扫描确诊疾病,其筛查意义都已经达到了。所以,使用仿真模体进行剂量验证,具有一定的严谨性。
我们选用了不同厂家不同型号的CT进行了522台次试验,最终得出的结果不尽相同,但是当剂量从70 mAs开始降低时,图像质量均开始大幅降低,当剂量降低到50 mAs以下后大部分CT得到的结果无法完全辨认图像轮廓,最后的仿真模体实验发生了同样的现象。
众所周知较高的放射剂量能获得较好的图像,过度地降低放射剂量会导致图像质量变差。当我们的毫安量从100 mAs开始降低时,图像的噪声增加,对比度和分辨力相应降低。为了降低剂量,我们必须适度的容忍一定程度的噪声,这是成像技术和后处理技术更新换代之前我们几乎无法解决的问题。
不同厂家、不同系列的CT所用的技术也不同,同样扫描条件产生的影像学结果可能会不尽相同。临床上,不同患者可能会因为体质差异需要相应的增减剂量。针对这些情况,给出一个剂量范围阈值供操作技师参考,使操作技师在阈值之上灵活选择剂量,是最科学的办法。
所以,只是单纯的降低剂量不应是我们的最终目的,与新的成像、后处理技术相结合,是更进一步的研究方向。
4 结论
低剂量CT扫描用作筛查,难点在于如何在剂量与图像质量间进行取舍。评价一副图像的好坏,不单要看噪声、均匀性等数值,诊断医师的意见也很重要。如前文所说,容忍一定量的噪声的情况下,如果剂量降低到一个数值以下,得到的图像无法确保诊断需求,那么这个数值就是我们所需求的剂量阈值。
本文通过不同厂家、不同CT进行对比试验,实验中使用了CATPHAN 500模体作为最初的剂量实验对象,并通过仿真模体进行验证,得到了一个实用于主流胸部CT的低剂量CT筛查的剂量阈值。
后续的研究方向,可以是通过临床试验进行数值校准,也可以是在CT机选择上进行广度更大的模体实验。相对来说,笔者更倾向于更多型号的CT机测试,以及新的后处理算法的应用。前者可以保证剂量范围的普适性,后者能够真正地让低剂量的取值范围,能够再向前走上一大步。

