垂体后叶素治疗反应性对感染性休克患者的预后价值
周 贤,许 涛
(武汉市第四医院/华中科技大学同济医学院附属普爱医院重症医学科,武汉 430034 )
脓毒症及感染性休克患者是重症监护病房主要的患者来源,并且是重症监护病房患者非心源性的主要死亡原因[1]。近年来,抗感染药物以及器官支持技术取得很大进步,但感染性休克患者病死率仍居高不下[2]。由于具备收缩血管的作用,血管加压素常常用于感染性休克患者的血流动力学支持治疗。2016版脓毒症与感染性休克治疗指南[3]中指出,为了达到目标平均动脉压(MAP)值(65 mm Hg),建议使用去甲肾上腺素时可加用血管加压素(最大剂量0.03 U/min,弱推荐,中等证据质量等级)以期减少去甲肾上腺素的使用剂量。从最新版指南的表述可以发现,感染性休克患者使用血管加压素的作用是协助维持MAP或者是减少去甲肾上腺素剂量。而临床实践中可以观察到部分患者加用血管加压素后可以逐渐减少去甲肾上腺素的剂量(对应指南表述2),而另一部分患者即使加用了血管加压素也不能减少去甲肾上腺素的剂量(对应指南表述1)。最近有研究[4]将感染性休克患者加用血管加压素后可以减少儿茶酚胺类药物剂量的现象表述为血管加压素治疗有血流动力学反应性(hemodynamic response to vasopressin)。精氨酸血管加压素(arginine vasopressin,AVP)是垂体后叶素的主要成分,因国内目前尚无提纯的精氨酸血管加压素,临床上普遍使用垂体后叶素治疗感染性休克[5]。本研究旨在探讨垂体后叶素治疗血流动力学反应性对感染性休克患者预后的影响。
1 资料与方法
1.1纳入与排除标准 本研究回顾性分析2014年1月到2018年3月在本科住院治疗且使用了垂体后叶素的感染性休克患者的资料,所有病例治疗策略均按照SSC脓毒症相关指南标准执行[6]。纳入标准:(1)年龄大于或等于18岁;(2)ICU住院时间大于或等于48 h;(3)依照国际脓毒症与感染性休克定义3.0版标准[7],感染性休克定义为脓毒症患者经过充分的液体复苏仍然需要血管活性药物维持血压,且血乳酸水平超过2 mmol/L,依照指南意见,液体复苏均选用乳酸钠林格液,按30 mL/kg执行;(4)使用儿茶酚胺类药物至少1 h再加用垂体后叶素[4];(5)垂体后叶素(0.03 U/min)治疗至少6 h[3-4]。排除标准:(1)患者存在肝、肾功能不全病史;(2)患者存在免疫抑制(因为器官移植或存在系统性疾病)。
1.2分组方法与观察指标 依据加用垂体后叶素后能否减少儿茶酚胺类药物剂量,分为治疗反应组和治疗无反应组。治疗反应组定义为加用垂体后叶素后6 h之内减少了儿茶酚胺类药物剂量,且能维持MAP在65 mm Hg以上,反之则定义为治疗无反应组[4]。主要观察指标包括:性别、年龄、感染部位、SOFA评分、APACHEⅡ评分、ICU住院时间、初始动脉血乳酸水平(加用垂体后叶素时)、儿茶酚胺类药物使用强度(加用垂体后叶素时),儿茶酚胺类药物使用强度按如下公式计算,去甲肾上腺素(μg·kg-1·min-1)+肾上腺素(μg·kg-1·min-1)。根据初始血乳酸水平高低(以4 mmol/L为临界值,因为依照拯救脓毒症运动相关指南的治疗策略,血乳酸超过4 mmol/L是液体复苏策略改变的临界值)分组比较垂体后叶素治疗反应性的比率,以及28 d病死率。

2 结 果
2.1患者一般资料 总共有156例患者纳入研究,其中垂体后叶素治疗反应组65例(41.67%),垂体后叶素治疗无反应组91例(58.33%)。治疗反应组与治疗无反应组患者性别、年龄、感染部位比较,差异均无统计学意义(P>0.05);两组患者SOFA评分、APACHEⅡ评分及ICU住院时间差异均有统计学意义(P<0.05);两组患者加用垂体后叶素时儿茶酚胺类药物使用强度差异无统计学意义(P>0.05),见表1。
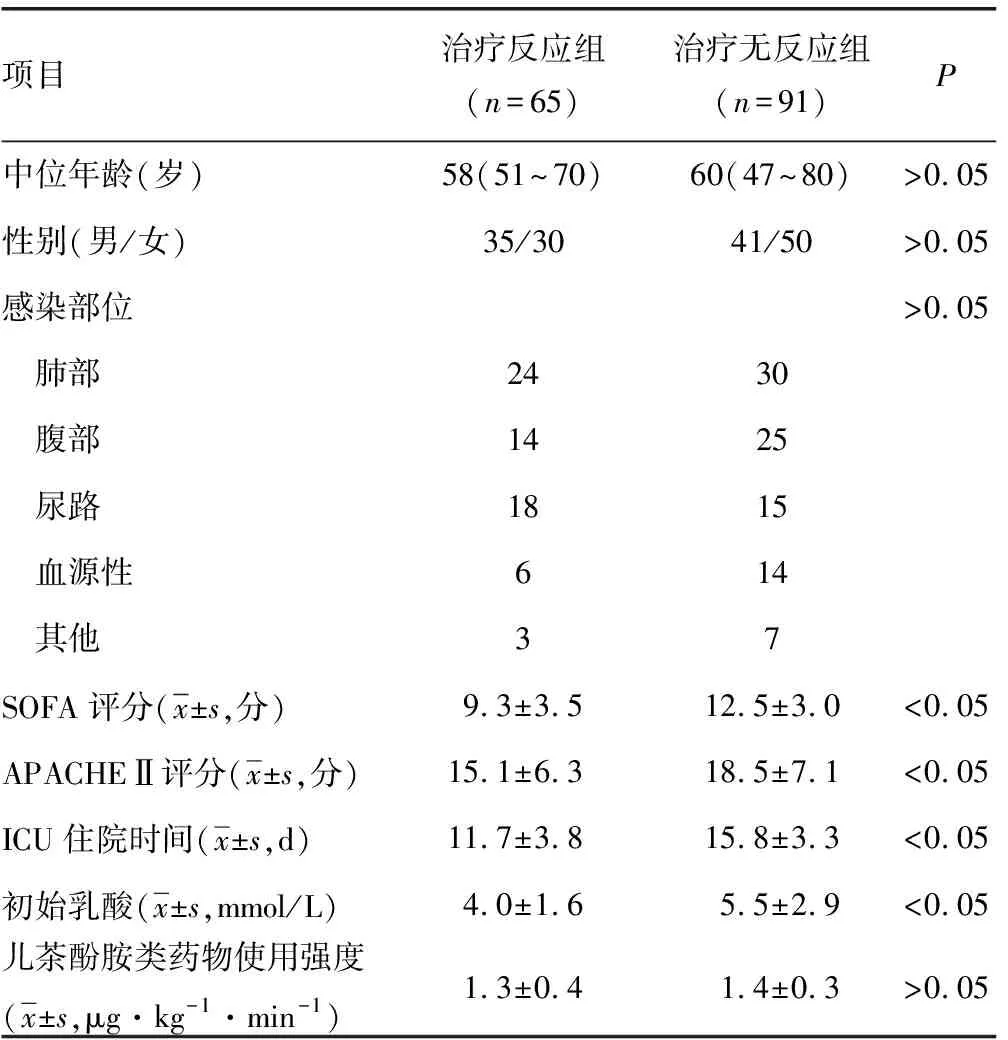
表1 两组资料特征比较
2.2血乳酸水平与治疗反应性 垂体后叶素治疗反应组初始乳酸水平为(4.0±1.6)mmol/L,垂体后叶素治疗无反应组初始乳酸水平为(5.5±2.9)mmol/L,其差异有统计学意义(t=8.559,P<0.05),见表1。低乳酸组垂体后叶素治疗反应性的比率为59.15%,高乳酸组垂体后叶素治疗反应性的比率为27.06%,差异有统计学意义(χ2=16.40,P<0.05),见表2。

表2 乳酸浓度与治疗反应性关系
2.3垂体后叶素治疗反应性与预后 全部纳入研究的病例28 d病死率为35.26%(55/156),垂体后叶素治疗反应组28 d病死率为24.62%(16/65),垂体后叶素治疗无反应组28 d病死率为42.86%(39/91),两组患者28 d病死率比较,差异有统计学意义(χ2=5.53,P<0.05)见表3。两组患者累计生存曲线见图1。

表3 治疗反应性与28 d病死率的关系

图1 两组患者累计生存曲线
3 讨 论
感染性休克属于以血管张力异常为特点的分布性休克,其血流动力学特点为高心输出量,低外周血管阻力[6-7]。血管加压素基于以下原理对感染性休克患者发挥作用:作用于V1受体,增加外周血管阻力;作用于V2受体,产生抗利尿作用,调节血浆渗透压和保持正常血容量;增强儿茶酚胺类药物的血管收缩作用[8]。国内外有大量关于血管加压素用于感染性休克的临床研究,其中引用最为广泛的当属VASST试验[9],VASST试验是大样本、多中心、随机对照研究,其结论显示去甲肾上腺素联合应用血管加压素与单用去甲肾上腺素患者病死率无显著差别,但是进行亚组分析时发现,部分病情相对较轻的感染性休克患者,血管加压素治疗可以改善预后。
本研究在之前研究的基础上,提出了垂体后叶素治疗血流动力学反应性,最终有41.67%的感染性休克患者对垂体后叶素治疗有血流动力学反应性。本研究结果显示对垂体后叶素治疗有血流动力学反应性的感染性休克患者SOFA评分、APACHEⅡ评分均更低,ICU住院时间更短,且28 d病死率更低,结果表明有血流动力学反应性的患者病情相对较轻,且表现出更好的预后,这与VASST试验的结论是一致的。其对临床实践的指导意义在于,一方面,“垂体后叶素治疗血流动力学反应性”可以协助临床医师评估感染性休克患者的预后,另一方面,对于无血流动力学反应的感染性休克患者,应尽早转变治疗思路,比如加用糖皮质激素或者是肾上腺素[10]。
在拯救脓毒症运动有关脓毒症与感染性休克的国际指南中[3],明确了去甲肾上腺素作为感染性休克患者维持血压的一线血管活性药物,而垂体后叶素可用于去甲肾上腺素效果欠佳的难治性感染性休克。国内外有大量有关垂体后叶素用于感染性休克的研究,RUSSELL等[11]研究显示垂体后叶素较之于去甲肾上腺素能显著降低患者心率,并且能降低感染性休克程度较轻亚组患者的病死率。GORDON等[12]报道对于感染性休克患者(去甲肾上腺素剂量大于0.6 μg·kg-1·min-1维持血压),联合使用垂体后叶素,可以减少去甲肾上腺素使用剂量,并能改善患者的心功能。上述研究从不同角度研究垂体后叶素在感染性休克中的作用,而GRETCHEN等[4]研究报道了固定剂量垂体后叶素用于感染性休克患者的治疗反应性,有反应组ICU住院时间、总住院时间、病死率均更低,多变量分析显示非内科ICU更容易出现治疗反应性,初始乳酸水平与治疗反应性呈反比,这些与本研究的某些结论是一致的。
对于临床治疗来说,加用垂体后叶素的时机是另外一个难题,大多数临床医师可能在去甲肾上腺素达到极量仍难以维持动脉血压时选择加用垂体后叶素[13]。拯救脓毒症运动2012 版严重脓毒症与感染性休克治疗指南中曾指出,对于感染性休克程度较轻(去甲肾上腺素剂量小于或等于0.6 μg·kg-1·min-1)的患者合并急性肾功能不全时,联合使用小剂量血管加压素可使患者获益,而2016版指南已没有相关表述。在本研究中,垂体后叶素治疗反应组初始血乳酸水平更低,且亚组分析显示,对于血乳酸水平小于4 mmol/L的感染性休克患者,更容易出现垂体后叶素治疗反应性。VASST试验[9]结果也显示,对于血乳酸水平更低的感染性休克患者,垂体后叶素治疗可以改善预后,这与本研究结论也是一致的。动脉血乳酸水平升高是全身或局部组织灌注不足和缺氧的早期敏感指标[14]。相关文献[15]也已经证实,与血压、心率、尿量,甚至肺毛细血管楔压、心输出量、血pH值等指标相比较,血乳酸水平反映休克严重程度更加敏感可靠。休克血流动力学监测的相关国际学术会议上也提出,血乳酸是目前唯一适用于休克诊断和分期的生物学指标[16-17]。基于本研究的结论,动脉血乳酸水平或许是指导垂体后叶素治疗时机的理想参数,本研究基于上文提及的理由,选择4 mmol/L作为临界值,其合理性有待更多的研究进一步证实。
综上所述,感染性休克患者垂体后叶素治疗血流动力学反应性对于临床实践具有重要价值。同时本研究的局限性也应被注意到,其一本研究为单中心研究,样本量亦有限,需要更多的多中心、大样本研究来证实;其二对于感染性休克的诊治本科严格按照相关指南执行,但是因医护人员诊疗水平不一,还是存在难以控制的偏倚,其合理性尚待更多研究进一步证实。

