保留盆神经丛的宫颈癌根治术对膀胱与结直肠功能恢复的影响研究
牛永莉 孔丽 王艳 贾晓波
[摘要] 目的 总结实施保留盆神经丛宫颈癌根治术的早期宫颈癌患者临床病例资料,并分析其对膀胱与结直肠功能恢复的改善情况。 方法 收集我院近五年来(2013年1月~2017年12月)诊治的早期宫颈癌(2009FIGO分期:ⅠB~ⅡA)患者临床资料,研究组(n=28)为保留盆神经丛宫颈癌根治术病例,对照组(n=41)为传统术式病例,回顾性比较、分析保留神经术式对膀胱与结直肠功能恢复的影响情况。 结果 研究组平均住院日较对照组更少(P<0.05),手术时间更长(P<0.05);研究组的残余尿合格率较对照组更高(P<0.05),尿频发生率较更低(P<0.05);研究组术后排气时间较对照组更短(P<0.05),里急后重发生率也更少,差异均有统计学意义(P<0.05);其余观察指标比较差异无统计学意义(P>0.05)。 结论 保留盆神经丛的腹腔镜下宫颈癌根治术在保证手术范围同时能够减少手术对膀胱和结直肠功能的影响,推荐在熟知解剖、掌握适应证的条件下开展实施。
[关键词] 宫颈癌根治术;保留神经;腹腔镜;膀胱功能;直肠功能
[中图分类号] R737.33 [文献标识码] B [文章编号] 1673-9701(2019)07-0056-04
[Abstract] Objective To summarize the clinical data of patients with early cervical cancer undergoing radicalization with preservation of pelvic plexus and to analyze its effect on recovery of bladder and colorectal function. Methods The clinical data of patients with early cervical cancer(2009FIGO stage: ⅠB~ⅡA) diagnosed and treated in our hospital in the past five years(January 2013 to December 2017) were collected. The study group(n=28) was given radical resection of cervical cancer with preserved pelvic plexus. The control group(n=41) was performed in the traditional procedure. The effects of the two procedures on bladder and colorectal function recovery were compared and analyzed. Results The average hospitalization time of the study group was shorter than that of the control group(P<0.05), and the operation time was longer(P<0.05). The qualified rate of residual urine of the study group was higher than that of the control group(P<0.05), and the incidence of urinary frequency was lower(P<0.05); the postoperative exhaust time of the study group was shorter than that of the control group(P<0.05), and the incidence of tenesmus was lower(P<0.05); There was no other statistical significance(P>0.05). Conclusion Cervical cancer radicalization with preservation of pelvic plexus can reduce the impacts on bladder and colorectal function with insurance of the scope of surgery, thus it is recommended when possible.
[Key words] Cervical cancer radical surgery; Preserved nerve; Laparoscopy; Bladder function; Rectal function
據相关文献报道,宫颈癌(cervical cancer)是目前发展中国家女性中发病率高居第二位的恶性肿瘤[1]。近期研究显示宫颈癌的发生率有逐年升高、发病人群有逐步年轻化趋势,超过一半的宫颈癌患者<50岁,因此该病严重威胁者女性健康[2]。宫颈癌根治手术是治疗早期宫颈癌患者的经典术式,然而,由于该术式中行子宫广泛切除而常引起术后盆腔脏器的功能障碍,如尿急、尿频、尿失禁和尿潴留等膀胱功能障碍与腹泻、便秘、里急后重和粪失禁等结直肠功能障碍[3,4]。随着腹腔镜手术技术的不断发展、普及,在放大的腔镜术野下实施盆腔解剖相对开腹手术更加容易,保留盆神经丛的宫颈癌根治手术也逐步推广应用于临床[5]。本研究总结实施保留盆神经丛宫颈癌根治术的早期宫颈癌患者临床病例资料,并与传统术式比较,分析前者对患者膀胱与结直肠功能恢复的改善情况,现报道如下。
1 资料与方法
1.1 临床资料
收集我院近五年来(2013年1月~2017年12月)诊治的早期宫颈癌(2009FIGO分期:ⅠB~ⅡA)患者临床资料。纳入标准:术前由阴道镜活检或宫颈锥切病理检查确诊为宫颈癌;由2名(或以上)副高级(或以上)妇瘤医师行妇科检查,结合妇科超声、盆腔MRI检查结果诊断临床分期为ⅠB1~ⅡA期;均接受腹腔镜入路手术,手术方式:研究组为保留盆神经丛宫颈癌根治术,对照组为传统术式。排除标准:无法耐受麻醉、手术者;未按诊疗计划实施后续放化疗者;临床资料不完整或失访者。回顾性比较、分析保留盆神经丛的宫颈癌根治手术与传统的宫颈癌根治手术对膀胱与结直肠功能恢复的影响情况。
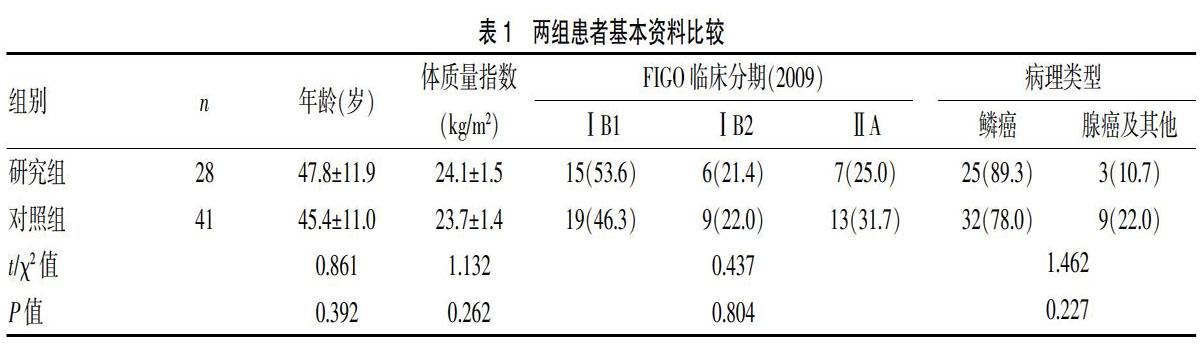
研究组共28例,对照组共41例,两组患者年龄、体质量指数、FIGO临床分期(2009)和病理类型情况比较差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
1.2.1研究组 采用保留盆神经丛的腹腔镜下宫颈癌根治术,手术步骤见参考文献[6],其中本研究保留盆神经丛的关键手术步骤:①保留宫骶韧带外侧腹下神经:贴阔韧带后叶腹膜外侧打开直肠侧间隙,外推输尿管,可见腹下神经(底部白色条索状纤维),避开神经断扎宫骶韧带深层、保留神经;②保留主韧带内盆腔神经:暴露主韧带,将输尿管隧道完全打开,外推输尿管、暴露膀胱侧间隙,分离直肠侧间隙,暴露主韧带前后方,游离子宫浅静脉(输尿管上方、常有变异)和深静脉(主韧带血管部、数条不等、常有变异),切断后可显露神经,切断神经纤维内侧的主韧带结缔组织;③保留膀胱宫颈韧带处神经:游离输尿管,打开膀胱宫颈韧带前叶,游离膀胱中静脉和膀胱下静脉并断扎之,显露支配膀胱的神经、向下向外侧推,在神经上方断扎阴道旁组织。
1.2.2 对照组 采用传统的腹腔镜下宫颈癌根治术,手术切除范围:子宫体、卵巢(根据患者情况选择性切除)、宫颈及病灶组织、阴道上1/4~1/3,通过阔韧带打输尿管隧道,主韧带(近骨盆壁)、骶韧带(近骶骨)、膀胱分离至阴道上段,直肠分离至宫颈外口下方。手术步骤同研究组,不保留神经。
1.3 观察指标
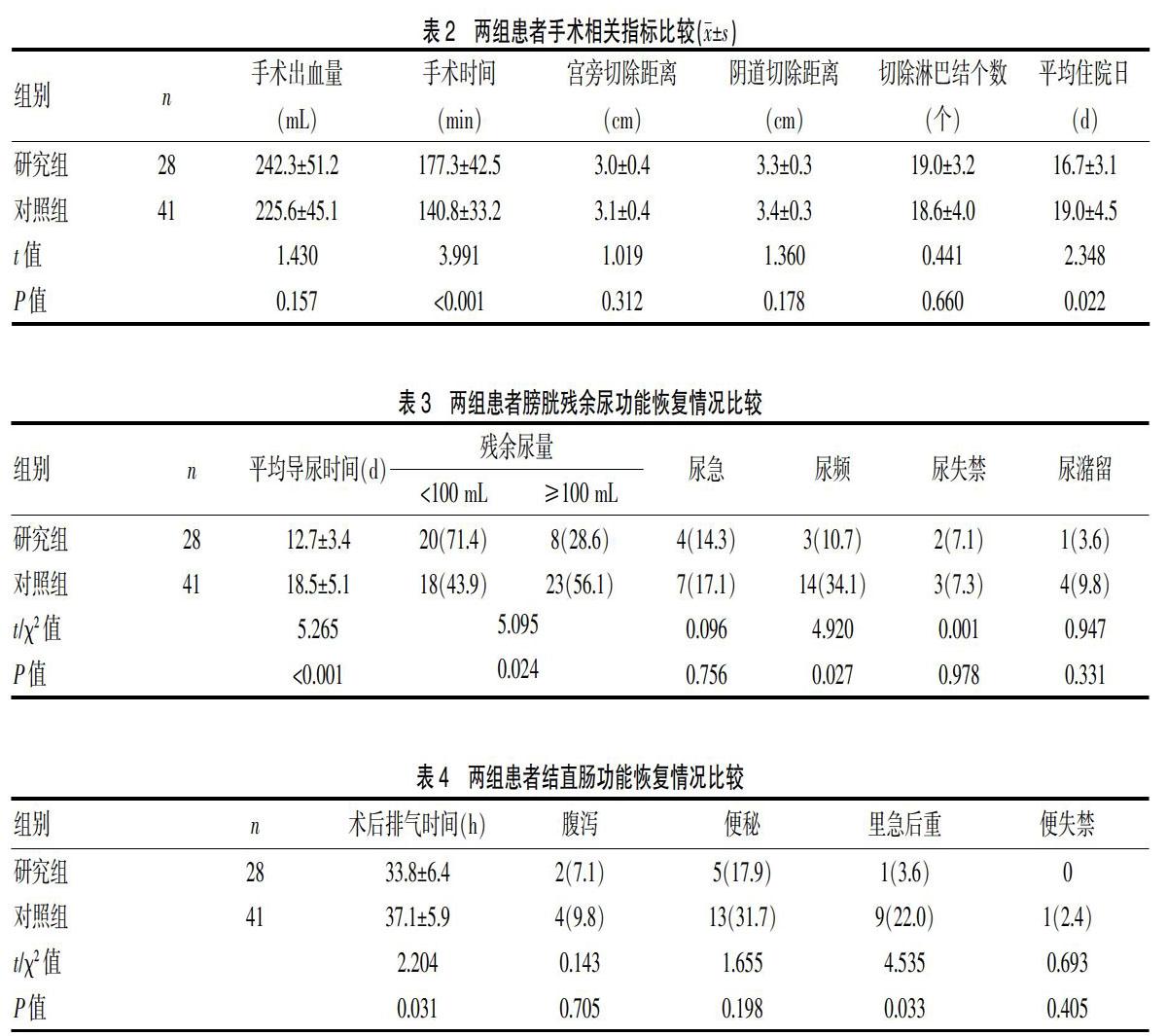
1.3.1 手术治疗相关指标 记录术后台下标本的宫旁切除距离、阴道切除距离与切除淋巴结个数,记录手术出血量、手术时间与平均住院日。
1.3.2 术后膀胱功能恢复情况 手术14 d后拔除尿管,测残余尿量,如<100 mL则拔除,反之,继续留置导尿管至复测合格为止,术后至少随访6个月,记录尿急、尿频、尿失禁和尿潴留情况。
1.3.3 术后结直肠功能恢复情况 记录术后排气时间(以小时为单位),记录腹泻、便秘、里急后重和便失禁情况。
1.4 统计学方法
本研究以SPSS22.0作为统计分析软件,计量资料采用(x±s)表示,采用独立样本t检验,计数资料以百分数(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者手术相关指标比较
研究组平均住院日较对照组更短(P<0.05),手术时间较对照组更长,差异有统计学意义(P<0.05);两组宫旁切除距离、阴道切除距离、切除淋巴结个数和手术出血量比较差异无统计学意义(P>0.05),见表2。
2.2 两组患者膀胱功能恢复情况比较
研究组的残余尿合格率较对照组更高(P<0.05),尿频发生率较对照组更低,差异有统计学意义(P<0.05);两组尿急、尿失禁以及尿潴留情况比较差异无统计学意义(P>0.05),见表3。
2.3两组患者结直肠功能恢复情况比较
研究组术后排气时间较对照组更少(P<0.05),里急后重的发生率也更少,差异有统计学意义(P<0.05);两组腹泻、便秘和便失禁发生率比较差异无统计学意义(P>0.05),见表4。
3讨论
多年来众多妇产科学者将如何保留盆神经丛、减少宫颈癌根治术后盆腔脏器功能损伤作为相关手术研究的重点:国外学者[7]在1944年首次提出保留神经的宫颈癌根治术的概念,该术式由Maas CP团队在1961年进一步总结改进;1992年Nezhat等[8]在腹腔镜下完成了宫颈癌根治术,并指出腹腔镜下实施保留盆神经丛的宫颈癌根治术相较开腹具有优势;而在2018年8月NCCN公布的最新宫颈癌临床实践指南中,推荐将保留神经的广泛性子宫切除作为C型子宫切除的手术范围[9]。盆腔自主神经及神经丛包括上腹下丛(骶前神经)和下腹下丛(盆丛)及盆内脏神经。上腹下丛向下分为左、右腹下神经(丛),在直肠壶腹两侧,和盆内脏神经共同组成下腹下丛;盆丛主要包含子宫阴道丛、膀胱丛和直肠下丛,该神经丛的损伤会导致膀胱以及结直肠功能的障碍。相关研究报道传统的宮颈癌根治手术(广泛子宫切除)术后约12%~85%患者的排尿、排便功能出现不同程度的障碍[10]。
熟知盆腔解剖、掌握盆神经丛的分布情况,并辅以丰富的宫颈癌手术经验是开展保留盆神经丛宫颈癌根治手术的前提[11]。近年来,腹腔镜手术技术日趋成熟,各类高科技手术器械的出现使得分离、切割、止血、结扎等手术步骤不断简化,手术效率不断提高[12],倍镜术野放大的特点使得腹腔镜术中实施精细解剖的难度相对开腹手术大大降低。本研究患者均在腹腔镜下施术,结果显示:保留盆神经丛的宫颈癌根治术较传统术式手术切除范围和出血量相似,虽然手术时间更长(P<0.05),但平均住院日更短(P<0.05)。此外,保留神经术式患者的残余尿合格率更高、尿频发生率更低,且术后首次排气时间更短、里急后重发生率更低(P均<0.05)。以上情况说明保留神经术式能够减少广泛子宫切除术对膀胱和结直肠功能的影响,本研究结果与Xue等[13]meta分析研究结果符合。膀胱丛的交感神经支配膀胱壁及内括约肌,有阻止排尿、收缩膀胱血管的作用;膀胱丛的副交感神经引起逼尿肌收缩和内括约肌松弛,有引起排尿的作用;而阴部神经有收缩外括约肌的作用。此外,直肠下丛中的交感神经使其舒张(肛门内括约肌收缩),副交感神经使其收缩(肛门内括约肌舒张),直肠的刺激和疼痛冲动则经盆内脏神经传入脊髓。因此术中对盆神经丛的保留能够有效保护膀胱及结直肠的功能,促进术后恢复。
现将本研究开展保留盆神经丛腹腔镜下宫颈癌根治术的主要经验总结如下:(1)书本图谱中盆腔解剖和神经分布是重要的理论基础,但在临床实践时不能拘泥其中,要对盆腔解剖的“变异性”特点做充分的准备,如术中应依靠输尿管、宫旁韧带和大血管等重要解剖指示结构进行盆腔神经丛的定位,梁志清[14]认为保留神经的宫颈癌手术施术过程中盆神经丛的解剖定位是保留膀胱直肠功能的关键步骤。(2)近年来,腹腔镜手术技术已日趋成熟,术者既要能够运用单双极、超声刀等能量器械进行切割组织、闭合血管的操作,又应熟练掌握利用剪刀、吸引器等冷器械在疏松的脂肪组织中进行顿锐性分离,以避免能量器械使用过程中误伤或热损伤对神经丛造成损害。最后,对保留神经术式应有理性的认识,在自身手术技术(包括软、硬件)水平和患者中合理掌握适应证。如Zhang等[15]认为宫颈间质浸润深度≥2/3、淋巴结转移、新辅助化疗以及阴道穹窿广泛累及或术中发现明确的宫旁累及均非保留神经术式的适应证。目前关于手术保留神经的范围和术后相关预后的评价均无客观的可供广泛实施的统一标准,因此应在前人的研究成果基础上深入实践,不断的探索、总结,在治疗疾病、切除病变组织(完成手术范围)基础上尽可能多的保留神经等功能性解剖结构、促进宫颈癌患者术后恢复[16-19]。
[参考文献]
[1] Torre LA,Bray F,Siegel RL,et al. Global cancer statistics,2012[J]. CA Cancer J Clin,2015,65(2):87-108.
[2] Chen W,Zheng R,Baade PD,et al. Cancer statistics in China,2015[J]. CA Cancer J Clin,2016,66(2):115-132.
[3] Laterza RM,Sievert KD,de Ridder D,et al. Bladder function after radical hysterectomy for cervical cancer[J]. Neurourol Urodyn,2015,34(4):309-315.
[4] 耿宇宁,吴玉梅. 保留神经的宫颈癌根治术的研究进展[J]. 中国医药导报,2018,15(24):34-37.
[5] 贺传勇,吴小莉,解为全,等. 腹腔镜保留盆腔神经的广泛子宫切除术联合盆腔淋巴结清扫术治疗宫颈癌的疗效及对患者膀胱直肠功能的影响[J]. 河北医学,2018, 24(6): 951-955.
[6] 杜宁宁,卫兵,谭文舉. 早期宫颈癌根治术中保留盆腔自主神经的近期效果研究[J]. 中国妇产科临床杂志,2018, 19(3):265-266.
[7] Maas CP,Trimbos JB,DeRuiter MC,et al. Nerve sparing radical hysterectomy:latest developments and historical perspective[J]. Crit Rev Oncol Hematol,2003,48(3):271-279.
[8] Nezhat CR,Burrell MO,Nezhat FR,et al. Laparoscopic radical hysterectomy with paraaortic and pelvic node dissection[J]. Am J Obstet Gynecol,1992,166(3):864-865.
[9] 周晖,白守民,林仲秋.《2019 NCCN宫颈癌临床实践指南(第1版)》解读[J]. 中国实用妇科与产科杂志,2018, 34(9):1002-1009.
[10] Liu Q,Li P,Sun Y,et al. Effect of Laparoscopic Nerve-Sparing Radical Hysterectomy on Bladder Function Recovery[J]. J Invest Surg,2018,31(10):1-6.
[11] 刘力,程忠平. 子宫骶、主韧带精细解剖与妇科微创手术[J]. 现代妇产科进展,2016,25(9):709-711,714.
[12] 李莉,杨晓清. 腹腔镜下宫颈癌保留神经平面广泛子宫切除术的临床效果[J]. 中国计划生育学杂志,2016, 24(8):548-551.
[13] Xue Z,Zhu X,Teng Y. Comparison of Nerve-Sparing Radical Hysterectomy and Radical Hysterectomy:a Systematic Review and Meta-Analysis[J]. Cell Physiol Biochem,2016,38(5):1841-1850.
[14] 梁志清. 子宫颈癌腹腔镜保留神经广泛子宫切除术的模式程序选择及技巧[J]. 中华临床医师杂志(电子版),2013,7(4):1364-1366.
[15] Zhang G,Yang Y,Zhu Y,et al. Evidence of perineural invasion on early-stage cervical cancer and prognostic significance[J]. Zhonghua Fu Chan Ke Za Zhi,2015,50(9):673-678.
[16] 帅淼,王春兰,朱滔,等.腹腔镜下两种宫颈癌根治术式对患者术后生活质量的影响比较[J].中国现代医生,2017,55(34):62-65.
[17] 宫晨,王建华,于倩倩,等.盆底肌综合训练在宫颈癌根治术后压力性尿失禁康复中的应用效果[J].中国医药导报,2018,15(20):83-86.
[18] 曾维红,杨海坤,黄利珊.腹腔镜宫颈癌根治术治疗早期宫颈癌的效果[J].中国当代医药,2018,(17):84-86.
[19] 姜艳芳,李宁.宫颈癌根治性放疗前新辅助化疗的意义[J].医学综述,2018,24(10):1918-1922.
(收稿日期:2018-12-12)

