尿路成像联合静脉肾盂造影在经皮肾镜取石术中的应用价值分析
刘开明 李炯明 陈寿元 邹雪涛 潘自树 陈俊 王瑞 许郑桥 周云红 王富良
(云南省陆良县人民医院泌尿外科 云南 曲靖 655600)
经皮肾镜取石术是治疗肾结石的重要手段,目前全国二级以上医疗机构广泛开展,技术水平参差不齐,出血、感染、死亡等严重并发症不断发生,术后无石率未达到满意效果,为降低并发症提高清石率,要求精准建立PCNL手术通道。目前PCNL定位穿刺建立通道有C臂X线定位、超声定位、CT定位等方法。我院于2017年1—11月收治肾结石67例,采用CTU联合IVU在C臂X线监视下建立通道行PCNL,现报告如下。
1.资料与方法
1.1 一般资料
本组67例,男54例,女13例,年龄24~69岁,平均49.12岁。单发结石34例,多发结石33例。完全性鹿角形结石3例,部分性鹿角形结石13例。结石大小0.8~7cm,平均2.4cm。单侧64例,双侧3例。合并高血压14例、糖尿病3例、甲状腺亢进1例、甲状腺减退1例,慢性支气管炎1例,肝功能不全1例。
1.2 治疗方法
1.2.1 术前检查 所有患者行KUB、IVU检查,并采用西门子64排128层螺旋CT行泌尿系统平扫增强及CT三维重建。
主要方法:
(1)肾结石三维重建。

(2)肾集合系统三维重建。

(3)结合不同层面三维重建影像确定最佳目标肾盏。

(4)CT肾集合系统最大容积成像(MIP)。
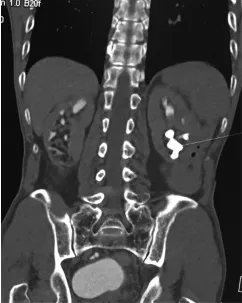
(5)将CTU重建影像确定的目标肾盏转换在MIP上;

(6)将MIP显示的目标肾盏标记于IVU相对应的肾盏。

在术前CTU结合IVU选择穿刺的肾后盏、穿刺方向及深度,设计出最佳穿刺通道,X-ray监视下准确经肾乳头穿刺肾盏穹隆部,通道扩张不超过结石外缘,置入斑马导丝进入输尿管或盘曲在肾盂内,避免邻近脏器损伤,避免通道丢失、误入胸腔、肠道、大血管、肝脾脏器等,了解结石的分布及结石主体与肾盏内结石的关系,术中能更快找到各肾盏的结石,充分提高结石清除率。
手术方法:手术采用气管插管全麻,取截石位,输尿管镜下向患侧输尿管留置F5输尿管导管,留置F18三腔导尿管并固定输尿管导管。患者改为俯卧位,肾区腹部垫高,在C臂X-ray引导下穿刺目标肾盏,在第11肋间12肋下、腋后线和肩胛线之间区域穿刺,从输尿管导管注入1∶6复方泛影葡胺造影剂及5ml气体显示各肾盏,根据术前CTU及IVU选择的通道穿刺,穿刺有尿液流出。置入斑马导丝进入输尿管或盘曲在肾盂内,穿刺点切一小口,沿斑马导丝用筋膜扩张器逐级扩张不超过结石外缘,置入经皮肾剥皮鞘(peel-away鞘)建立PCNL通道,简单结石18号通道、复杂结石24号通道,术中根据取石情况决定是否增加通道。置入walf F8.0/9.8输尿管镜,用60w科医人钬激光击碎结石,仔细观察各肾盏、肾盂、输尿管无结石残留后,直视下沿斑马导丝置入双J管,并放置肾造瘘管。手术时间控制在2小时内,残余结石二期手术,术后复查泌尿系平片(KUB)了解取石情况。
2.结果
CTU、IVU联合应用显示肾集合系统各肾盏可精准建立PCNL通道,本组67例患者全部穿刺成功,建立通道满意,1通道64例,2通道2例,3通道1例。中组后盏入路62例、下盏入路9例。18号通道54例,24号通道17例。全部病例有不同程度的肉眼血尿,术前平均血红蛋白155.79g/L,术后平均血红蛋白136.4g/L。2例患者术后出血多,经输血、止血、夹闭肾造瘘管等保守治疗后出血停止。1例尿外渗行利尿、穿刺引流后恢复,10例残余结石,清石率85%。Ⅰ期手术60例,Ⅱ期手术6例,Ⅲ期手术1例,所有患者未出现腹腔脏器损伤、气胸大血管等严重损伤。
3.讨论
PCNL是肾结石外科处理的主要手段,目前是2cm以上肾结石治疗的金标准,特别是铸形结石,也广泛适用于大部分肾盂及输尿管上段结石[1]。但有出血、上尿路穿孔、损伤邻近脏器、通道迷失、感染、结石残留、肾周积尿等并发症,尤其是术中或术后继发性出血是制约PCNL安全性的常见问题[2]。国内外报道PCNL的并发症发生率6%~41%[3]。因此术前精准设计合理手术通道、全程监视穿刺、扩张过程尤其重要,是减少PCNL并发症和提高结石清除率的关键因素。
PCNL的定位穿刺和选择建立操作通道经历了从盲穿到X-ray透视及B超定位、CT定位,对于基层医院初学者来说较困难,轻者造成穿刺失败无法进行手术,重者发生严重并发症危及患者生命。超声定位没有损伤使用方便,容易识别周围脏器,但对于无肾积水或复杂肾结石很难辩识清晰,术者的超声技术要求较高、学习曲线较长,不易掌握,对导丝放置和通道扩张过程不能监视造成导丝外逸和通道过浅或过深以及假道形成等无法完成手术。X-ray引导穿刺一直是经皮肾镜取石通道建立的金标准[4],可清晰辨认穿刺针道、可直观获得集合系统的影像和肾脏解剖结构,X-ray图像定位清晰,结合造影剂可清楚显示肾集合系统和结石位置,图像与术前IVU接近,准确、直观、容易掌握,是目前国内外首选。X-ray定位需接受X-ray的辐射,难以区分前后肾盏、不能了解通道周围解剖,对肾集合系统和结石位置缺乏空间立体信息,前后组肾盏成像重叠干扰,不能反映肾实质厚度及穿刺路径。在IVU片上,65%前排中组肾盏靠外,侧面呈杯口形,后排中组肾盏靠内,断面呈环形,而上下极的肾小盏因融合呈不规则外形;5%靠内为前盏靠外为后盏;30%前后盏重叠在一起,不能辨别前后盏。本组CTU结合IVU更容易被术者掌握,解决了X-ray难以区分前后肾盏、不能了解通道周围解剖、空间立体信息的问题,互相弥补。近年来CTU已广泛用于泌尿系统疾病的检查和诊断,可清楚显示肾集合系统肾盂肾盏关系、清楚辨认前后盏、结石的分布及结石主体与肾盏内结石的关系术中能更快找到各肾盏的结石,充分提高结石清除率。CTU结合IVU简单实用易学,我们通过肾结石CT三维重建、肾集合系统CT三维重建、结合不同层面三维重建的影像确定最佳目标肾盏、CT肾集合系统最大容积成像(MIP)、将MIP显示的目标肾盏标记于IVU对应的肾盏的方法。C-臂X-ray监视下准确经肾乳头穿刺肾后盏穹隆部,通道扩张不超过结石外缘,置入斑马导丝进入输尿管或盘曲在肾盂内。术前67例患者结合CTU及IVU选择穿刺的肾盏、穿刺方向及深度,设计出最佳穿刺通道和备用通道,本组患者1通道64例,2通道2例,3通道1例。中组后盏入路62例、下盏入路9例。18号通道54例,24号通道17例。本组67例有10例残余结石,清石率85%。
损伤包括泌尿系统及邻近脏器损伤,严重的损伤容易出现在穿刺及通道建立过程中。CT可以清晰显示肾脏周围邻近脏器(胸膜、膈肌、肠道、大血管、肝脏、脾脏)、各级肾动脉、肾静脉及肾盂肾盏。PCNL术胸膜损伤发生率为2.3%~3.1%,发现胸膜损伤应停止手术,必要时行胸腔穿刺及胸腔闭式引流。结肠损伤发生率0.2%~0.8%,多发生在马蹄肾、消瘦及腹部手术患者[5]。一旦出现结肠被穿过损伤,一般先行保守治疗。保证肾尿液引流,逆行插输尿管导管;在X光透视监视下将肾造瘘管向后退出一点,置入结肠内,避免肾与结肠间的瘘道形成。促使肾实质的造瘘通道闭合,结肠损伤瘘道愈合;几天后再用超声波检查有无外渗,如无外渗将肾造瘘管从结肠内拔出一段,让结肠穿孔闭合;2~3天后完全将肾造瘘管拔出;如果结肠穿孔后出现腹胀和腹膜感染的征象,则需要开放手术处理。本组术前行CTU检查确定最佳穿刺通道避开周围邻近脏器、术中扩张通道全程监视沿导丝同轴扩张。未发生一例肾脏周围邻近脏器损伤、通道丢失手术失败。
PCNL出血是所有并发症中最常见、最严重的,包括术中出血、术后出血和延迟出血,据报道输血率大约小于1%~10%,约少于0.5%患者发生动静楼瘘或假性动脉瘤需要血管造影栓塞治疗[6],穿刺肾后盏穹隆部可以帮助穿刺扩张时最大限度地避开肾内血管,有效减少弓形动脉、叶间动脉及肾后段动脉的损伤,尽可能降低手术大出血风险,出血量及出血概率明显减少。如果术中出血多影响手术应留置肾造瘘管结束手术择期行二期手术,夹闭肾造瘘管后静脉出血大多可以停止,临床上持续的、大量的出血由于动脉损伤引起应果断行超选择性肾动脉栓塞。本组Ⅰ期手术60例,Ⅱ期手术6例,Ⅲ期手术1例。全部病例有不同程度的肉眼血尿,术前平均血红蛋白155.79g/L、术后平均血红蛋白136.4g/L。2例患者术后出血多,经输血、止血、夹闭肾造瘘管等保守治疗后出血停止,大大降低了出血量。
综上所述,CTU联合IVU可清楚显示肾集合系统肾盂肾盏关系、清楚辨认前后盏、结石的分布及结石主体与肾盏内结石的关系,有利于区别各组肾盏精准建立PCNL通道,降低出血、邻近脏器损伤率,提高结石清除率,尤其是对于复杂性肾结石,CTU联合IVU可以成为PCNL的影像学检查方法,有安全性、实用性,相比以往采用单纯C臂X-ray或B超定位穿刺PCNL的安全性、准确性有所提高。但本研究病例数量少,有待我们继续研究来明确研究结果。

