构建康复护理专科质量敏感指标降低住院吞咽障碍患者Ⅱ Ⅲ Ⅳ级误吸发生率
张秀华,何亭亭,邵 群,吴飞飞,王金凤,倪萍萍,葛 萍*
(青岛大学附属医院西海岸院区 康复医学科,山东 青岛 266500)
1 资料与方法
1.1 一般资料
取本科室2018年5月至8月所有住院吞咽障碍患者作为对照组,调查误吸发生率的现状值为Ⅱ级误吸发生率为5.4‰;Ⅲ级及以上误吸发生率为2.9‰;选取2018年9月至12月所有住院吞咽障碍患者作为干预组,采用敏感指标监测方式预防误吸。两组患者在年龄、性别、意识水平比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
责任护士对新入院的患者使用洼田饮水试验评估患者吞咽障碍级别,如结果为“可疑”及“异常”者,再进行“误吸风险评估”和“误吸分级评估表”评估,对评估结果为“重度风险”和“2级”以上者进行健康宣教及落实相应的护理措施。
“误吸风险评估”评估要求:首次评估:新入院(转入)8 h内完成评估。再次评估:(1)病情变化(医嘱变更为流质饮食、医嘱停止留置胃管);(2)重度风险患者(评分≥19分):每日白班评估1次;中、低度风险(评分10-18分),每周评估1次。
1.2.1 吞咽障碍级别的评估 采用洼田饮水试验,指导患者两三口饮一茶匙水,若无任何问题,用药杯盛30ml水要求患者喝下,详细记录喝水时间、情况及细节。情况:5s内1次性喝完,无呛咳为1级;分2次以上且在5s以上喝完,未发生呛咳为2级;可1次喝完,且伴有不同程度的呛咳为3级;分2次以上喝完,且伴有不同程度的呛咳为4级;患者被呛住,不能够1次性喝完为5级。5级患者属吞咽功能困难者,需留置胃管。
1.2.2 评估误吸风险评估 采用患者误吸风险评估表,10-12分、13-18分、19-23分分别为低、中、高度风险。
1.2.3 误吸轻重分级:偶尔有误吸,未见明显并发症为I级。对液体有明显的误吸现象,但可及时控制自身分泌物,且临床上未见肺部炎症及慢性缺氧症状为II级。经口进食流质或固体食物时出现误吸,且间歇性出现肺炎或缺氧等临床症状为III级。对液体、固体食物或口腔、咽腔分泌物有误吸现象,严重危及生命安全,同时伴有不同程度的慢性肺炎或低氧血症视为IV级。
1.3 监测指标
①误吸伤害严重度Ⅱ级、Ⅲ级、Ⅳ级比率:统计每月住院患者误吸发生伤害严重度Ⅱ级、Ⅲ级、Ⅳ级的例次数与同期住院患者有记录的误吸伤害例次数。②住院吞咽障碍患者:包括所有住院有吞咽障碍的患者。
误吸伤害某等级比率

“吞咽障碍”纳入标准:(1)洼田饮水试验评估结果为“可疑”者;(2)食管X线荧光透视检查结果显示环咽肌失迟缓;梨状隐窝、会厌骨残留;舌骨不能上抬;气道有误吸;排除洼田饮水试验评估结果为“正常”者。
1.4 质量改进建议
对于误吸风险为低风险的患者加强健康宣教,具体内容包括:
(1)食物性状调整:①摄入液体调整:针对咽期启动延迟饮水呛咳者,加增稠剂将液体调稠,减少误吸和呛咳机会。②适当调整食物质地:质地柔软,密度均匀;粘度适当,不易出现松散;可通过患者口腔、咽部及食道时容易发生变形,不易将食物残留在口腔黏膜。③一口量的调整:选择利于患者食团形成、食团向咽腔推送以及顺利进入食管的一口量,一般进食一口量以5-20ml为宜。
(2)进食体位:患者取躯干屈曲30°仰卧位,头部前屈,用枕垫起偏瘫侧肩部,辅助者在病人健侧。其他意识清醒,能坐起的患者,鼓励进食时取坐位。
误吸风险中、重度风险患者,此类患者多需留置胃管,若患者为意识障碍的患者,尤其GCS评分<9分及老年患者,鼻饲前进行翻身、吸净呼吸道分泌物;喂养前检查并确定胃管在胃内,床头抬高≥30°,并在鼻饲结束后半小时内仍保持30°体位;采取适宜管径大小的胃管进行鼻饲:成人可选择14号胃管;采取低流速、匀速喂养方式进行鼻饲;每4 h测定胃内残留量,胃残留量>200ml暂停鼻饲;检查有无腹胀、反流等误吸风险因素,听诊肠鸣音;机械通气患者4 h测定气囊压力,维持在25-30㎝H20。
2 结 果
分别统计4个月的住院吞咽障碍患者的误吸发生率,两组Ⅱ、Ⅲ级误吸差异显著(P<0.05)。
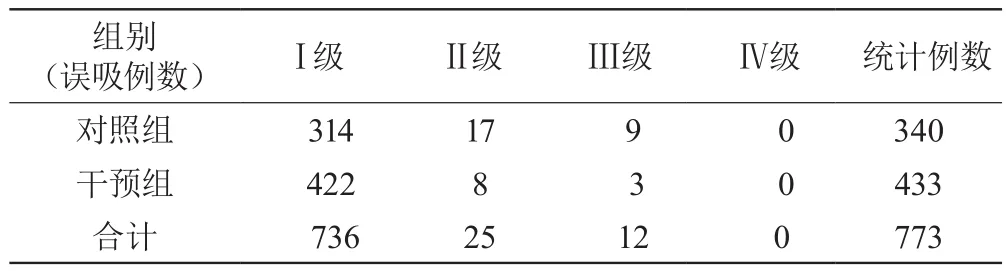
表1 两组计数资料比较
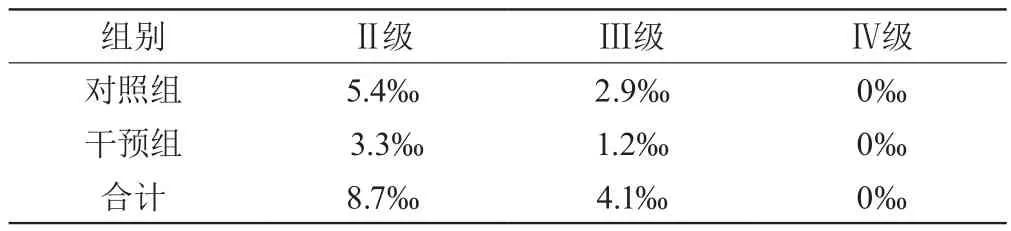
表2 两组各等级误吸发生率(‰)比较
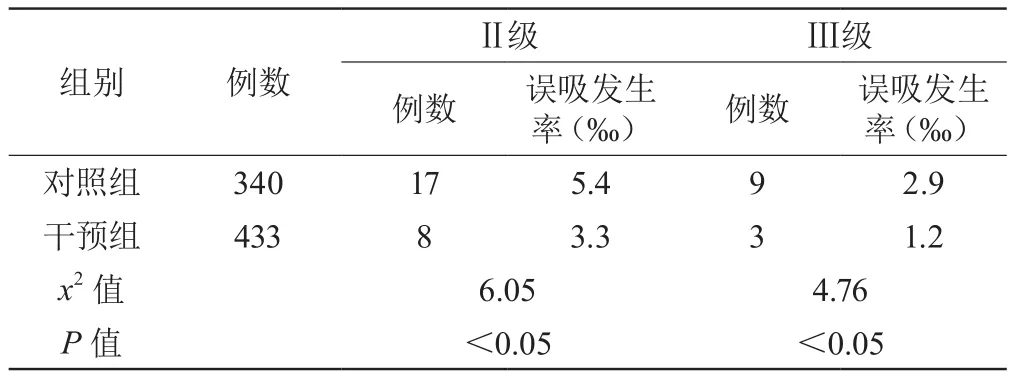
表3 两组情况比较
3 讨 论
患者发生误吸可能造成的伤害严重程度不一,轻者发生呛咳,重者可引起吸入性肺炎,甚至严重窒息而死亡[4]。敏感指标监测是护理质量管理的重要手段之一,通过住院吞咽障碍患者误吸发生率敏感指标的监测,了解康复科误吸各级发生率及伤害率。分析误吸的原因,根据原因实施有效的预防措施,可以降低患者误吸的风险及误吸的发生率,保障患者安全。对患者误吸风险的评估,可以帮助护理工作者建立患者分类管理的职业思维。预防患者发生误吸,充分体现了护理工作对患者的责任和关怀。

