开腹手术与腹腔镜下宫颈癌根治术的效果比较
马 丹
(陕西省汉中市中心医院 妇科, 陕西 汉中, 723000)
中国是宫颈癌高发国家,每年新发病例高达13万,世界上约有1/4的宫颈癌新发病例在中国。宫颈癌是妇科最常见的肿瘤之一,研究[1]表明其发病率呈逐年上升趋势,且发病人群有年轻化的倾向,对患者的生活质量有较大影响。腹腔镜手术属于微创手术,与传统开腹手术相比,具有创伤小、出血量少、恢复快等特点。本研究比较腹腔镜下宫颈癌根治术(LRH)与开腹手术患者的临床特征,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2015年1月—2016年12月本院行LRH的患者92例为LRH组,同期进行开腹手术的患者136例为开腹组。所有患者国际妇产科联盟(FIGO)分期Ⅱ期以下,均行广泛性子宫切除术(LNSRH)联合盆腔淋巴结清扫术(LPLND)。LRH组年龄35~69岁,平均(46.78±3.26)岁, FIGO分期浸润前癌19例, Ⅰ期51例, Ⅱ期22例。开腹组年龄36~71岁,平均(47.32±3.67)岁, FIGO分期浸润前癌30例, Ⅰ期74例, Ⅱ期32例。2组患者年龄、病理分期等一般资料比较无显著差异(P>0.05), 具有可比性。纳入标准: 临床资料完整; 接受为期2年的随访; 原发灶为宫颈; 经病理学诊断确诊为宫颈癌。排除标准: 严重脏器功能不全者; 严重精神障碍者; FIGO分期>ⅡA期者; 临床资料不全者; 凝血功能异常者。本研究经本院医学伦理委员会审批通过。
1.2 治疗方法
2组患者术前应进行明确的病理诊断以及分期,明确病变范围,术前1~3 d均进行常规的阴道冲洗和肠道准备,手术开始前12 h禁食, 4 h禁水,并进行常规灌肠术,麻醉方法均为气管插管静脉复合麻醉。开腹组手术取平卧位,麻醉后在腹部下方左侧做约20 cm的纵行切口,进入腹腔探查后进行LNSRH联合LPLND。LRH组取改良膀胱截石位,患者麻醉后在脐部3 cm处做约1 cm的横行切口,随后在切口处插入套管针,向腹部注入CO2以建立气腹,压力保持在13 mmHg左右,并置入腹腔镜; 在患者脐部左、右各8 cm处分别置入1个套管针; 最后在左、右麦氏点处各置入套管针1个,并把举宫器放入宫腔内,随后对盆腔和腹腔进行探查; 找出子宫两侧相对应的广泛切除区和淋巴结清扫区,将左右两侧骨盆漏斗韧带切开,并根据患者意愿及身体情况确定是否保留卵巢。LRH后对盆腔进行充分的冲洗,并有效止血,随后撤出手术设备,缝合伤口。
1.3 观察指标
① 比较2组患者围术期临床特征,包括手术时间、术中出血量、淋巴结切除数量、肛门排气时间、留置导尿管时间、住院时间。② 比较2组患者术后并发症发生情况,包括膀胱功能障碍、尿潴留、脏器损伤、淋巴囊肿、胃肠不适、下肢静脉血栓、血管受损和二次缝合。③ 比较2组患者近、远期疗效和治疗后生活质量变化。患者生存时间为从确诊之日起至死亡为终点,记录2组患者的1年生存率。使用癌症生活质量调查表(QLQ-30)对患者治疗1年后的生活质量进行评价,评价从功能和症状两个方面进行。功能包括健康、社交、认知、感情以及日常生活等5个维度。症状包括睡眠、食欲、疼痛、胃肠功能、经济和乏力等。评分0~100分,功能分值越高表明生活质量越好,症状分值越低表明生活质量越好。
1.4 统计学分析
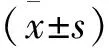
2 结 果
2.1 2组患者围术期临床特征比较
LRH组的手术时间显著长于开腹组(P<0.05), 术中出血量、住院时间和排气时间显著优于开腹组(P<0.05)。2组患者淋巴结切除数量以及导尿管留置时间比较,差异无统计学意义(P>0.05)。见表1。

表1 2组患者围术期临床特征比较
与开腹组比较, *P<0.05。
2.2 2组患者术后并发症发生比较
LRH组的并发症发生率显著低于开腹组(P<0.05), LRH组尿潴留、脏器损伤和淋巴囊肿的发生率显著低于开腹组(P<0.05), 2组膀胱功能障碍、胃肠不适、下肢静脉血栓、血管损伤和二次缝合发生率差异无统计学意义(P>0.05)。见表2。
2.3 2组患者术后近、远期疗效及生活质量比较
2组患者的1年生存率差异无统计学意义(P>0.05)。治疗1年后, LRH组日常生活、睡眠、食欲、疼痛、胃肠功能和乏力方面显著优于开腹组(P<0.05)。见表3。
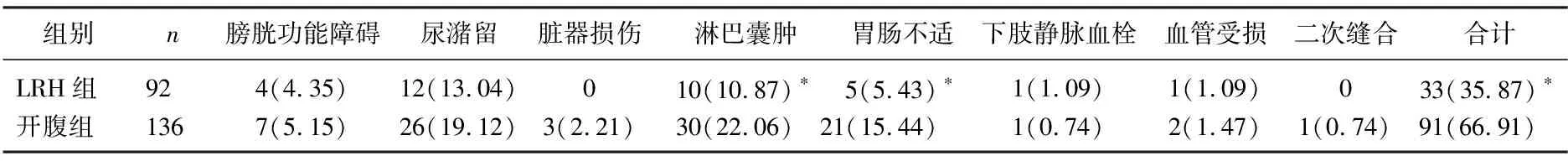
表2 2组患者术后并发症发生情况比较[n(%)]
与开腹组比较, *P<0.05。
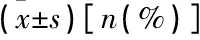
表3 2组患者术后近、远期疗效及生活质量比较
与开腹组比较, *P<0.05。
3 讨 论
目前,宫颈癌是发病频率较高的一种女性恶性疾病,发病年龄有年轻化趋向,调查[2]发现, 30岁以下的年轻女性发生宫颈癌的概率逐年增加。多项研究[3-4]表明,性伴侣多、月经初潮年龄低、流产次数多以及HPV感染等都是导致宫颈癌发生的重要危险因素。目前,随着技术的进步, LRH越来越广泛地应用于胃癌、直肠癌、阑尾炎、胆囊切除术等手术中,其能够较为全面地探查腹腔内情况,并能够较好地完成病变组织切除等相关手术操作,患者的预后较好[5]。本研究中, LRH组患者的手术时间长于开腹组,这与王雪芳等[6]的研究有差异,其研究发现LRH术的手术时间显著短于开腹组,这可能是由于不同医院术者的技术以及患者的情况存在差异所造成的。LRH患者围术期的术中出血量、住院时间和排气时间显著优于开腹组(P<0.05), 表明与开腹手术相比, LRH的创伤小,患者术后恢复快,这与孙琴花等[7]的研究结果相似。
传统的开腹手术视野广,病灶暴露充分,能够较为全面地清除病变组织,但是其相对于LRH来说,创伤较大,患者不宜恢复,发生感染的概率高于LRH[8-9]。LRH手术切口小,仅0.5~1.0 cm, 因此患者的疼痛少,并能够减少住院时间以及提前下床活动,以降低胃肠不适、肠粘连、下肢静脉血栓等并发症的发生率[10]。开腹组患者卧床时间久,出血量大,术后疼痛感明显,使用镇痛药物频率高于LRH患者,因此增加了住院费用,可能会对患者的心理产生一定的影响[11]。本研究发现,行LRH患者的并发症发生率显著低于开腹组(P<0.05), 尤其在尿潴留、脏器损伤和淋巴囊肿方面。
宫颈癌患者接受放化疗以及LNSRH联合LPLND术后,相关器官的缺失,以及后期需要进行的放化疗,均会对患者机体抵抗力、生理和心理方面产生一定的负面作用,从而对患者的日常生活、社交、饮食等方面产生不良影响[12-13]。相关研究[14-17]表明, LNSRH联合LPLND对年轻患者的影响更大。年轻患者由于阴道部分缺失以及子宫附件等部位的切除,对其性生活质量和生育功能产生较大影响,可能会因此产生自我怀疑,造成较大的心理负担[18-20]。对治疗1年后的患者进行随访发现, LRH术相对于开腹手术,瘢痕小,对患者日常生活、睡眠、食欲、疼痛、胃肠功能和乏力的影响均显著低于开腹组(P<0.05), 且对患者的1、3年生存率无显著影响(P>0.05)。
综上所述,与开腹术相比, LRH能够减少患者术中出血量,缩短住院时间,降低并发症发生率,缓解患者的生理及心理负担。

