儿童重症肺炎支原体肺炎的高危因素分析
荆小袁 陆 敏
急性下呼吸道感染是儿科的常见疾病,其中肺炎支原体肺炎(MPP)是最常见的儿童非典型肺炎,在住院的社区获得性肺炎患儿中占1/3左右[1-2]。大多数 MPP患儿的临床表现较轻,大环内酯类抗生素的治疗效果较好,但近年来重症MPP(SMPP)患儿的数量不断增加,临床表现为大量胸腔积液、急性呼吸窘迫综合征、肺部纤维化、阻塞性细支气管炎,以及肝、脑、肾、心血管等其他系统的严重表现,甚至危及患儿的生命[3-6]。本研究通过对MMP患儿临床资料的分析,探讨SMPP的高危因素,为SMPP的早期诊断和激素的早期应用提供依据。
1 对象与方法
1.1 研究对象 收集2014年10月—2015年10月于上海市儿童医院呼吸科住院的急性期MPP患儿321例。诊断标准[6-7]:单次肺炎支原体(MP)抗体滴度≥1∶160或2次血清MP抗体滴度的改变>4倍。剔除标准:①有呼吸、消化、血液、中枢神经和心血管系统等基础疾病;②有结核、哮喘、自身免疫性疾病、肿瘤或免疫缺陷;③有过敏史、近期使用过激素或免疫抑制剂;④临床资料不完善。
1.2 SMPP的诊断标准[6,8-9]符合①和②~④中的至少1项:①MP咽拭子PCR检测阳性,急性期血清抗体滴度≥1∶160,或双份血清抗体滴度升高4倍或下降为原来的1/4;②符合小儿全身炎性反应综合征或脓毒性休克的诊断标准;③需要创伤性机械通气支持;④影像学检查提示双侧多肺叶受累或合并中等至大量的胸腔积液和入院48 h内病变迅速扩大。
1.3 其他相关判断标准的设定 ①高MP抗体滴度:MP抗体滴度≥1∶1 280。②高DNA拷贝:MP-DNA拷贝数≥106。③多种病原抗体阳性:在排除明确感染(病原体DNA/RNA检测或细菌培养为阴性,且临床无明确合并感染的依据,无需抗病毒等特异性治疗)的前提下,有2种及以上的病原(主要包括巨细胞病毒、风疹病毒、单纯疱疹病毒、乙型流行性感冒病毒、Epstein-Barr病毒和B19病毒)抗体阳性定义为多种病原抗体阳性,反之为阴性。④混合感染:将血液、痰液或咽拭子病原DNA/RNA检测阳性或病原培养阳性的病例定义为存在明确的混合感染(不包括确诊为多种病原抗体阳性的患儿)。⑤明显的肺外表现和并发症:将累及多个肺外系统或有严重的并发症(如心包炎、脑炎、肾炎、自身免疫性溶血和血栓形成等)定义为阳性,反之为阴性。
1.4 分组 收集所有研究对象的临床资料,按照上述标准分为重症组(84例,26.17%)和非重症组(237例,73.83%)。
1.5 统计学处理 应用SPSS 22.0统计学软件。呈正态分布的计量资料以±s表示,组间比较采用独立样本t检验;计数资料以频数(n)和百分率(%)表示,组间比较采用χ2检验。对单因素分析提示有统计学意义的指标进一步作多因素logistic回归分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患儿一般临床资料与炎性反应指标的比较 重症组患儿的年龄显著大于非重症组,发热时间显著长于非重症组,CRP、红细胞沉降率(ESR)、乳酸脱氢酶(LDH)、IL-6、IL-8、IL-10和TNF-α水平均显著高于非重症组(P值均<0.05)。两组间的性别构成、白细胞计数,以及降钙素原(PCT)、IL-1B和IL-12p70水平的差异均无统计学意义(P值均>0.05)。见表1。
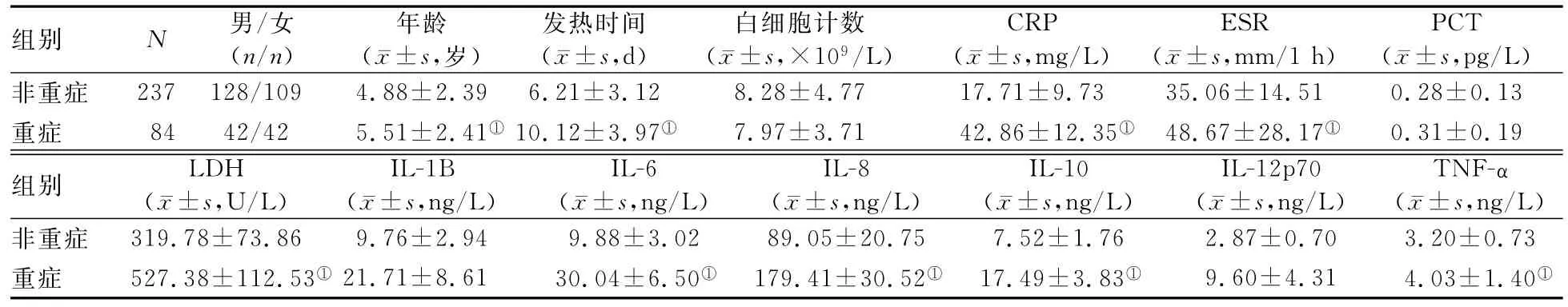
表1 两组患儿的一般临床资料和炎性反应指标的比较
2.2 MP抗体滴度、DNA拷贝数和多种病原抗体阳性与SMPP的关系 高 MP抗体滴度(χ2=32.93,P<0.01)、高 DNA 拷贝数(χ2=11.42,P=0.003)和多种病原抗体阳性(χ2=23.601,P<0.01)均与SMPP的发生相关。见表2。
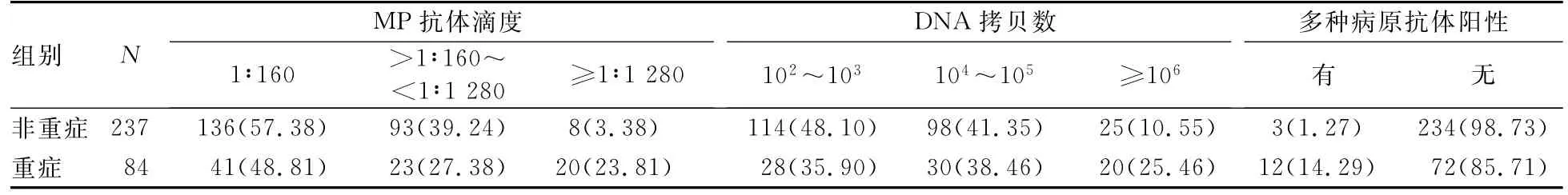
表2 两组患儿MP抗体滴度、DNA拷贝数和多种病原抗体阳性的情况[n(%)]
2.3 两组患儿有无明显的肺外表现和并发症与有无混合感染的情况比较 两组间有无明显的肺外表现和并发症的患者比例的差异具有统计学意义(χ2=65.735,P<0.01),而是否伴有混合感染的患者比例的差异无统计学意义(χ2=0.494,P=0.482),见表3。
2.4 多因素logistic回归分析 将单因素分析有意义的变量,如年龄、发热时间、CRP、ESR、LDH、IL-6、IL-8、IL-10、TNF-α、MP抗体滴度、DNA 拷贝数、多种病原抗体阳性、明显的肺外表现和并发症进行赋值,经多因素logistic回归分析,结果显示,发热时间、CRP、LDH、IL-8、高 MP抗体滴度、多种病原抗体阳性、明显的肺外表现和并发症是儿童SMPP的独立危险因素(P值均<0.05)。见表4。

表3 两组患儿有无明显的肺外表现和并发症与有无混合感染的情况比较[n(%)]

表4 多因素logistic回归分析结果
3 讨 论
近年来,SMPP的发病率逐年升高,临床发现SMPP患儿多伴有高热不退、炎性反应指标明显升高,甚至出现严重的并发症[8-11]。本研究结果显示,重症组患儿较非重症组的发热时间更长,这可能与SMPP患儿体内存在强烈的免疫应答,以及MP感染的持续存在使内、外源性致热原存在时间较长有关。与以往研究[11]结果相比,本研究中两组患儿年龄的差异有统计学意义,但多因素分析并未发现年龄与儿童SMPP有关。
本研究结果显示,重症组患儿的CRP和LDH水平均显著高于非重症组,与以往的研究[8,10-11]结果一致。由此证明,CRP和LDH水平可以作为早期预测SMPP的较为敏感的指标,且其值越高,预测效果越好,是积极使用激素治疗的重要依据。
MP感染宿主后,对呼吸道上皮细胞可产生强烈的黏附作用,进而引起一系列炎性细胞因子释放增加,刺激机体的细胞免疫和体液免疫。免疫功能紊乱和相应组织自身抗体产生所导致的多系统损伤,可能是MPP患儿病情严重或反复的重要原因。外界病原菌入侵后可刺激机体免疫系统产生大量的特异性抗体,研究[12-13]发现,MP抗体阳性水平的高低与病情相关,病情越重,抗体水平越高;考虑这种现象可能与MP感染时机体的免疫功能亢进有关。本研究结果显示,高MP抗体滴度(≥1∶1 280)与SMPP的发生相关,但本研究的SMPP患儿入院前大多病程较长,而行抗体检测的时间相对较晚,这可能对MP抗体滴度的检测结果产生一定的影响。
临床上,在SMPP患儿中除经常发现MP抗体外,在排除明确感染的前提下,血清抗体检查会出现多种病原(主要包括巨细胞病毒、风疹病毒、单纯疱疹病毒、乙型流行性感冒病毒、Epstein-Barr病毒和B19病毒)的IgG、Ig M阳性,而这种现象在普通MPP患儿中相对少见。在MP感染的急性期,这些病原抗体呈阳性,但其血DNA检查为阴性,且临床上无相关病毒感染的特异性表现;此外,当患儿肺炎恢复后,即使未经抗病毒治疗,该类抗体也会转为阴性。本研究将有2种及以上的病原(主要包括巨细胞病毒、风疹病毒、单纯疱疹病毒、乙型流行性感冒病毒、Epstein-Barr病毒和B19病毒)抗体阳性定义为多种病原抗体阳性,结果显示,多种病原抗体阳性与SMPP的发生相关,且多因素logistic回归分析结果显示,多种病原抗体阳性是儿童SMPP的独立危险因素。究其原因,可能与MP感染所引起的强烈免疫应答和免疫紊乱有关。
细胞免疫的紊乱表现为淋巴细胞受到刺激后产生的多种细胞因子分泌过量,从而对机体造成损害。本研究结果显示,重症组患儿的IL-6、IL-8、IL-10和TNF-α水平均显著高于非重症组,与既往研究[14-15]结果相符;而两组间的IL-1B和IL-12p70水平的差异均无统计学意义,这种细胞因子表达不一致证实了细胞因子调控网络的复杂性和可调性,其机制有待进一步的研究探索。
MP表面存在一些与人体细胞某些成分相似的抗原,因此,机体针对MP所产生的特异性抗体可能与人体自身细胞表面的抗原结合、反应、沉积,从而引起组织器官的损伤;同时,MP刺激机体产生的多种SMPP炎性细胞因子亦有可能对自身器官产生损害。这一系列强烈的免疫反应最终导致肺部和肺外器官的损伤[6,9,16-17]。MP 感 染 主要与刺激机体产生强烈的免疫应答有关,而一般细菌或病毒感染则对机体的免疫功能有一定的抑制作用。本研究结果显示,两组间有无明显的肺外表现和并发症的患儿比例的差异具有统计学意义,而是否伴有混合感染的患儿比例的差异无统计学意义,与以上结论一致。
综上所述,本研究发现发热时间、CRP、LDH、IL-8、高MP抗体滴度、多种病原抗体阳性、明显的肺外表现和并发症是儿童SMPP的独立危险因素,对于SMPP的早期识别有重要的临床意义。在临床工作中,对具有这些危险因素的患儿应密切关注,及时应用激素治疗,以阻断SMPP的病程,防止病情的进一步恶化。

