超声引导下细针穿刺抽吸活检在甲状腺微小结节定性诊断中的价值
刘 云,陈松旺
南京医科大学附属南京医院超声科,江苏 南京 210006
甲状腺微小结节(thyroid micronodule,TMN)是指最大径≤1 cm的甲状腺结节,其中恶性结节称为甲状腺微小癌(thyroid microcarcinoma,TMC),主要为甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)。近年来,随着高频超声的广泛应用,PTMC的检出率不断升高[1]。常规超声检查对部分TMC的诊断存在一定困难,因此外科手术前往往需要穿刺活检来进一步明确结节的良恶性。超声引导下细针穿刺抽吸活检(ultrasound-guided fine-needle aspiration biopsy,US-FNAB)是目前美国甲状腺协会(American Thyroid Association,ATA)指南推荐的外科手术前对最大径>1 cm的甲状腺结节最有价值的诊断方法[2]。本研究分析了2014年8月—2017年12月期间于南京医科大学附属南京医院行US-FNAB的患者TMN资料,对照相应的手术后病理学检查和临床随访结果,探讨USFNAB在TMN定性诊断中的价值。
1 资料和方法
1.1 一般资料
收集2014年8月—2017年12月期间于南京医科大学附属南京医院同时行常规超声检查和USFNAB的TMN患者。纳入标准:① 同时行常规超声检查和US-FNAB检查;② 甲状腺结节最大径≤1 cm;③ 均有手术后病理学检查或临床随访结果。共筛选出155例患者,其中男性33例,女性122例,年龄23~80岁,平均年龄(46.5±11.7)岁,共计164个TMN。
US-FNAB的指征:常规超声检出甲状腺结节具有怀疑恶性的超声征象(图1)。怀疑恶性的超声征象依据2011年Kwak等[3]提出的甲状腺影像报告与数据系统(Thyroid Imaging Reporting and Data System,TI-RADS)分类进行评判,包括实性结节、低回声或极低回声、边界不规则、纵横比>1、微小钙化这5项。
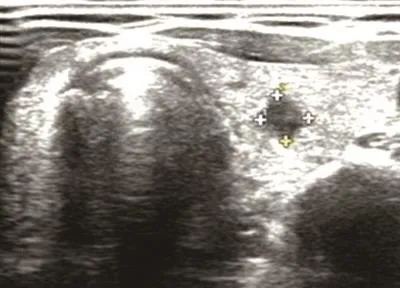
图 1 怀疑恶性的甲状腺结节声像图
1.2 方法
1.2.1 仪器与方法
使用ESAOTE MyLab 90超声诊断系统,浅表探头,频率5~10 MHz。常规扫查甲状腺,测量甲状腺结节的大小,记录结节的怀疑恶性超声征象,筛选出US-FNAB活检的目标结节。
1.2.2 US-FNAB标本采集
US-FNAB均由有10年以上经验的医师完成。消毒铺巾后,1%利多卡因溶液局部浸润麻醉,在常规超声引导下,使用5 mL注射器进行负压抽吸(图2),将抽吸得到的穿刺物推至载玻片上进行涂片,然后将涂片置于75%乙醇溶液中至少固定15 min,并将注射器中剩余的穿刺抽吸物用液基保存液冲洗后保存,随固定好的涂片一起送检。每个结节穿刺4~6针,送检玻片至少8张。
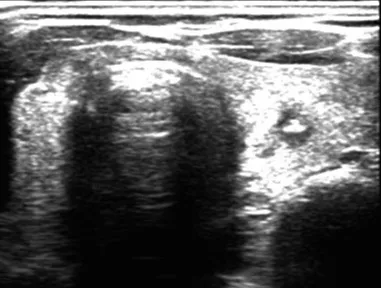
图 2 常规超声声像图表现
1.2.3 US-FNAB细胞学诊断分类
将甲状腺结节US-FNAB结果按2007年版甲状腺细胞病理学检查的Bethesda报告系统分类,共分为6类。Bethesda报告系统要求标本中所含细胞量一般单张涂片需至少见6组滤泡细胞,每组至少包含10个以上的上皮细胞。
根据上述分类,将Ⅴ类和Ⅵ类归为穿刺细胞学恶性组,Ⅱ类归为穿刺细胞学良性组,本研究不将BethesdaⅢ和Ⅳ类归入良性组。
1.2.4 统计学处理
采用SPSS 21.0统计学软件进行数据处理。以术后病理学检查及临床随访结果为金标准,计算US-FNAB的诊断灵敏度、特异度、准确率、阳性预测值、阴性预测值。采用配对资料χ2检验比较US-FNAB诊断结果与手术后病理学检查或临床随访结果,P<0.05为差异有统计学意义。组间一致性检验采用Kappa检验,Kappa≥0.7为两者有良好的一致性。
2 结 果
2.1 组织学检查结果
以术后常规组织学检查结果为诊断金标准,细胞学诊断恶性组(BethesdaⅤ和Ⅵ类)中93个结节进行了手术,2个结节术后病理学检查示良性病变,91个结节术后病理学检查示甲状腺乳头状癌。细胞学诊断良性组(BethesdaⅡ类)中无手术患者。Bethesda Ⅲ和Ⅳ类结节中有21个结节进行了手术,6个结节术后病理学检查为良性,其中2个为良性腺瘤,2个为良性结节性甲状腺肿伴腺瘤样结节,2个为良性结节性甲状腺肿;15个结节术后病理学检查为甲状腺乳头状癌。USFNAB取材失败或欠满意(无细胞或细胞量少)的结节中,有5个进行了手术,术后病理学检查均为甲状腺乳头状癌。
2.2 US-FNAB细胞学与组织学检查及临床随访结果的对照
临床随访视为恶性的标准为体积增大50%或至少有两条径线增加超过20%且超过2 mm或新出现可疑的超声征象[2]。对所有结节随访12~24个月。细胞学诊断恶性组(BethesdaⅤ和Ⅵ类)共有94个结节,其中手术93个,随访的1个结节未见明显改变(视为良性)。细胞学诊断良性组(BethesdaⅡ类)共有26个结节,均选择临床随访,其中2个结节随访期间视为恶性,24个结节未见明显改变(视为良性)。
Bethesda Ⅲ和Ⅳ类结节共有27个,均为Bethesda Ⅲ类结节,手术21个,选择临床随访6个,其中2个结节随访期间视为恶性,4个结节未见明显改变(视为良性)。US-FNAB取材失败或欠满意(无细胞或细胞量少)的结节共有17个,穿刺标本不满意率为10.37%(17/164)。其中手术5个,术后病理学检查均为恶性;12个结节选择临床随访,其中1个随访期间视为恶性,11个未见明显改变(视为良性)。
2.3 US-FNAB的诊断价值
以组织学检查和临床随访结果为对照,US-FNAB诊断TMN的灵敏度、特异度、准确率、阳性预测值及阴性预测值分别为97.85%(91/93)、88.89%(24/27)、95.83%(115/120)、96.81%(91/94)及92.31%(24/26)。比较US-FNAB诊断结果与手术后病理学检查或临床随访结果,差异无统计学意义(P>0.05)。US-FNAB诊断与组织病理学检查或临床随访诊断一致性分析显示,Kappa值为0.879,P<0.001,提示两者具有良好的一致性。
3 讨 论
在PTMC研究中,有文献[4]报道病灶大小通常作为预测肿瘤侵袭性和预后的重要指标,还有文献[5]报道超声测量直径>6 mm是中央区淋巴结转移的危险因素,故及早定性诊断对甲状腺癌治疗方式选择和预后改善均有重要意义。
既往文献报道,TMN的穿刺标本不满意发生率较高[6-7]。目前在病理诊断层面上,引起穿刺标本不满意的主要原因是涂片上血细胞的干扰[8],其他因素还包括穿刺结节的大小和特征、穿刺针数、穿刺针的粗细、穿刺医师的经验和涂片技术及病理科医师对细胞学的解读等。本研究中穿刺标本满意率为89.63%。王丽荟等[9]按甲状腺结节大小分组研究结节细针穿刺标本满意率,结果显示最大径>1 cm甲状腺结节细针穿刺标本的满意率为89.2%,本研究与之相近,表明US-FNAB在TMN中也有较高的标本满意率。
本研究中,US-FNAB诊断TMN的灵敏度为97.85%,特异度为88.89%,准确率为95.83%,与张少航等[10]报道的93.4%、86.7%、92.3%相接近。表明术前对TMN行US-FNAB可明确结节性质,避免对良性结节行不必要的手术切除,还可尽早确诊恶性结节。本研究对穿刺结果为良性的患者均采取临床随访的方法,以随访过程中结节明显生长或新出现可疑超声征象作为诊断恶性的标准,此方法的诊断特异度与既往手术切除接近。表明对穿刺结果良性的患者可行临床随访来监测结节,以避免良性结节不必要的手术切除。
本研究有2例假阳性患者,1例术后病理学检查示甲状腺增生性病变,局灶滤泡上皮呈乳头状增生并伴细胞核非典型性;另1例术后病理学检查示局部纤维增生、胶原化伴滤泡减少及消失,其间可见慢性炎细胞浸润,考虑为慢性增生性炎性反应。
Cibas等[11]报道Bethesda Ⅲ类结节的恶性率为5%~15%。Kaliszewski等[12]研究127个Bethesda Ⅲ类结节,术后病理学检查示恶性结节13个,恶性率为10.2%。本研究中Bethesda Ⅲ类结节共有27个,恶性率为62.96%(17/27),恶性率明显高于以上文献,可能与样本量较小有关。
综上所述,US-FNAB在TMN良恶性鉴别诊断中具有较高的价值,可提高TMC的检出率,值得推广应用。

