完全电视胸腔镜外科手术治疗胸部创伤并多发肋骨骨折临床分析
朱文 修自光 惠雨 范展铭 潘忠庚 戴日升
胸部创伤中以肋骨骨折最为常见,约占55%[1],常因合并张力性气胸、肺裂伤、进行性血胸、膈肌破裂、开放性血气胸、异物存留等,需要手术探查及治疗。随着胸腔镜设备的不断改进和手术技巧的提高,微创治疗肋骨骨折合并血气胸已成趋势[2-3],大多采用胸腔镜辅助切口,切断部分肌肉或多切口的方式进行骨折的内固定[2-4]。目前各外科均提倡快速康复[5],如何能在完全胸腔镜探查后,不增加额外损伤,仍能达到肋骨骨折的固定,目前尚无报道。本研究对22 例具有胸腔探查指征的患者,采用完全电视胸腔镜外科手术(video-assisted thoracoscopic surgery,VATS)探查、“隧道式”游离[6-7]、选择性治疗肋骨骨折,获得满意的效果,现报道如下。
资料与方法
一、 临床资料
1. 病例来源:收集大连九洲世纪医院心胸外科于2016 年1 月至2018 年11 月收治的74 例多根多处肋骨骨折患者的临床资料。
2. 病例纳入标准:①有胸腔镜探查指征的胸外伤、合并多发肋骨骨折者,是胸腔镜微创治疗肋骨骨折的首选;②多根多处肋骨骨折、胸壁软化、连枷胸、呼吸循环不稳定、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)患者;③断端明显移位、疼痛剧烈,充分镇痛仍不能有效呼吸及自主咳痰,且血氧浓度进行性降低者;④不接受胸廓畸形,患者本人及家属手术意愿强烈者。
3. 临床特征:共纳入22 例患者,均为胸部创伤导致多根多处肋骨骨折。其中男性19 例,女性3例;年龄44.7 岁(16.3~68.9岁);车祸致伤15 例,高空坠落2 例,砸伤5 例;病程0.6 d(0.1~3.3 d);表情疼痛评分8.4 分(7~10 分);有典型症状和体征。术前胸部CT平扫、肋骨3D重建显示:左侧肋骨骨折10 例,右侧肋骨骨折8 例,双侧肋骨骨折4 例。骨折部位:前胸壁13 例,侧胸壁14 例;合并脊柱旁7 例,胸骨骨折2 例,锁骨骨折4 例,肋软骨、肋弓骨折2 例;联合颅脑损伤3 例,脾破裂2 例;均具有明确开胸探查指征,分别为大量血气胸10 例,进行性血胸1 例,开放性胸外伤1 例,肺裂伤、亚段支气管断裂22 例;急诊手术9 例(联合伤5 例),平诊手术13例;术前留置胸腔闭式引流管12 例。
二、 方法
1. 内固定材料:内固定材料采用兰州西脉记忆合金股份有限公司环抱式肋骨接骨器、胸骨接骨器、U型钉,具有形状记忆特点,对胸部CT及磁共振成像(magnetic resonance imaging,MRI)的检查无影响,与组织相容性好,无须再次手术取出[8]。
2. 术前评估定位及标记:根据患者骨折部位和数目、胸廓萎陷、反常呼吸面积和程度,结合CT平扫、3D肋骨重建(图1)决定手术方式和重点需要固定的区域,并在体表做好标记(图2) 。
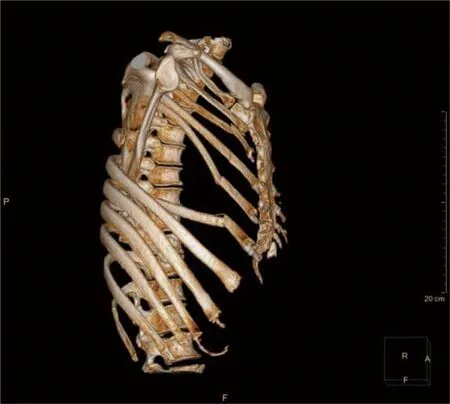
图1 肋骨三维重建
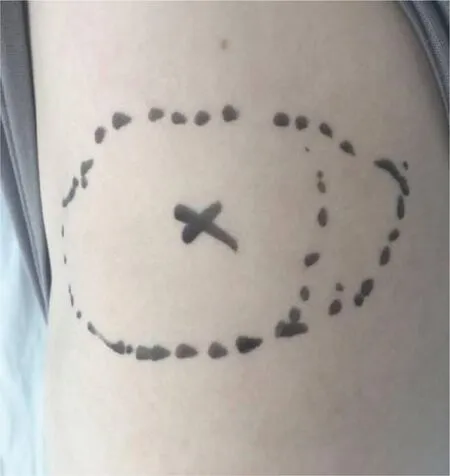
图2 术前标记
3. 手术方法:所有患者行静脉复合全身麻醉,双腔/单腔气管插管(病变范围小,无胸腔内复杂操作)。依术前评估、是否合并锁骨骨折选取仰卧位、前倾位、侧卧位或折刀位。手术切口以完全胸腔镜下胸内操作为前提,可三孔、双孔、单孔完成手术;手术区域直径>15.0 cm则在中心或偏向某一侧,尽量靠近肋骨骨折较重区域做3.0~4.0 cm主操作孔,副操作孔1.5 cm,如副操作孔附近有需要固定的肋骨,可延长至3.0 cm。胸内操作结束后,通过镜下观察、器械触碰、腔镜监视、经胸壁加压观察或术前标记细针穿刺定位,确认多根多处、完全离断对胸廓稳定影响较大、断端锐利并移位具有潜在隐患的“目标肋骨”进行固定。
“借孔”操作,建立手术空间,胸腔镜胸内监视、胸膜外照明兼直视相结合(图3),不切断胸部肌肉,在胸大肌、胸小肌、背阔肌、前锯肌等肌肉深面的筋膜下与肋骨之间的疏松解剖间隙(该间隙极易分离且几乎不出血,肌肉附着点除外)[6-7],向“目标肋骨”“隧道式”钝性游离(图4),充分暴露肋骨断端。注意先重后轻、从上到下、由前至后的顺序固定;于拟固定处肋骨的上、下缘切开部分肋间肌,复位,取适当大小的环抱式肋骨接骨器扣压入两断端,加热恢复记忆形态。

图3 “借孔”操作
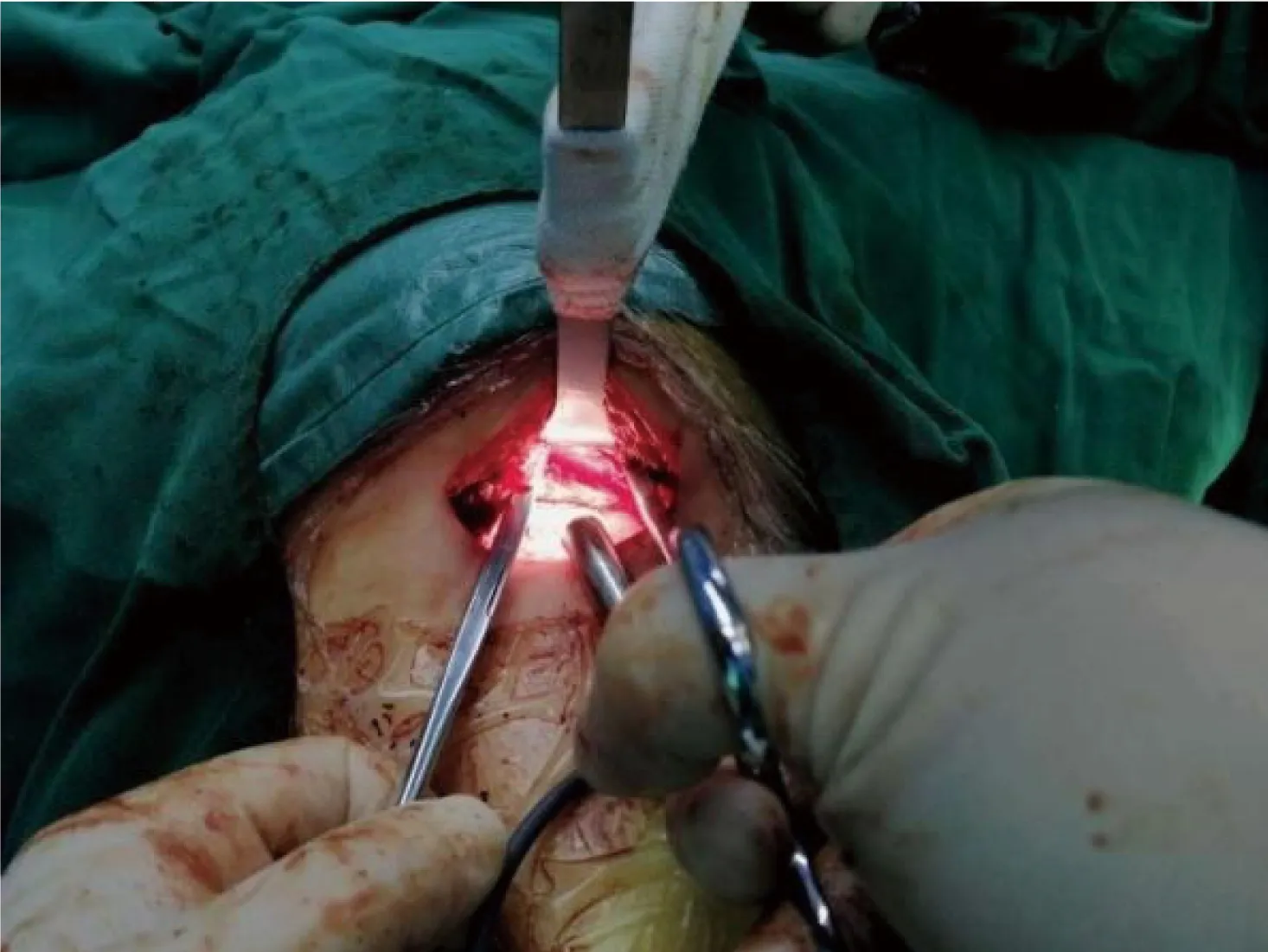
图4 “隧道式”游离
结 果
22例患者均行完全VATS胸内探查、脏器修补的同期微创固定骨折的肋骨,无中转开胸病例。三孔操作11例,双孔操作7 例,单孔操作4例。其中3 例因脊柱旁多发肋骨折且断端移位,在单操作孔基础上增加脊柱旁3.0~5.0 cm纵形切口(见图5);分别接神经外科硬膜下血肿清除术、骨科锁骨粉碎骨折固定术、普外科脾破裂切除手术后各1例。

图5 术后切口
VATS术中探查:膈肌破裂2例,肋间血管出血3例,肺裂伤严重11例,肋骨骨折需要固定10处(4.0 ~ 14.0处);有1例特殊患者术后第2天发现乳糜胸(因该患者为多发侧胸壁及后肋骨折合并大量血气胸,术中仅修补严重的肺裂伤及固定侧胸壁骨折的肋骨,并无复杂的胸内操作),考虑为后肋骨折导致淋巴管损伤,术后10 d引流量为150~540 ml/d,保守治疗1个月,治愈出院。
所有患者术后表情疼痛评分为(3.80±0.79)分,显著低于术前的(7.74±0.89)分,差异有统计学意义(P<0.05)。所有非联合伤患者均于当夜或次日床旁活动,有效咳嗽排痰。手术时间80 min(55 ~ 180 min),术中出血量40 ml(20 ~ 540 ml),其中最大量1例为540 ml,为术中损伤脊柱旁小动脉,术中及时发现并处理。引流管留置时间4.6 d(4.1~7.4 d),术后住院时间8.7 d(7.3~14.5 d),术中出血1例、切口延期愈合3例、肺漏气1例。
共16例患者获得随访,随访期2~24个月,平均(10.1±2.3)个月;术后1例患者发生肋间神经痛,3例患者有胸部麻木感,6例患者局部胸膜增厚。所有患者胸部X线片加CT平扫提示,记忆合金接骨器无排异、无断裂、无移位,骨折端固定、愈合良好(图6)。
讨 论
本研究的目的是依托现代食管、肺外科微创VATS,以优先完成腔镜下胸内治疗为前提,期望以最小的损伤、确切的稳定胸廓达到降低并发症、快速康复的目的。作者在总结传统开胸手术及众家VATS辅助小切口或多切口优缺点的基础上,解决了VATS治疗多发肋骨骨折的切口设计、操作空间、手术方法的难点,初步替代了传统开胸手术。
范围小、术前未留置胸腔闭式引流的切口,预计能够单孔、单操作孔完成手术的病例,于术前标记处做3.0 cm主操作孔,进镜探查,根据胸内损伤程度决定是否增加观察孔、副操作孔,无须增加切口的单孔操作;范围较大不能单孔完成或术前已经留置胸腔闭式引流的病例,先经胸腔闭式引流口或腋中线7或8肋间切开1.0 cm的观察孔,置入胸腔镜探查,情况允许则单操作孔完成手术;如操作困难,则腔镜监视、卵圆钳指引下,接近远处骨折位置,添加副操作孔,三孔操作。
“隧道式”游离可以在“无血”状态下,不增加或扩大切口,无须切断胸部肌肉,暴露骨折断端并完成内固定,不会造成术后剧烈疼痛和功能障碍,也为术后早期离床和活动奠定了基础;而选择性重点固定[3]既达到稳定胸廓的目的,又能避免为单纯的固定肋骨骨折造成的二次损伤,距操作孔过远脊柱旁骨折、肋软骨骨折,随着较重骨折处的固定,胸廓大多已稳定,术中需再次确认较远部位、特殊部位骨折固定的必要性,更重要的是内固定时仅切断骨折处肋骨上下缘的部分肋间肌,不仅肋骨骨膜、壁层胸膜完整,亦可减少呼吸肌功能受损,保证术后充分呼吸、有效咳嗽排痰,大大降低术后并发症。
在充分观察和明确病情后,要以早期手术为原则。笔者认为创伤后的72 h以内,创面及肺组织尚未出现严重的充血、水肿及渗出为最佳手术时机。如合并锁骨骨折严重(移位、粉碎、骨片损伤血管),先行锁骨切开复位内固定,防止因锁骨不稳定造成失控的大血管。
采用形状记忆肋骨环抱接骨板内固定,具有低温时任意塑型,常温时恢复记忆形态的特点,这种特点更有利于保持自动抓握能力,牢固固定骨折断端,避免骨折端旋转移位[9]。该器材还可保持持续的自加压,提供持续抓握抱合能力,在为骨折愈合创造良好力学条件的同时,也避免内固定的松动变形[10]。它相对较薄,可紧密贴合在肋骨表面,固定牢固,不损伤髓腔,缓解术后疼痛,便于术后主动咳嗽,减低肺部感染发生率[11]。

图6 术后复查
长期以来多根多处肋骨骨折在外科治疗中属于急、危、重症,常因胸壁浮动严重影响患者的呼吸和循环功能,迅速危及生命[12]。运用各种现代技术,对胸部创伤多根、多处肋骨骨折合并血气胸的患者进行“个体化、个性化、精准微创”治疗,具有微创、出血少,立即纠正胸壁浮动对呼吸、循环的影响,以及痛苦轻、术后并发症少、康复快的优点,可大大缩短住院时间、降低医疗费用,该方法安全可行、易于掌握,值得推广。

