高龄妊娠期高血压疾病产妇胎盘Klotho表达与妊娠结局
李发红 韩 娜 江 楠 许 茜
青岛市妇女儿童医院(266034)
高龄产妇身体机能下降易伴发各种并发症,妊娠期高血压疾病是其常见的一种并发症[1]。严重威胁母婴身体健康[2]。目前高龄并发妊娠期高血压疾病的发病机制尚未完全明确,一般认为,与胎盘氧化应激释放一系列炎症因子,进而引起血管内皮细胞及胎盘损伤有关[3]。Klotho是新发现的一种抗衰老基因[4],在高血压等多种疾病状态下,表达发生明显变化,表达水平与疾病的发展及预后密切相关[5]。然而Klotho在高龄并发妊娠期高血压疾病产妇胎盘中的表达及与妊娠结局的关系,目前尚鲜有报道。基于此,本研究通过检测高龄并发妊娠期高血压疾病产妇胎盘组织中Klotho表达情况,并探讨其与妊娠结局的关系,旨在为临床诊断及预测妊娠结局提供参考。
1 资料和方法
1.1 一般资料
回顾性选取2017年1月—2018年10月本院妇产科接收的妊娠期高血压疾病产妇,年龄≥35岁为观察组,年龄<35岁为对照组。纳入标准:①符合相关诊断标准[6];②产妇及其家属均自愿签署知情同意书。排除标准:①自身免疫缺陷等疾病;②有吸烟、喝酒等严重不良嗜好;③伴严重肝肾等重要器官障碍性疾病;④有恶性肿瘤等疾病。本研究通过本院伦理委员会审查。
1.2 治疗方法
所有产妇入院后均给予常规检查。①降压,视具体情况进行扩容、利尿;②对于精神紧张、睡眠不佳的产妇可给予地西泮镇静剂(2.5~5.0mg)镇静;③若产妇出现子痫、血压控制不良及其他严重并发症时建议产妇终止妊娠。具体方法:前期进行镇静、解痉,首先将20 ml的25%硫酸镁溶入20 ml的10%葡萄糖注射液中,缓慢静脉推注5~10 min,再将60 ml的25%硫酸镁加入500 ml的5%葡萄糖注射液中,静脉滴注1~2 g/h,随后进行降压、利尿、扩容治疗,在抽搐控制2 h后,可考虑终止妊娠。
1.3 观察指标
观察妊娠期并发症发生情况:胎膜早破、胎盘早剥、早产、产后出血、HELLP综合征;围产儿情况:胎儿生长受限、胎儿窘迫、新生儿窒息、新生儿畸形、新生儿死亡等发生情况。
1.4 胎盘蛋白检测
胎盘娩出后在无菌条件下取脐带附着处至胎盘母体另一面中央区1/2处的胎盘组织,生理盐水冲洗后放入灭菌的冻存管中,液氮保存待测。
1.4.1KlothomRNAqRT-PCR法检测胎盘Klotho mRNA水平,RNA提取试剂盒、cDNA逆转录试剂盒、miScript SYBR Green PCR Kit均购自赛默飞世尔科技有限公司。qRT-PCR反应条件:95 ℃:10 s;60 ℃:30 s;95 ℃:30 s,共40个循环。Klotho及内参GAPDH的引物序列见表1。采用2-△△CT法对Klotho水平进行定量分析。

表1 qRT-PCR引物序列
1.4.2Klothowestern blotting法检测胎盘Klotho蛋白水平,提取胎盘组织中蛋白质并测定浓度,调整蛋白质浓度,变性后-20℃保存。SDS聚丙烯酰胺凝胶电泳,转膜2 h,封闭1 h,Klotho多克隆抗体一抗过夜(4℃),鼠抗山羊二抗孵育1 h,ECL液显色,应用化学发光成像系统采集图像,凝胶定量分析软件分析Klotho蛋白相对表达量。GAPDH作为蛋白内参对照。
1.5 统计学分析
2 结果
2.1 两组一般情况
观察组78例,年龄(36.5±1.4)岁(35~40岁),孕周(34.7±4.2)周(29~41周);初产妇49例,经产妇29例。对照组152例,年龄(28.6±4.1)岁(23~34岁),孕周(38.6±1.7)周(36~41周);初产妇94例,经产妇58例。观察组孕周低于对照组(P<0.05),其他资料比较无差异(P>0.05)。
2.2 两组胎盘Klotho表达
观察组胎盘Klotho mRNA(4.56±1.13)、Klotho蛋白表达水平(1.07±0.34)均高于对照组(2.21±0.75、0.51±0.16)(t=18.819、16.991,P=0.000),见图1。

图1 两组胎盘Klotho蛋白表达
2.3 两组妊娠并发症情况
产后出血、HELLP综合征的发生率两组比较无差异(P>0.05),胎膜早破、胎盘早剥、早产的发生率观察组高于对照组(P<0.05),见表2。
2.4 两组围产儿情况
胎儿窘迫、新生儿窒息、新生儿畸形发生率两组无差异(P>0.05),围产期胎儿生长受限、新生儿死亡发生率观察组高于对照组(P<0.05),见表3。
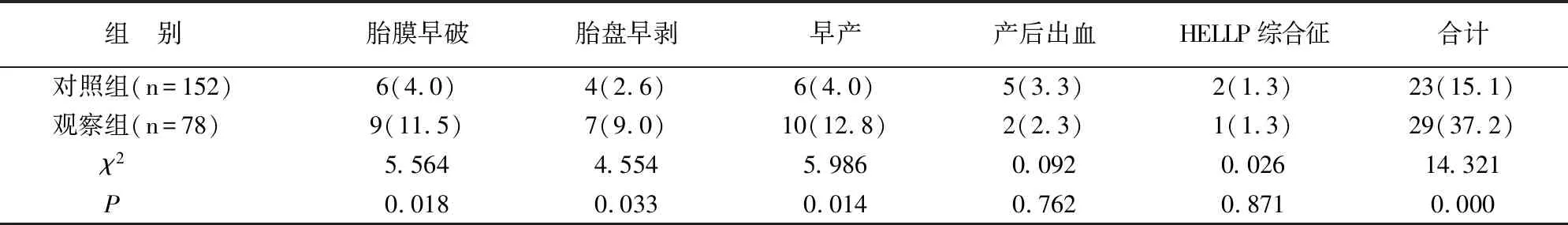
表2 两组产妇妊娠并发症情况比较[例(%)]
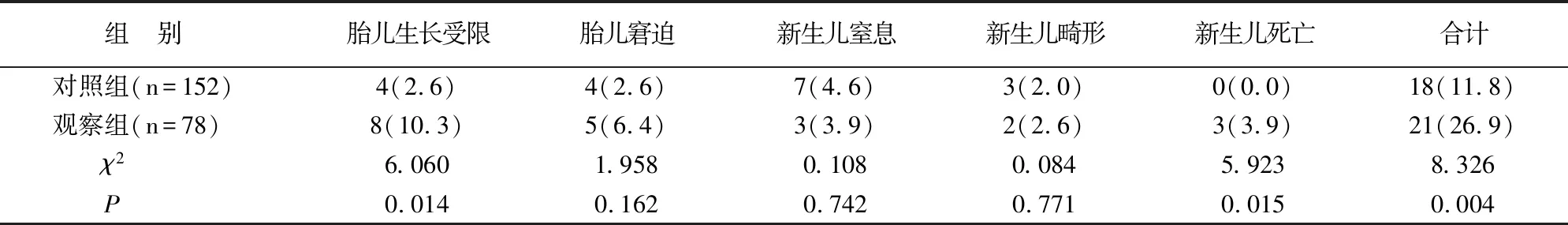
表3 两组围产儿情况比较[例(%)]
2.5 观察组不同妊娠结局产妇Klotho表达情况
根据不同妊娠结局将观察组产妇分组,发生妊娠并发症及不良围产儿为不良结局组32例,正常妊娠结局为正常结局组(46例)。不良结局组胎盘Klotho mRNA(4.96±1.01)、Klotho蛋白(1.35±0.42)表达水平高于正常妊娠组(4.28±0.95、0.88±0.29)(t=4.530、16.895,P=0.014、0.000)。
2.6 胎盘Klotho蛋白水平预测不良妊娠结局
胎盘Klotho蛋白水平诊断不良妊娠结局的曲线下面积为0.779,诊断分界点为1.106,灵敏度为89.1%,特异度为62.5%,准确度为78.2%;以胎盘Klotho蛋白水平≥1.106作为不良妊娠结局的预测标准,其阳性预测值为77.4%,阴性预测值为80.0%。见图2。
3 讨论
妊娠期高血压疾病多发生于妊娠20周后,可能与胎盘形成不良、氧化应激等因素有关[7]。严重时甚至可致产妇出现抽搐、昏迷等严重症状[8]。治疗不及时可能致孕妇及围生儿死亡[9]。改善高龄产妇并发妊娠期高血压疾病预后,密切监测母胎情况及早采取诊治措施,可降低不良结局发生。
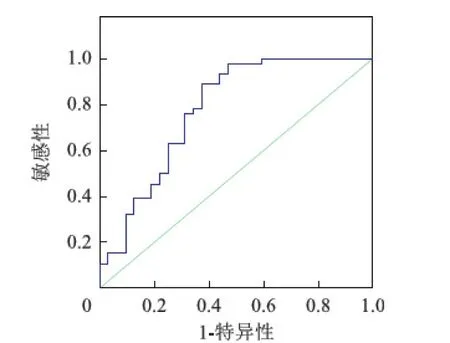
图2 Klotho预测不良妊娠结局ROC曲线
胎盘是妊娠期母体与胎儿进行物质交换、能量代谢的枢纽[10]。妊娠期胎盘及脐带出现病理变化是母婴不良结局的主要原因,且与妊娠并发症密切相关[11]。Klotho蛋白由胎盘合体滋养层细胞分泌,其表达与血管钙化、高血压、动脉粥样硬化、糖尿病、肾病及肿瘤等多种疾病有关。Dekker等[12]研究表明,妊娠期糖尿病患者胎盘中β-Klotho表达上调。邵文佳等[13]研究表明,在妊娠期糖尿病患者胎盘组织中Klotho表达上调,且可能与巨大儿发生机制有关。本研究结果显示高龄组产妇胎盘Klotho mRNA、Klotho蛋白水平均高于对照组,提示Klotho表达上调可能与高龄并发妊娠期高血压疾病的发生有关。
随着年龄的增长,女性内分泌调节能力、生殖功能逐渐降低,血管内皮受损程度逐渐增加,出现血管痉挛、子宫供血不足、胎盘缺氧等现象,最终引发高血压等并发症[14]。俞晓敏等[15]研究表明,高龄是妊娠期高血压疾病发生的危险因素,其妊娠期糖尿病、高血压、胎膜早破及产后出血等发生率均高于非高龄组,新生儿窒息、早产儿及围生儿死亡等围生儿不良结局的发生率高于非高龄组。蔡彦等[16]研究表明,高龄产妇并发妊娠期高血压疾病组孕胎膜早破、早产、胎膜早剥发生率及胎儿生长受限发生率和新生儿死亡率均显著高于非高龄产妇并发妊娠期高血压疾病组。本研究观察组孕周低于对照组,可见产妇年龄越高,发生妊娠期高血压疾病危险性越高,此外,结果还显示观察组胎膜早破、胎盘早剥、早产的发生率高于对照组,围产期胎儿生长受限、新生儿死亡的发生率高于对照组,提示高龄产妇并发高血压疾病发生不良妊娠结局的风险升高。
本研究合并妊娠期高血压疾病高龄产妇中,不良妊娠组胎盘Klotho mRNA、Klotho蛋白表达水平高于正常妊娠组,提示胎盘中Klotho表达水平可能与妊娠结局有关。Loichinger等[17]研究表明,发生先兆子痫疾病产妇血浆中α-klotho表达上调,说明α-klotho水平异常可能参与先兆子痫的病理生理学过程,可能作为预测先兆子痫的生物学指标。本研究胎盘Klotho蛋白水平诊断不良妊娠结局的曲线下面积为0.779,诊断分界点为1.106,灵敏度为89.1%,特异度为62.5%,提示其诊断不良妊娠结局具有较高灵敏度及特异度,当水平≥1.106时则预示不良妊娠结局,应密切关注产妇临床情况,尽早进行宫内治疗,必要时可终止妊娠,降低多种并发症发生率。
综上所述,胎盘Klotho表达与高龄产妇并发妊娠期高血压疾病妊娠结局有关,可能作为早期预测不良妊娠结局的生物指标。然而,本研究仅探讨了高龄并发妊娠期高血压疾病产妇胎盘Klotho表达情况及其与妊娠结局的关系,其具体生物学调节机制还不清楚,仍需进一步深入研究。

