下肢静脉超声检出肌肉骨骼系统病变的临床价值
朱 璐,张 堃,陈红天,龙湘党
(1.湖南省人民医院 湖南师范大学附属第一医院超声科,湖南 长沙 410005; 2.湖南中医药大学第一附属医院放射科,湖南 长沙 410007)
临床工作中常见因疑诊下肢深静脉血栓而接受下肢静脉超声检查的患者[1],其主诉多为下肢肿胀和/或疼痛,但上述临床表现缺乏特异性,其中部分患者的病因为肌肉骨骼系统病变,而肌肉骨骼系统病变在下肢静脉超声检查中却常易被忽略。本研究回顾性分析下肢静脉超声检查中肌肉骨骼系统病变的检出率及相关超声表现,旨在探讨下肢静脉超声检出肌肉骨骼系统病变的临床价值。
1 资料与方法
1.1 一般资料 回顾性分析2013年12月—2018年2月临床疑诊或需除外下肢深静脉血栓并于湖南省人民医院接受单侧或双侧下肢静脉超声检查的8 288例患者的资料,其中男4 249例,女4 039例,年龄13天~102岁,中位年龄67.5岁。
1.2 仪器与方法 采用Samsung RS80超声诊断仪、L3-12A高频线阵探头(频率3~12 MHz),Aloka α7超声诊断仪、UST-5411高频线阵探头(频率4~13 MHz),GE Volusion 730超声诊断仪、SP6-12高频线阵探头(频率6~12 MHz);以直接接触法扫查患侧下肢,嘱患者先仰卧后俯卧或侧卧,观察其下肢软组织层及深、浅静脉。发现肌肉骨骼系统病变时,记录其超声表现(层次、范围、回声、血流信号)并进行超声诊断;发现静脉血栓时,记录血栓的具体节段。超声重点评估患者主诉不适最为明显的部位,必要时扫查对侧进行对比。
1.3 统计学分析 采用SPSS 20.0统计分析软件。符合正态分布的计量资料以±s表示,采用单因素方差分析;不符合正态分布的计量资料以中位数(上下四分位数)表示,采用Kruskal-WallisH检验;计数资料以百分率表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
8 288例患者中,下肢静脉超声检出134例(134/8 288,1.62%)肌肉骨骼系统病变,后经临床病史结合MR检查、手术或随访结果确诊。134例中,84例(84/134,62.69%)接受双侧下肢静脉超声扫查,50例(50/134,37.31%)仅接受单侧扫查;发现深静脉血栓20例(20/134,14.93%),其中单侧血栓16例(左右侧各8例),双侧血栓4例。134例患者下肢肌肉骨骼系统病变位置及合并深静脉血栓情况见表1。
2.1 腘窝囊肿 下肢静脉超声检出腘窝囊肿90例(90/134,67.16%;共100个囊肿,均为Baker囊肿),其中未破裂与破裂腘窝囊肿患者性别(未破裂:男25例,女49例;破裂:男5例,女11例;χ2=0.038,P=0.845)、年龄[(未破裂:(69.6±12.4)岁,破裂:(64.3±10.6)岁;F=2.454,P=0.121)]差异均无统计学意义。未破裂囊肿(84个囊肿)最大径1.40~10.90 cm,平均(4.28±1.56)cm;破裂囊肿(16个囊肿)最大径1.50~5.01 cm,平均(3.31±1.05)cm;未破裂囊肿最大径大于破裂囊肿(F=5.266,P=0.024)。
2.1.1 未破裂腘窝囊肿 超声表现为边界清晰、形态较规则、壁薄的无回声区,内无血流信号,位于腘窝内侧,横切面扫查可见其颈部位于腓肠肌内侧头与半膜肌腱间,向深方的关节囊延伸,其体部位于皮下。
2.1.2 破裂腘窝囊肿 腘窝囊肿破裂后超声可见腘窝远端边界清晰的无回声区,为破裂后的液体进入小腿软组织层,向头侧追踪扫查可见无回声区与腘窝囊肿相通。液体积聚于小腿三头肌表面10例(10个囊肿),液体位于腓肠肌与比目鱼肌之间6例(6个囊肿;图1);囊肿内可见分隔5例(5个囊肿),可见低回声点漂浮或沉积9例(9个囊肿)。
2.2 血肿 下肢静脉超声检出血肿31例(31/134,23.13%;单侧脂肪层血肿4例,单侧肌层血肿26例,双侧肌层血肿1例,共32个血肿),其中7例有明确外伤史,5例实验室检查示凝血功能异常(纤维蛋白原4.23~5.24 g/L,纤维蛋白原降解产物6.3~11.2 μg/ml,D二聚体0.85~2.05 mg/L,凝血酶原时间22.5~29.4 s),1例为已确诊的血友病患者,1例因下肢深静脉血栓正接受抗凝治疗。
血肿最大径2.60~40.00 cm,平均(10.37±7.94)cm,血肿厚度0.50~9.00 cm,平均(2.67±1.69)cm。血肿超声表现为脂肪层或肌层的局限性无回声区,边界清晰21个囊肿,不清晰11个囊肿;30个血肿内回声高低不均,10个血肿内可见分隔,5个血肿内可见大量低回声点并分层、加压可见流动;32个血肿内均无血流信号。
2.3 肌肉撕裂 下肢静脉超声检出肌肉撕裂5例(5/134,3.73%),其中4例为“网球腿”,1例为单侧大腿肌肉局部撕裂。4例“网球腿”中,2例并局部血肿、无深静脉血栓,1例无局部血肿及静脉血栓,1例合并局部血肿及小腿肌间静脉血栓形成;“网球腿”超声表现为腓肠肌内侧头远端肌肉腱膜连接处变钝,肌纹理紊乱,局部出现无回声区时提示血肿形成,位于腓肠肌内侧头远端与比目鱼肌之间。大腿肌肉局部撕裂超声表现为大腿肌层局部肌纤维纹理模糊,呈低回声区。
2.4 脓肿 下肢静脉超声检出小腿单发脓肿2例(2/134,1.49%),临床均表现为单侧小腿肿胀、疼痛、压痛。其中1例脓肿位于肌层内,另1例脓肿位于脂肪层内;脓肿超声表现为无回声区,形态不规则,边界模糊,其内充满低回声点。
2.5 肿瘤 下肢静脉超声检出2例(2/134,1.49%)肿瘤,其中1例为肌层血管瘤,超声表现为小腿肌层内包块,形态不规则,边界模糊,其内为高低混杂回声,CDFI可探及条状血流信号(图2);1例为肌层平滑肌肉瘤,超声表现为大腿背侧肌层内不规则、不均质低回声包块,边界尚清,CDFI可探及点条状血流信号。
2.6 其他 134例中,检出小腿肌层囊肿2例 (2/134,1.49%)、膝关节术后腘窝积液1例(1/134,0.75%)及膝关节滑膜增生1例(1/134,0.75%)。
3 讨论
临床对下肢肿痛(伴或不伴疼痛)患者常疑诊为下肢深静脉血栓,但需与一些肌肉骨骼系统病变进行鉴别[2]。部分超声医师对肌肉骨骼系统病变缺乏诊断经验,行下肢静脉超声检查时,对由于肌肉骨骼系统病变造成的下肢肿痛易误诊、漏诊。本研究回顾性分析8 288例患者的资料,经下肢静脉超声检出并临床确诊的肌肉骨骼系统病变共134例,占1.62%。
本组下肢肌肉骨骼系统病变中,以腘窝囊肿最常见,占67.16%(90/134)。腘窝囊肿为腘窝内的囊性病变,多为Baker囊肿,即腓肠肌内侧头—半膜肌间滑囊扩张、积液形成,常继发于关节内病变(半月板病变、前交叉韧带撕裂、软骨损伤、炎性及退行性关节病变等)[3],可无明显症状或仅表现为局部轻微胀感,但当囊肿压迫腘窝血管或神经时可引起相应临床表现[4]。Baker囊肿最常见的合并症为囊肿破裂,囊液外渗可致周围组织继发炎症反应,引起小腿弥漫性肿痛及压痛,称为假性血栓性静脉炎[5],临床表现与深静脉血栓或浅表血栓性静脉炎相似[6];此时如因疑诊深静脉血栓而行抗凝药物治疗,可能导致囊肿内出血增加,引发骨筋膜室综合征等严重并发症[7-8]。有研究[7]称,临床疑诊深静脉血栓的患者中,约2%~6%症状和体征系腘窝囊肿引起。本研究74例未破裂腘窝囊肿患者中,63例(63/74,85.14%)无下肢深静脉血栓,亦提示其症状或体征与腘窝囊肿有关。下肢深静脉血栓和假性血栓性静脉炎可并存,但非常罕见[7],本研究中仅1例腘窝囊肿破裂患者合并下肢深静脉血栓。

表1 下肢静脉超声检出肌肉骨骼系统病变的位置及合并深静脉血栓情况(n=134)
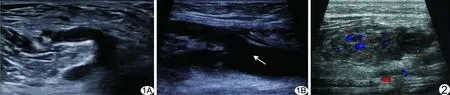
图1 患者女,52岁,腘窝囊肿破裂,无下肢深静脉血栓 左侧下肢静脉超声检查示腘窝囊肿较小(A),小腿软组织层液体积聚(箭),位于腓肠肌内侧头与比目鱼肌之间(B) 图2 患者男,26岁,肌层血管瘤,无下肢深静脉血栓 左侧下肢静脉超声于肌层内探及一5.04 cm×2.05 cm×4.59 cm包块,形态不规则,边界模糊,其内为高低混杂回声,CDFI示条状血流信号
本组134例下肢肌肉骨骼系统病变患者中,31例为下肢血肿,原因可能包括创伤、凝血功能异常或剧烈运动等。血肿可导致肢体疼痛和肿胀,有时难以与静脉血栓相鉴别。随着病程进展,血肿的超声表现可发生动态变化:急性期血肿呈高回声,而后回声逐渐减低,直至变为无回声区,有时血肿内可见低回声点。鉴别血肿与深静脉血栓对治疗及预后十分重要:溶栓、抗凝治疗对前者为禁忌,对后者则属必要,如处置不当,可能引起严重后果[9]。下肢血肿可合并深静脉血栓,血肿压迫静脉可导致静脉血栓形成,血肿引起的局部疼痛和制动使得小腿肌肉长时间不收缩也是静脉血栓形成的原因之一。
本研究下肢肌肉骨骼系统病变患者中包括5例肌肉撕裂,其中4例为“网球腿”,即腓肠肌内侧头远端肌肉腱膜连接处撕裂,损伤机制为体育运动中突然主动性跖屈并同时伸膝[10],体格检查可见小腿肿胀、内侧局部压痛明显。超声检查是诊断“网球腿”准确、有效的方法,并可同时判断是否合并深静脉血栓[11]。外伤后,肌肉损伤可与静脉血栓并存,因为静脉壁也受到拉伸[12]。
本研究中,经下肢静脉超声检出的肌肉骨骼系统病变除腘窝囊肿、血肿、肌肉撕裂外,还包括脓肿、肿瘤、肌层囊肿、腘窝术后积液及膝关节滑膜增生,也可合并深静脉血栓,但本研究样本量有限,仅1例膝关节滑膜增生合并下肢深静脉血栓。
总之,进行下肢静脉超声检查时,肌肉骨骼系统病变作为下肢深静脉血栓的一类重要鉴别诊断内容不容忽视,准确、有效地检出肌肉骨骼系统病变有助于临床判别病因,并做出恰当处理。

