55例早产病因与新生儿结局的分析
韩金伯
(辽宁省盘锦市中心医院妇产院区,辽宁 盘锦 124000)
早产儿各个器官发育都不成熟,所以出生以后很容易导致较多的并发症出现,这是导致我国新生儿死亡和致残的一个重要因素[1]。临床上降低早产的发病率,同时降低新生儿的病死率和致残率是现如今围生医学一个重要的话题,本研究主要对于早产病因进行探讨,并且分析新生儿的结局,报道如下。
1 资料与方法
1.1 一般资料:本研究选择的研究对象均为我院在2016年1月至2011年5月收治的住院分娩的孕周在28~41周的产妇,对所有产妇的年龄进行分析,为23~38岁,产妇平均年龄为(28.1±4.1)岁。本研究所有产妇均为单胎分娩,所有产妇的产妇家属对本研究均知情,而且在知情同意书上签字。本研究通过了我院伦理委员会的认可和批准。
1.2 方法:对于本研究55例早产产妇和55例新生儿的临床资料进行回顾性分析,根据不同的出生孕周和不同的体质量进行研究,了解早产儿自然生产和治疗性生产之间的差异性。关于早产:主要是指妊娠满28周,但是不足37周的分娩者。从早产分类角度来看,根据早产的原因可以分为自发性早产和治疗性早产,自发性早产主要是包括有没有足月分娩和没有足月胎膜早破的情况,治疗性早产是因为妊娠并发症或者是合并有相关症状,使得不得不进行提前终止妊娠。因为早产孕周不同,所以将早产儿划分为三个组别,分别为早期早产组,也就是孕周在28~31+6周的;中期早产组,孕周在32~33+6周;晚期早产组,孕周在34~36+6周。而早产儿根据体质量进行分组,划分为正常出生体质量儿,其体质量超过2500 g;低出生体质量儿,出生体质量不足2500 g;极低出生体质量儿,出生体质量不超过1500 g;超低出生体质量儿,出生体质量不超过1000 g。
2 结 果
导致产妇出现早产的病因是多种多样的,最为常见的病因是胎膜早破和子痫前期,而治疗性早产新生儿出现呼吸窘迫综合征和肺炎的发病率要高于自然早产新生儿,同时感染和高胆红素血症要低于自然早产新生儿。随着胎龄和出生体质量的不断增加,放弃治疗以及自动出院、病死率等有所下降,存活率大大升高,本研究不存在新生儿死亡情况,所有新生儿均顺利分娩,并且存活。导致早产的病因,见表1。
3 讨 论
对于早产的原因进行分析,最近这些年造成的发病率有逐年升高的趋势,欧美等相关发达国家今早产发生率大约维持在9%以内,美国的早产发生率到2005年的时候已经提升到了12.7%。而我国早产发病率,有研究文献表明大约为15%[2]。对于早产的原因进行分析,现如今关于早产的病因和发病机制并不是完全的清楚,很多学者都认为早产是因为多种因素作用的最终结果,由于病理妊娠和相关的感染、胎膜早破以及妊娠合并症等等都可能导致早产等情况发生[3]。本研究显示胎膜早破是导致早产的一个主要原因,而且有研究认为早产和宫内感染存在关联,在早产的胎膜早破中,大约存在有30%的孕妇都会存在羊膜腔内有微生物侵入情况,而且还有40%的孕妇存在有绒毛炎症,70%等孕妇分娩以后,进行胎盘病理分析,发现存在感染情况。而且胎龄越小的,因为宫内感染而导致的早产及概率就越高。对于早产儿的妊娠结局进行分析,英国的《早产指南》提出,32周以后分娩的早产儿,早产的存活率能够达到99%以上,也就说明如果孕周不超过32周,早产儿可能存在有不良结局的情况。主要原因是早产儿的各个器官发育都不成熟,因为免疫力较低,所以容易导致各种危及生命的情况发生,胎龄如果太小的话,如果胎儿出现各种器官和病症,那么很容易导致患儿死亡。而从本研究的研究情况来看,本研究不存在新生儿死亡情况,所有新生儿均顺利分娩,并且存活。这一方面和医疗水平的提升有着明显的关联,另一方面和临床的准确诊断和相关医护人员的不懈努力也存在一定的关系。总而言之,产科医师需要对导致早产的原因进行掌握,要尽可能的延长孕周和出生的体质量,这能够有助于降低早产儿的并发症发生率降低,早产儿的病死率可以更好的改善早产儿的预后。
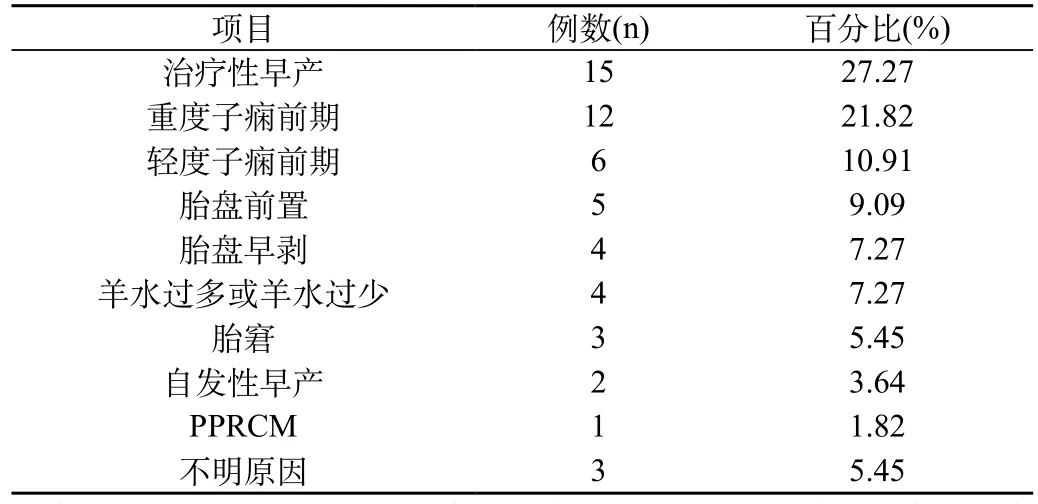
表1 本研究55例早产病因分析

