不同经肠内营养方式在脑梗死患者康复中的作用
滕 娇 朱晓毅 翁跃霞
贵州省铜仁市人民医院急诊科 554300
脑梗死是常见的急性脑血管疾病,发病率致残率均较高,是导致人类死亡的重要因素之一[1]。对于脑梗死患者,肠内营养支持是其康复过程中的重要治疗措施,可以显著改善患者的治疗效果,在患者的预后过程中发挥重要作用[2]。在临床上,常见的营养支持方式包括肠内营养、肠外营养,二者各有特征[3]。与肠外营养相比较,肠内营养支持具有肠道黏膜通透性低、代谢并发症少、防止内毒素移位及预防感染的优点[4]。本试验探讨不同经肠内营养方式在脑梗死患者康复中的应用效果,取得了良好的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2014年9月—2017年9月在我院住院治疗的重症脑梗死患者89例作为观察对象,入选患者均有5d以上的肠内营养需求,按照肠内营养方式的不同将其分为观察组和对照组,观察组患者给予留置鼻空肠双腔管,对照组患者给予留置胃管。观察组患者44例,男24例,女20例,年龄60~81岁,平均年龄(68.4±5.1)岁,病程2~9h,平均病程(4.6±3.2)h;对照组患者45例,男22例,女23例,年龄61~83岁,平均年龄(69.7±4.8)岁,病程2~8h,平均病程(4.7±3.6)h。两组患者年龄、性别、病程等资料比较,差异无统计学意义(P>0.05)。
1.2 选择标准 纳入标准:(1)符合《神经病学》关于急性脑梗死的诊断标准[5],所有患者均经过CT或MRI影像学检查确诊;(2)年龄60~83岁;(3)患者均有5d以上的肠内营养需求。排除标准:(1)年龄<60岁或者>83岁;(2)患有血液、肿瘤、心血管等严重系统性疾病,肝肾功能不全及严重凝血功能障碍者;(3)气管插管及呼吸功能衰竭者。
1.3 方法 对照组患者给予留置胃管,具体操作步骤:经鼻腔,把胃管插入胃部,从胃管注入适量泛影葡胺,进行X线透视检查,明确胃内胃管的插入位置;观察组患者给予留置鼻空肠双腔管,具体操作步骤:需要在内镜下,置入鼻空肠双腔营养管,达到空肠水平,分别在引流口和喂养口注入泛影葡胺,在X线透视下,确保鼻空肠双腔管胃端进入胃内,肠端能够达到十二指肠屈氏韧带以下。两组患者成功置管后,进行肠内营养支持,肠内营养液均选择整蛋白型肠内营养剂[批准文号:H20130888,320g/听,纽迪希亚制药(无锡)有限公司]。根据患者所需营养液量及营养支持目标输注速度制定方案。初始输注速度设定为每小时20ml,每间隔4h,输注速度提升20ml/h。在输注过程中,每间隔6h,对患者进行胃残留量观察记录。如果在输注时,患者出现肠胃不耐受情况,应按计划暂停治疗6h,然后在原有治疗方案基础上重新开始治疗。若患者连续2次出现营养不耐受情况发生,需要及时调整患者肠内营养方式,观察组调整为肠外营养,对照组调整为经鼻空肠管营养。
1.4 观察指标 观察记录两组患者的营养支持情况,观察项目包括:24h营养液输入量、获得目标营养速度时间、前24h、48h胃残留量及相关并发症发生情况。

2 结果
2.1 两组营养支持情况比较 观察组24h营养输入量、达到目标营养速度所需时间均优于对照组,组间比较差异有统计学意义(P<0.05);观察组24h、48h胃残留量均少于对照组,组间比较差异均有统计学意义(P<0.05)。见表1。

表1 两组营养支持情况比较
2.2 两组患者不良反应发生情况比较 观察组不良反应发生率为9.1%,明显低于对照组的24.4%,差异具有统计学意义(χ2=6.244,P<0.05)。见表2。
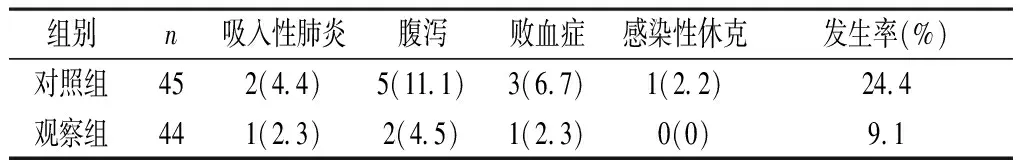
表2 两组患者不良反应发生率比较〔n(%)〕
3 讨论
脑梗死是临床上常见的脑血管疾病,具有较高的发病率和病死率[6]。严重影响患者的生活质量,威胁患者的生命安全[7]。肠内营养支持是脑梗死患者重要的康复措施,临床研究表明,对于脑梗死患者,与肠外营养支持相比较,肠内营养疗效更为显著,可以保护肠道细菌的屏障功能,预防肠道细菌异位,降低并发症的发生率[8]。另外,肠内营养液价格更低廉,并且能够减少监护室的住院时间。
留置鼻空肠双腔管营养支持和留置胃管营养支持是常见的肠内营养方式[9]。大部分脑梗死患者并发胃肠功能障碍,胃动力减弱,给予胃管营养支持治疗过程中,容易出现胃内营养液潴留,导致胃残留量增加[10]。当脑梗死患者胃残留较多时,会出现不耐受肠内营养,容易导致食管返流,严重者出现吸入性肺炎,严重影响脑梗死患者的治疗恢复和预后。经鼻空肠双腔管有喂养口及引流口,在一般情况下,经过鼻空肠双腔管喂养口注入营养液时,营养液直接进入小肠,避免出现胃内营养液潴留,减少胃残留量,降低肠内营养不耐受的概率;经过引流口注入营养液时,能够有效降低胃管的压力[11]。
本观察结果显示,观察组24h营养输入量均优于对照组,两组比较差异有统计学意义(P<0.05);因此,在脑梗死康复治疗过程中,给予鼻空肠双腔管营养支持,可以降低肠内营养患者不耐受的发生率。如果出现不耐受情况发生,及时对营养支持方式进行调整,胃管营养支持方式不能耐受者,换成经鼻空肠双腔管营养支持。经鼻空肠双腔管营养支持不能耐受者,改为肠外营养。观察组24h胃残留量、48h残留量均少于对照组,组间比较差异均有统计学意义(P<0.05)。试验结果说明对于脑梗死患者,给予经鼻空肠双腔管营养支持,可以有效减少早期胃残留量,避免返流、吸入性肺炎等并发症的发生。此外,观察组不良反应发生率为9.1%,明显低于对照组的24.4%,差异具有统计学意义(P<0.05)。也提示经鼻空肠双腔管营养支持治疗能够减少并发症的发生,改善患者的生活质量,临床效果显著。
需要注意的是,与胃管营养支持相比较,置入鼻空肠管的技术要求较高,临床操作复杂,需要一定的手术操作技巧[12]。近几年,内窥镜技术得到了快速发展,在内窥镜下放置小肠营养管,可以很大程度提高置管的成功率,缩短小肠营养管的置入时间。在放置小肠营养管的过程中,需要内镜医师给予配合,并且操作步骤复杂,导致观察组患者经鼻空肠双腔管营养支持开始时间延迟。

