集束化护理干预对住院短期胰岛素泵强化治疗患者的影响
张福莲 潘从清 邓婷婷 穆纯 邢秋玲
(天津医科大学朱宪彝纪念医院 国家卫生健康委员会激素和发育重点实验室天津市代谢性疾病重点实验室,天津 300070)
集束化护理理念是将循证文化引入床边管理并为重症患者普遍存在的某种疾病创造最佳的实践指南[1]。近年来,由于国内外专家的不断研究与探讨,集束化干预迅速广泛地运用于临床护理的多个领域,极大地促进了集束化干预在护理实践中的发展[2-4]。
近年来糖尿病的发病例数逐年上升,已成为严重威胁人类健康的慢性疾病[5]。胰岛素泵可以使糖尿病患者的血糖在短期内达到理想而稳定的控制目标[6]。目前临床胰岛素泵应用中,存在诸如植入技术操作欠规范、管理不规范、患者相关知识缺乏、注射局部皮肤感染、导管脱落、血糖异常等问题,影响了短期胰岛素泵强化治疗的效果[7,8]。为解决上述问题笔者应用集束化护理方法,对短期胰岛素泵强化治疗的患者进行干预,取得了较好的效果,现报道如下。
1 对象与方法
1.1 研究对象 选取2016年5月至2017年1月于天津某三甲专科医院住院并接受胰岛素泵治疗的2型糖尿病患者80例作为研究对象。纳入标准:①根据1999年WHO糖尿病诊断标准诊断为糖尿病的患者;②符合胰岛素泵使用指征,经医生评估适合使用胰岛素泵且实际治疗时间≥72 h;③年龄18~70周岁的患者;④意识清楚、能正确应答,无认知和行为障碍,能独立或通过调查员帮助完成问卷的患者;⑤未参加过其他糖尿病教育项目且自愿参加本研究者。排除标准:①患有各类原发性精神障碍或有中风史影响语言交流的患者;②已合并严重并发症的患者如增殖性视网膜病,肾病Ⅳ期以上或者肌酐>2 mg/dL,心功能Ⅲ级以上,有脑血管意外后遗症,糖尿病足1级以上,以及恶性肿瘤;③既往使用过胰岛素泵治疗的患者;④因其他情况不能配合调查的患者。将患者随机分配到干预组和对照组,其中对照组39例,干预组41例。
1.2 方法
1.2.1 对照组 采用常规护理,由病区责任护士完成短期胰岛素泵强化治疗患者的护理、健康教育工作。具体内容为:患者入院后,医生根据患者病情需要,开具胰岛素泵治疗的医嘱,由责任护士进行胰岛素泵治疗相关的健康宣教,胰岛素泵植入,每日检查泵使用情况。
1.2.2 干预组
1.2.2.1 成立胰岛素泵集束化护理干预制订及实施小组 由护士长担任组长,2名资深护师、1名护理专业在读研究生担任业务骨干,其中3人接受过循证护理知识及技能培训。针对住院短期胰岛素泵治疗患者常存在的胰岛素泵植入技术操作、带泵期间管理、患者相关知识缺乏、带泵相关的不良事件等问题,查阅相关文献了解国内外研究现状,咨询本专业专家并结合临床护理实践及患者意愿,制订并实施短期胰岛素泵强化治疗的集束化护理干预措施,组织小组成员进行集束化护理干预措施培训,考核佩戴胰岛素泵护理操作技术,并进行教育能力培训及考核。
1.2.2.2 进行详尽的入院评估 了解可能影响胰岛素泵使用的潜在危险因素:采用自行设计的一般情况调查表评估患者目前的一般状况,了解患者可能存在的影响胰岛素泵使用的危险因素,如日常生活活动能力,视力,二便情况等。采用糖尿病自我管理行为量表(Summary of diabetes self-care actives,SDSCA)[9]进行自我管理行为的调查评估。
1.2.2.3 改进胰岛素泵相关健康教育 由2名科室专职胰岛素泵护士对短期胰岛素泵治疗患者进行健康教育,内容包括胰岛素泵工作原理、患者饮食配合、血糖监测、带泵期间运动管理、低血糖识别及预防、胰岛素泵常见报警问题等。按照科室自行设计制作的《安全使用胰岛素泵》患者教育手册进行注意事项讲解并将其放置于患者床旁,以便患者及家属了解掌握,该手册图文并茂的介绍了胰岛素泵运行原理、患者带泵期间如何配合、如何避免胰岛素泵脱管、低血糖预防及处理、胰岛素泵常见报警原因及处理等内容。
1.2.2.4 规范胰岛素泵操作技术 泵植入由专人负责,由2名科室专职胰岛素泵护士进行胰岛素泵植入操作,并妥善固定。向患者讲解避免胰岛素泵脱管相关技巧。
1.2.2.5 加强带泵期间胰岛素泵的管理 短期佩戴胰岛素泵患者签署 《胰岛素泵治疗知情同意书》,床头悬挂“胰岛素泵提示卡”,该提示卡包括带泵患者教育相关内容,以及带泵期间监测血糖、泵入大剂量胰岛素等提示,在护士交接班记录中对患者带泵情况、穿刺部位皮肤情况进行交接,每日3次床旁检查胰岛素泵目前运行状态、导管打折情况、胰岛素泵穿刺部位皮肤情况、目前基础率、餐前大剂量、胰岛素剩余量等情况,发现问题及时处理。每日由胰岛素泵治疗护士向主管医生上报患者血糖监测情况,协助进行基础率、餐前大剂量等胰岛素的输入。
1.3 观察指标 观察并比较两组患者停用胰岛素泵治疗后首次测得的餐后2 h血糖水平、转日空腹血糖水平,带泵治疗过程中脱管、高/低血糖、泵报警、血糖漏测、胰岛素漏注射等不良事件发生率、平均住院时间及自我管理能力评分情况。
糖尿病自我管理行为量表 (Summary of diabetes self-care actives,SDSCA)由Toobert等修订,万巧琴等对其进行翻译,测得SDSCA总体Cronbach's α为0.62,重测信度为0.83。该量表反映过去7天内的糖尿病自我护理活动,评分内容包括普通饮食、特殊饮食、运动、血糖监测、足部护理、药物等6项内容其中10个条目为正向题,1个条目为反向题,每个条目按0~7分8级计分,总分0~77分,得分越高,说明自我管理行为越好。
1.4 统计方法 采用SPSS 21.0进行数据处理,计量资料以±s表示,两组间比较采用两独立样本t检验,计数资料采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 两组患者的基线资料性别、年龄、病程、血糖、糖化血红蛋白等比较,差异无统计学意义(P>0.05),具有可比性(表1)。
2.2 两组患者带泵期间胰岛素泵相关不良事件发生例数比较 两组患者在胰岛素泵使用期间,发生胰岛素泵相关不良事件包括:血糖异常、胰岛素泵管路脱出、胰岛素泵报警、血糖漏测、胰岛素泵(餐前大剂量)漏注射等,对照组共发生12例(29.27%),干预组发生6例(15.38%),两组比较差异无统计学意义(χ2=2.98,P=0.08)。
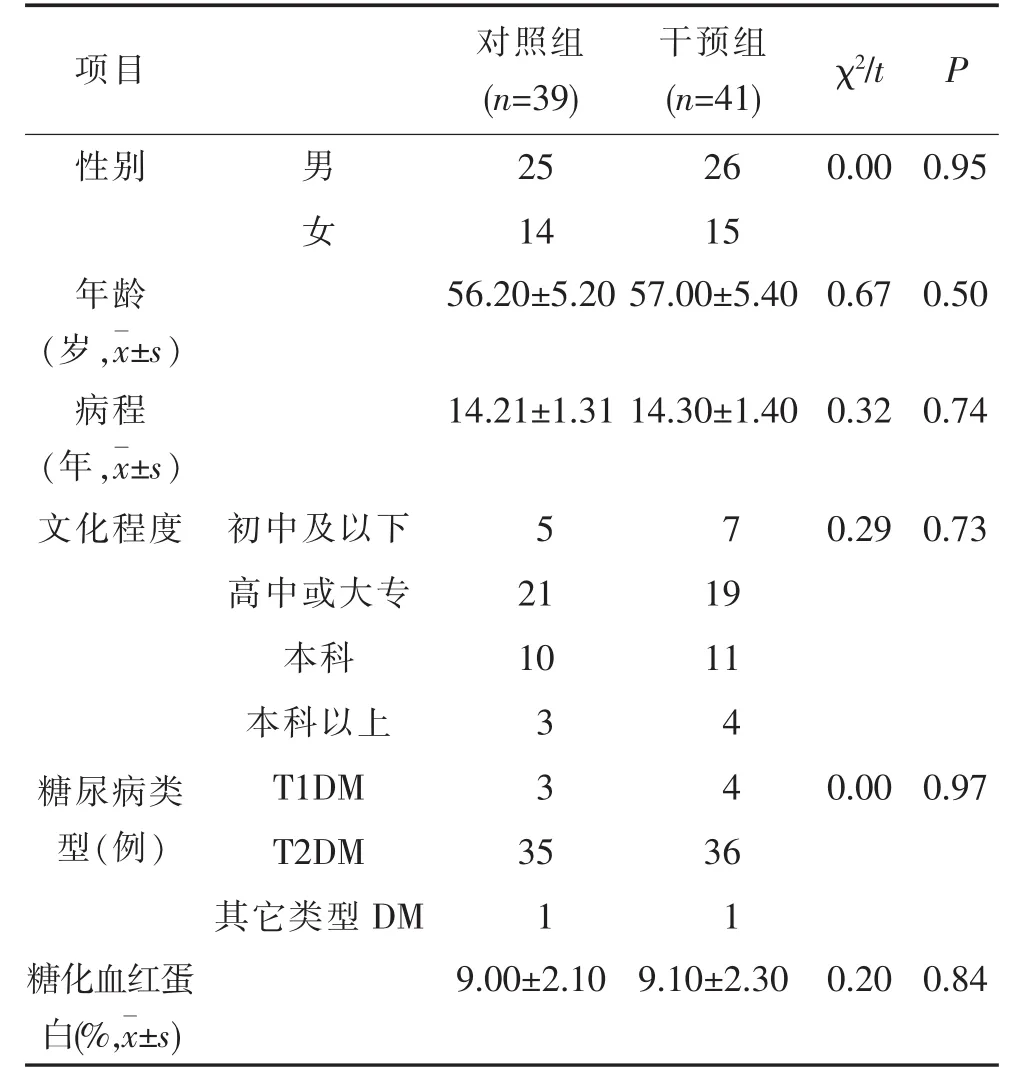
表1 两组患者一般资料比较
2.3 两组患者住院天数比较 干预组患者平均住院天数少于对照组,差异有统计学意义(P<0.05)(见表3)。

表3 两组患者平均住院天数比较
2.4 干预前后两组患者的血糖及自我管理行为的比较干预前,两组患者空腹血糖、餐后2 h血糖,自我管理行为评分均无统计学差异,具有可比性。干预后,干预组患者空腹血糖水平低于对照组,自我管理行为能力评分高于对照组,差异有统计学意义(P<0.05)(表4)。
3 讨论
3.1 集束化护理优化了空腹血糖控制水平,缩短了短期胰岛素泵治疗患者住院时间 本研究中,干预组患者空腹血糖控制水平优于对照组。一项评价胰岛素泵应用效果的Meta分析[10]显示,胰岛素泵治疗能良好的控制2型糖尿病患者的空腹血糖及餐后血糖,同时还可以减少胰岛素抵抗,并使患者血糖达标所用的时间相对较少。本研究中通过一系列集束化护理措施,患者对需如何配合胰岛素泵治疗有了更深层次认识,在饮食、运动等方面都能很好的配合治疗,使得空腹血糖水平控制更好。同时,较积极的学习态度也会促使干预组患者能够更好的调整自己的饮食、运动,使血糖达标时间及平均住院日缩短。
3.2 集束化护理提高了患者糖尿病自我管理能力 糖尿病是一种慢性疾病,因此患者在疾病管理中扮演着主要角色,患者的健康状况取决于自己管理疾病的能力。帮助糖尿病患者建立有效的自我管理行为,是当前糖尿病行为干预的最佳模式之一[11]。多项研究发现,糖尿病患者良好的血糖控制需要患者进行长期自我管理,包括健康饮食、体育活动、自我监测血糖、药物治疗、足部护理、吸烟等[12]。本研究中接受胰岛素泵治疗的2型糖尿病患者在入院时大多血糖控制较差,通过集束化护理措施,胰岛素泵护士对患者进行一对一的健康指导,涵盖了饮食控制、运动锻炼、血糖监测、药物治疗等糖尿病教育的主要内容,使得患者对疾病的认知得到提高,并学习了血糖监测、饮食控制的方法和技能,进而影响了患者的自我管理能力。集束化护理措施的实施使得患者在置泵前的心理疑惑并得以解决,使其能以最佳的心态积极应对治疗。 在置泵期间通过积极的护理干预,使患者了解胰岛素泵的使用,积极配合治疗,这也保证了患者治疗的安全有效。
4 小结
集束化护理可以帮助医护人员对患者提供全面的、系统的、更加优质的护理服务,进而有效改善患者的预后和提高医疗质量,目前临床上已证实集束化护理措施的明显效果,它可以相互促进、聚众所长,有效地提高护理质量。对短期胰岛素泵强化治疗患者采用集束化护理干预,可优化空腹血糖控制水平,缩短平均住院日,提升患者自我管理能力。但本研究中两组患者带泵期间的不良事件发生例数比较差异无统计学意义,可能与研究开展医院是有良好的胰岛素泵管理基础,胰岛素泵管理护士是有一定胰岛素泵相关知识,技能及教育经验有关,另外也可能与本研究纳入样本量不足有关,未来的研究中可扩大样本量,进一步观察。
表4 干预前后两组患者的血糖水平及自我管理行为评分的比较(±s)
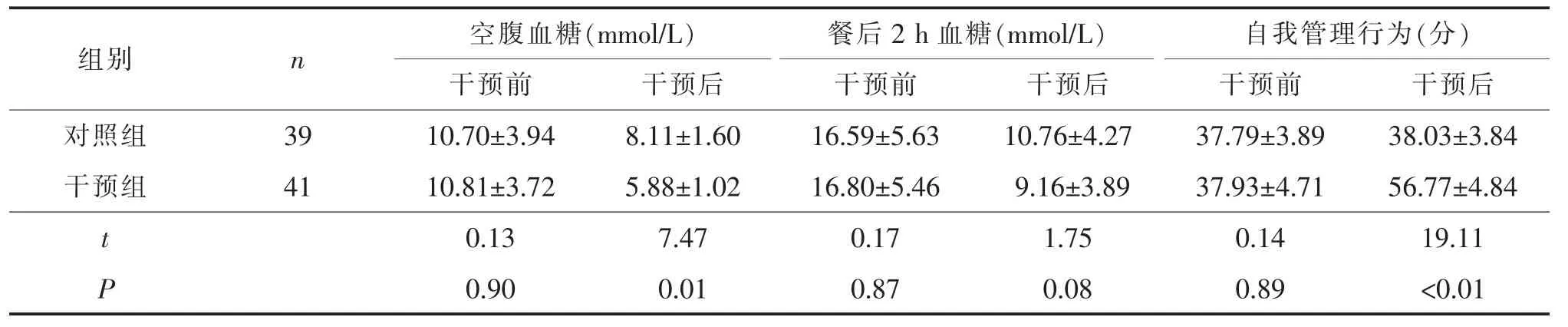
表4 干预前后两组患者的血糖水平及自我管理行为评分的比较(±s)
自我管理行为(分)干预前 干预后 干预前 干预后 干预前 干预后对照组 3 9 1 0.7 0±3.9 4 8.1 1±1.6 0 1 6.5 9±5.6 3 1 0.7 6±4.2 7 3 7.7 9±3.8 9 3 8.0 3±3.8 4干预组 4 1 1 0.8 1±3.7 2 5.8 8±1.0 2 1 6.8 0±5.4 6 9.1 6±3.8 9 3 7.9 3±4.7 1 5 6.7 7±4.8 4 t 0.1 3 7.4 7 0.1 7 1.7 5 0.1 4 1 9.1 1 P 0.9 0 0.0 1 0.8 7 0.0 8 0.8 9 <0.0 1组别 n 空腹血糖(m m o l/L) 餐后2 h血糖(m m o l/L)

