神经介入治疗缺血性脑血管疾病的临床疗效
郑卜毅 郑伟明
(温州医科大学温州市第三临床学院;温州市人民医院神经外科 温州 325000)
缺血性脑血管疾病是因血流动力学出现障碍或是脑血管壁发生病变后引发脑组织血液供应不畅的疾病,患者脑部组织因缺氧缺血而出现软化甚至坏死,最终导致不同程度的短暂性甚至永久性损伤[1]。缺血性脑血管疾病发病率、致残率及死亡率均较高,是仅次于癌症造的死亡[2]。现阶段对于缺血性脑血管疾病的治疗主要依靠内科常规治疗与外科介入治疗,内科常规治疗主要使用药物为预防,而外科治疗有创伤且合并各类并发症等,故两种方式各有优缺点,患者的接受程度也不尽相同[3]。随着介入治疗在国内的逐渐成熟,其微创、安全、并发症少等特征不断被广大的医务工作者与患者接受。我院对76例缺血性脑血管疾病患者的神经介入治疗进行了回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
将2015~2016年因缺血性脑血管疾病入院治疗的76例患者纳入研究,根据治疗方式不同分为对照组40例与观察组36例。所有患者均满足:(1)中国急性缺血性脑卒中诊治指南拟定的诊断标准[4];(2)经头颅CT血管造影确诊;(3)发病6h内入院治疗。排除:(1)对抗血小板聚凝类药物过敏者;(2)多发性脑梗死者[5];(3)严重精神或神经类疾病患者;(4)严重心、脑、肾功能不全者。对照组男27例,女13例;年龄38~79岁,平均年龄(65.3±9.6)岁;其中脑梗死29例,糖尿病10例,肥胖4例。观察组男25例,女11例;年龄42~84岁,平均年龄(64.9±10.2)岁;其中脑梗死25例,糖尿病9例,肥胖5例。两组患者在性别比、年龄、合并症比较上,差异无统计学意义(P>0.05),具有可比性。本次研究已通过我院伦理委员会批准,且告知患者及家属并签署知情同意书。
1.2 治疗方法
对照组入院后给予常规内科治疗,口服脑保护、稳定动脉斑块、抗血小板、改善为微循环、活血化瘀及降脂药物。
观察组在对照组的基础上给予神经介入治疗,常规消毒,选择动脉搏动明显部位进行穿刺,随后局部麻醉,对穿刺点进行按压后,采用肝素将引导官清洗备用,并将其置入穿刺部位的血管内进行相应的操作。选择内径为2mm的引导管通过主动脉向椎动脉或颈动脉送入,同时根据患者的情况选择合理的微导管,并将其插入相应的动脉,直到送入病灶处。采用数字显影技术对患者的病变部位进行术中观察,一旦确定后,可将药物、栓塞及扩张治疗等按顺序进行,术后对穿刺部位进行止血、包扎,密切观察患者的生命体征及相应症状。
1.3 观察指标
经X线透视下对两组患者治疗后的血管进行检查,确认血管再通情况,包括完全再通、部分再通与未通。完全再通:各个分支血管达到完全显影;部分再通:栓塞部位后端的血管部分显影;未通:栓塞部位后端的血管不显影[6]。采用临床神经功能缺损评分标准(NHISS)对患者治疗前后进行评价,包括意识、水平凝视功能、言语、上肢肌力、手肌力、下肢肌力、步行能力7大项,总分0~45分:轻型0~15分,中型16~30分,重型31~45分[7]。随访两组患者治疗后的并发症情况,包括卒中复发、短暂性脑缺血发作、死亡。
1.4 统计学方法
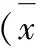
2 结果
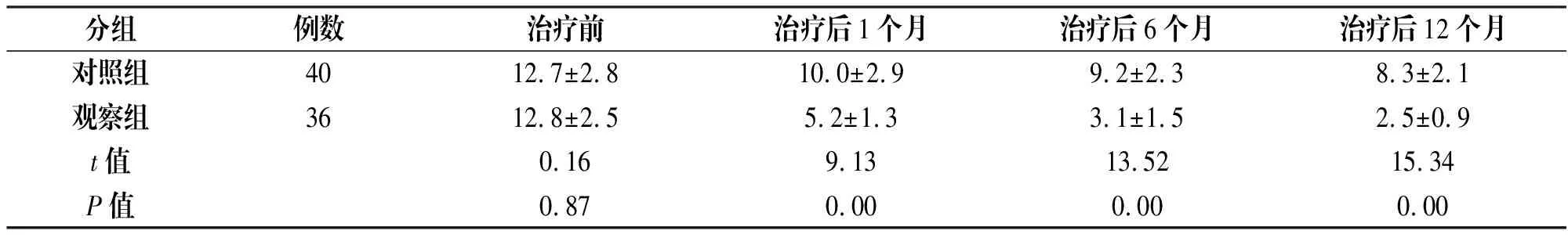
2.1 两组患者治疗前后神经功能缺损评分的比较
两组患者治疗前NHISS评分比较并无显著差异,其中对照组患者在治疗后的1、6、12月NHISS评分均略有下降;观察组患者治疗后的1、6、12月NHISS评分显著下降,且降低幅度远远高于对照组(P<0.01),见表1。
2.2 两组患者治疗后血管再通情况比较
对照组患者经常规内科治疗后血管完全再通22例,部分再通14例,4例未通;观察组患者行神经介入治疗后血管完全再通34例,部分再通1例,1例未通;观察组患者血管再通情况明显优于对照组(P<0.05),见表2。
分组例数治疗前治疗后1个月治疗后6个月治疗后12个月对照组4012.7±2.810.0±2.99.2±2.38.3±2.1观察组3612.8±2.55.2±1.33.1±1.52.5±0.9t值0.169.1313.5215.34P值0.870.000.000.00
注:两组患者治疗后1个月、6个月、12个月NHISS评分比较P<0.05,差异有统计学意义。
表2 两组患者治疗后血管再通情况比较[n(%)]

分组例数完全再通部分再通未通对照组4022(55.0)14(35.0)4(10.0)观察组3634(94.4)1(2.8)1(2.8)χ2值39.8333.104.01P值0.000.000.04
注:两组患者治疗后血管完全再通、部分再通及未通比较P<0.05,差异有统计学意义。
2.3 两组患者并发症情况比较
对照组患者随访过程中卒中复发4例,短暂性脑缺血发作4例,死亡2例,均显著高于观察组的1例、1例和0例,见表3。
表3 两组患者并发症情况比较[n(%)]

分组例数卒中复发短暂性脑缺血发作死亡对照组404(10.0)4(10.0)2(5.0)观察组361(2.8)1(2.8)0(0.0)χ2值4.014.015.10P值0.040.040.02
注:两组患者治疗后卒中复发、短暂性脑缺血发作及死亡比较P<0.05,差异有统计学意义。
3 讨论
随着我国居民生活水平的不断提升,脑血管疾病在国内的发病率也逐年上升,脑血管疾病对人群造成的残疾率与死亡率较高,属于恶性疾病,不仅对患者的神经功能与躯体功能造成损伤,甚至对家庭与社会均造成了沉重的负担,所以选择一种有效安全的治疗方式显得更为重要。随着医疗水平的不断进步,脑血管病的临床研究也日益深化,治疗手段多样化。有研究指出,患者在脑血管病发病的6h内进行及时地对症治疗,能有效疏通血流,防止脑组织因缺氧缺血而出现不可逆损伤,对急性期中风患者的救治及预后具有重要意义。但在临床工作中,我们发现能进行溶栓治疗的患者毕竟是少数,大部分患者都是在发病的6小时后才入院治疗,耽误了治疗的最佳时机。而神经介入治疗作为一种新型的、安全的、有效的手段开始在脑血管疾病的治疗中崭露头角。
神经介入治疗是利用血管的自然管腔,采用动脉或静脉插管的方式,对颈部及颅内脑血管疾病进行治疗的一种手段,安全且微创。神经介入治疗对患者造成的创伤较小,相比传统的开刀治疗,不仅恢复更快、并发症更少且治疗效果更佳,已经成为目前治疗脑血管疾病中不可替代的手段。在介入治疗过程中,采用动脉溶栓可直接对血管进行疏通,消除梗死;并且神经介入治疗对于大部分患者均有适应症,无论是慢性病患者或老年患者,术前只要通过评估即可,但存在严重心、脑、肾功能不全的患者及深度昏迷的患者不可行。本次研究发现,神经介入治疗的血管再通率高,效果满意。随访过程发现观察组卒中复发、短暂性脑缺血发作均为1例,无死亡,证明了介入治疗的安全性。
综上所述,神经介入治疗缺血性脑血管病效果确切,不仅能提高患者的血管再通率,同时改善神经功能缺损的现象,降低并发症的发生,是一种值得临床推广的治疗方式。

