腹腔镜与开腹右半肝切除治疗肝肿瘤疗效比较的Meta分析
江松,王兆映,欧明瑞,庞青,崔培元
(蚌埠医学院第一附属医院 肝胆外科,安徽 蚌埠 233000)
Reynolds于1985年首次报道了腹腔镜在胆囊切除术中的应用[1],1991年Reich等[2]报道了首例腹腔镜肝脏切除术。以后,腹腔镜技术在外科手术中的应用不断增加。2008年在美国路易斯维尔召开了具有里程碑意义的第一次腹腔镜肝脏手术国际会议,推荐腹腔镜肝切除用于孤立的、直径<5 cm和位于肝脏第II~VI段的肿瘤[3]。自那以后全球腹腔镜肝切除的报告数量逐渐增加。2013年我国腹腔镜肝切除专家共识提出,虽然我国开展腹腔镜肝切除的中心较多,但大多局限于肝脏楔形切除或局部切除[4]。2014年在日本盛岗召开的第二次腹腔镜肝脏手术国际会议提出腹腔镜肝切除可以作为小范围的肝切除的治疗标准,然而大范围的肝切除仍处于探索阶段[5]。目前已有相当数量的Meta分析对腹腔镜肝切除与开腹手术进行了比较,初步显示了腹腔镜的优势。然而,这些Meta分析中所涉及的研究大多是小范围的肝切除,并且在切除范围、部位等方面并没有很好的限定[6-12],所得出的结论可能不适用于大范围的肝切除,如半肝切除。目前腹腔镜在左半肝切除方面的优势已有报道[13-14]。而关于腹腔镜右半肝切除(LRH)与开腹右半肝切除(ORH)比较的报道大多为回顾性的、单中心报道,LRH的安全性和有效性仍有争议。因此,本研究通过Meta分析对LRH与ORH的临床效果进行比较分析。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入标准 ⑴ 文献报道了LRH与ORH在治疗肝肿瘤方面的比较;⑵ 关于两种手术要有足够的数据,每组例数不低于10例;⑶语种包括中文和英文。
1.1.2 排除标准 ⑴ 文献报道的数据只是腹腔镜手术或者开腹手术之一,没有对比;⑵ 腹腔镜辅助或机器人辅助下右半肝切除;⑶ 综述、评论、病例报告等非对照性研究的文献;⑷ 同一研究中心或同一作者重复发表的文献。
1.2 检索策略
检索的英文数据库有PubMed、Embase、Web of Science,中文数据库有知网、万方、维普,最后检索的时间为2018年4月28日,中文检索词:腹腔镜右半肝切除、开腹或传统右半肝切除、肝肿瘤或肝癌。英文检索词:Laparoscopic Right Hepatectomy,Laparoscopic Right Liver Resection,Laparoscopic Right Hemihepatec to my,Laparoscopic Right Lobectomy,Open Right Hepatectomy,Open Right Liver Resection,Traditional Right Hepatectomy,Traditional Right Liver Resection, Hepatocellular Carcinoma, Liver Cancer, Hepatic Tumor。根据检索所得到文献的参考文献进行再检索,以提高符合条件的文献检出率。
1.3 资料提取及文献质量评价
按照事先制定好的数据提取表进行数据提取,包括:第一作者、国家、数据收集时间、性别、年龄、例数、中转开腹人数等;采用Newcastle-Ottawa Scale(NOS)进行文献质量评价,分别从选择性、可比性及暴露3个方面进行文献质量评分,总分9分,当得分≥7分认为是高质量,<7分为低质量,从而评估所纳入研究及结果的可靠性。
1.4 统计学处理
评估指标包括:术中出血量、手术时间、输血率、并发症、病死率、住院时间、手术切缘、肿瘤大小。采用RevMan 5.3统计软件进行统计分析。通过I2来评价异质性,若多个研究具有同质性(P>0.10,I2<50%),则使用固定效应模型计算合并统计量。若多个研究具有异质性(P<0.10,I2>50%),则使用随机效应模型。二分类变量采用比值比(odds risk,OR)进行统计分析,连续型变量采用加权均数差(weighted mean difference,WMD),各效应量均给出95%可信区间(confidence interval,CI),P<0.05为差异有统计学意义。
2 结 果
2.1 文献检索结果
最终纳入7篇文献[15-21],其中中国2篇,法国2篇,韩国1篇,英国1篇,美国1篇,共472例患者,其中LRH组207例,ORH组265例。文献筛选流程见图1,纳入文献的基本特征见表1。

图1 文献筛选流程图Figure1 The literature screening process
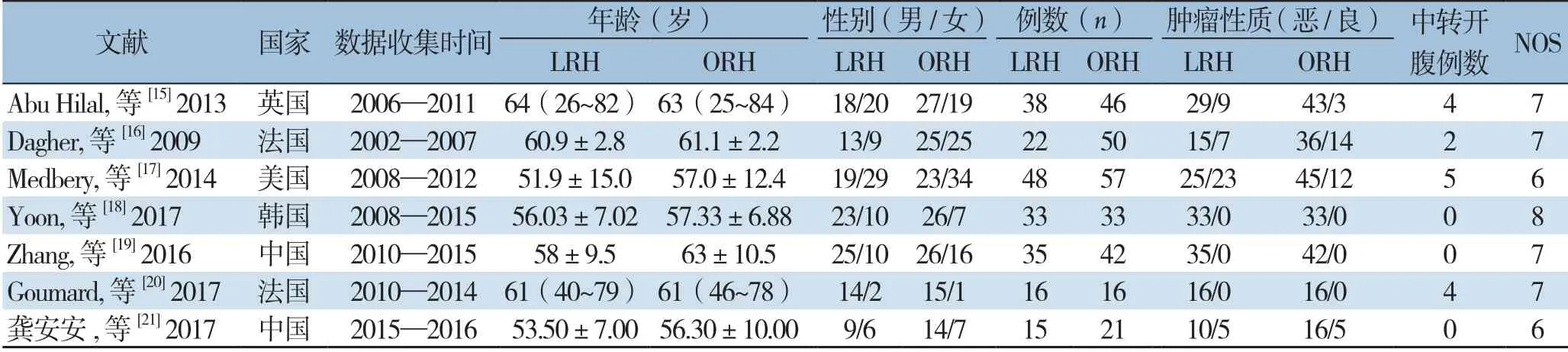
表1 研究及患者基本特征Table1 The general characteristics of the included studies
2.2 术中指标
2.2.1 术中出血量 共纳入7项研究[15-21],472例患者,组间有明显异质性(I2=82%),采用随机效应模型。Meta分析结果显示,LRH术中出血量较 ORH 少(WMD=-166.14,95%CI=-254.59~-77.68,P=0.0002)(图2)。
2.2.2 手术时间 共纳入7项研究[15-21],472例患者,组间有明显异质性(I2=93%),采用随机效应模型。Meta分析显示,LRH较ORH手术时 间 长(WMD=51.39,95%CI=14.88~87.90,P=0.006)(图3)。
2.3 术后结果
2.3.1 输血率 共纳入3项研究[15-16,20],188例患者,无异质性(I2=0%),采用固定效应模型。Meta分析结果显示,LRH与ORH的输血率无统计学差异(OR=0.68,95%CI=0.31~1.47,P=0.32)(图4)。

图2 术中出血量比较Figure2 Comparison of the intraoperative blood loss

图3 手术时间比较Figure3 Comparison of the operative time

图4 输血率比较Figure4 Comparison of the e transfusion rates
2.3.2 术后并发症 共纳入6项研究[15-18,20-21],395例患者,无异质性(I2=1%),采用固定效应模型。Meta分析结果显示,LRH术后并发症较少(OR=0.35,95%CI=0.21~0.57,P<0.0001)(图5)。
2.3.3 术后病死率 共纳入4项研究[15-17,20],293例患者,无异质性(I2=0%),采用固定效应模型。Meta分析结果显示,LRH与ORH术后病死率无统计学差异(OR=0.47,95%CI=0.14~1.53,P=0.21)(图6)。
2.3.4 住院时间 共纳入7项研究[15-21],472例患者,组间有明显异质性(I2=71%),采用随机效应模型。Meta分析显示,LRH术后住院时间短于 ORH(WMD=-4.97,95%CI=-6.13~-3.81,P<0.00001)(图 7)。

图5 术后并发症比较Figure5 Comparison of the postoperative complications
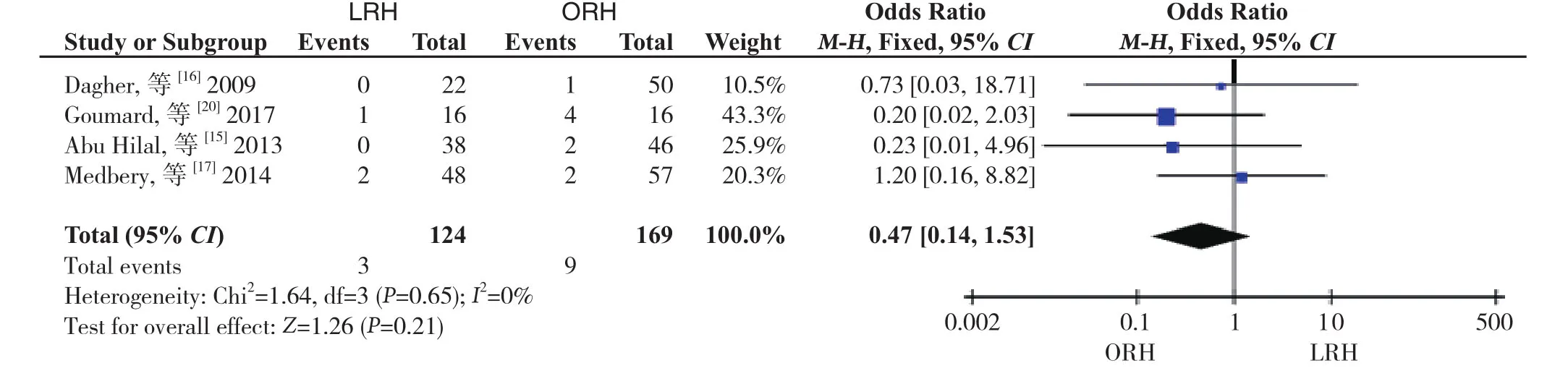
图6 术后病死率比较Figure6 Comparison of the postoperative mortality

图7 住院时间比较Figure7 Comparison of the length of hospital stay
2.4 肿瘤学指标

图8 手术切缘比较Figure8 Comparison of the surgical margin
2.4.1 手术切缘 共纳入4项研究[16,18,20-21],206例患者,组间有异质性(I2=76%),采用随机效应模型。Meta分析显示,两组手术切缘无明显差异(WMD=0.80,95%CI=-1.53~3.12,P=0.50)(图8)。
2.4.2 肿瘤大小 共纳入6项研究[16-19,20-21],388例患者,组间有异质性(I2=60%),采用随机效应模型。Meta分析结果显示,两组肿瘤大小无统计学差异(WMD=-4.98,95%CI=-12.62~2.66,P=0.20)(图9)。
2.5 敏感度分析
敏感度分析采用逐一排除文献的方法,虽然在排除过程中每组异质性有不同程度的降低,但是仍然较高,并没有检测到导致异质性的来源,如果纳入文献数目足够多,可以通过亚组分析、Meta回归等进行进一步分析异质性高的原因。
2.6 发表偏倚
发表偏倚是基于手术时间、住院时间、术后并发症、肿瘤大小等4组数据做出的漏斗图(图10),4张漏斗图没有显示出显著的发表偏倚。

图10 发表偏倚分析 A:手术时间图;B:住院时间图;C:术后并发症图;D:肿瘤大小Figure10 Publication bias analysis A:Operative time; B:Length of hospital stay; C:Postoperative complications; D:Tumor size
3 讨 论
目前,腹腔镜技术在阑尾、胃、结直肠切除及疝修补术等方面应用较广泛,而在肝脏手术方面的应用则发展相对较慢,主要原因在于肝实质离断过程中的出血、气腹状态下肝静脉气体栓塞的形成以及恶性肿瘤情况下手术切缘问题等[22-24]。然而随着腹腔镜技术的发展,近年来腹腔镜肝切除的报道不断增加。最近Cai等[25]统计了我国研究机构发表在PubMed上的文献,共报告了4459例腹腔镜肝切除,其中半肝切除占报告病例的15.6%。从国内外的专家共识方面看,腹腔镜小范围的肝切除已受到提倡,而对大范围的肝切除仍建议持谨慎态度[4,5]。我们搜索了国内外发表的LRH与ORH的对比研究,对两种手术的临床疗效进行比较分析。
本Meta分析显示,LRH术中失血量较少。导致腹腔镜肝切除手术难度较大的原因之一是术中出血,这也是导致其中转开腹的主要原因[24-26]。LRH的失血量较少可能是由于腹腔镜的高清晰度及其放大作用在术中可以更好的识别血管以及止血技术的进步[27]。其他一些关于腹腔镜肝切除与开腹手术比较的报道也显示了类似的结果[7-12]。
此外,LRH术后并发症较ORH少,这可能得益于腹腔镜手术的损伤较小,而开腹手术腹部切口大,术野暴露时间长,容易导致电解质紊乱,较大切口术后引起的疼痛可能影响排痰,容易导致肺部感染等[28],Novitsky等[29]的一项研究认为腹腔镜手术损伤较小,引起的免疫抑制较低,术后发生感染等并发症的风险可能减少。此外,有研究[30-31]表明,失血量是肝切除围术期发病率和病死率的预测指标,失血量和输血的增加,术后发生并发症和死亡的风险也相应增加,而LRH失血量较少,这些因素可能是LRH术后并发症较少的原因。
于此同时,LRH术后住院时间较ORH短,这可能与腹腔镜术后胃肠道功能恢复较快,通气及进食较早以及并发症少等因素有关[21,27,32]。而两组的输血率、病死率、手术切缘及肿瘤大小等并无显著差别。
然而,本Meta分析显示,LRH的手术时间较长。从之前发表的Meta分析结果来看,腹腔镜手术时间与开腹手术无显著差别[9,12,33],甚至较开腹组时间短[7],这可能与肿瘤位置及切除范围有关,因为我们注意到在较大范围的切除,如半肝切除,腹腔镜手术组显示了较长的手术时间[14,34]。由于传统的开腹手术开展时间较长,技术较成熟,而腹腔镜半肝切除手术复杂,切除范围较大,学习曲线较长[35]。近年来随着腹腔镜技术的进步,关于LRH的手术入路、出血的控制、术中肝脏的悬吊等方法的不断介绍,促进了LRH的经验交流[36-41],这将对进一步发挥腹腔镜的优势及缩短手术时间起到重要作用。
本Meta分析的优势:综合了目前关于LRH与ORH的报道,结果可能为临床工作提供参考。然而此篇Meta分析存在以下不足,首先,纳入的文献都是回顾性的,质量较低,且截止目前,关于LRH与ORH对比的文献报道较少,这在一定程度上限制了结论的效价。其次,在纳入的文献中,肿瘤性质不全是恶性,这可能导致偏倚的产生。此外,纳入的文献中关于长期预后方面的数据报道较少,无法对比两种术式的长期效果,仍需以后的研究加以比较。最后,从本Meta分析结果中可以看出术中出血量、手术时间、住院时间等异质性较高,经过敏感性分析后并没有发现异质性高的原因,笔者认为这可能与不同国家、医院及医生技术水平等因素有关。
综上所述,LRH治疗肝肿瘤是安全和有效的,然而由于纳入文献数目及质量有限,这一结果需大量高质量的研究予以验证。
(本文编辑 姜晖)

