单孔腹腔镜联合经会阴入路乙状结肠代阴道成形术
田渤涛 李索林 石 彬 孙 驰 刘 琳 杨晓锋 张永婷
(河北医科大学第二医院妇科,石家庄 050000)
Mayer-Rokitansky-Küster-Hause综合征(Mayer-Rokitansky-Küster-Hauser syndrome,MRKHS)是一种先天性阴道发育不全,常以青春期无月经而确诊,是阴道重建术最常见的手术指征。乙状结肠代阴道成形术是可选术式之一,优势在于可提供充分阴道长度和宽度、自身润滑且不萎缩[1,2]。1996年Ohashi等[3]报道首例腹腔镜辅助乙状结肠代阴道成形术治疗先天性阴道闭锁,此后,腹腔镜手术治疗MRKHS的可行性得到不断证实[4~6]。尽管传统腹腔镜乙状结肠代阴道成形术是一种微创手术,但仍存在一些弊端,包括为创建操作通道需要多个小切口和提出乙状结肠的腹部切口。为外表更美观,医生们已经开始采用经自然腔道或单切口腹腔镜手术以减少切口,从而取代传统腹腔镜手术的多个切口[7]。2013年7月~2017年12月我们通过技术改进,施行经脐单孔腹腔镜联合经会阴入路乙状结肠代阴道成形术25例,报道如下。
1 临床资料与方法
1.1 一般资料
本组25例,年龄19~31岁,(25.5±2.1岁)。均以青春期无月经来潮诊断MRKHS,第二性征表现正常,有典型的女性毛发生长,子宫缺如或有始基残留,外阴外观正常,在阴道开口处有深1~3 cm凹陷。术前进行遗传评估未发现异常,腹部超声、CT扫描无正常子宫,排泄性静脉肾盂造影检查未见异常。
病例选择标准:确诊MRKHS,无腹部手术史及严重心肺疾患。
1.2 方法
手术方案获得我院伦理委员会审核批准并取得患者知情同意。术前3 d低渣半流食、口服甲硝唑。每日等渗盐水洗肠,术日当天清洁洗肠。术前1 h预防性应用广谱抗生素。
气管内插管全身麻醉,取截石位以利于同时做腹会阴联合手术。脐中心切开置入5 mm trocar,放置加长30°腹腔镜进行诊断性探查。然后手术床调整至头低30°及左侧略抬高便于移出盆腔内小肠。在阴道前庭凹陷最深处做U形切口,以食指在直肠和尿道或膀胱间隙向直肠膀胱凹陷处钝性分离进入盆腔建立隧道,腹腔镜下沿此隧道向盆腔放置多通道套筒(TriPort,图1)。持镜者站于患者右侧,术者站于病人两腿之间经会阴操作,左手使用1把5 mm加长弯曲抓钳,右手使用1把分离器械(5 mm LigaSure或超声刀)。通过透视法检查乙状结肠及其血供情况,确定游离切取移植肠段及长度。切开乙状结肠系膜内侧浆膜,在骶骨岬水平进入位于内脏和盆壁系膜之间的无血管平面,钝性分离肠系膜下动静脉使其远离后腹膜腔;继续解剖游离乙状结肠和降结肠外侧附着;完全游离乙状结肠后,预留带系膜血管蒂的乙状结肠12~15 cm,经会阴12 mm封盖通道置入60-3.5 mm内镜线型切割钉合器(北京瑞奇医疗器械有限公司,批文号:京械注准20172080617)横断和封闭乙状结肠远近端(图2)。经会阴切口保护套拖出游离的降结肠远端,打开肠腔放置圆形吻合器之钉钻头并荷包缝合固定(图3)。还纳降结肠远端,重新安置多通道封盖并重建气腹,经会阴腹腔镜下经直肠置入圆形吻合器,经脐放入抓钳将钉钻头的订座安装到圆形吻合器经直肠穿出的矛端,完成腹腔内结直肠端端吻合恢复肠道的连续性(图4)。去除会阴隧道TriPort,拖出带血管蒂乙状结肠移植段至会阴切口,打开拖出端肠管后可吸收缝线完成结肠会阴吻合成形新阴道(图5)。将阴道支撑模具(直径32~38 mm,长15 cm)置入新建阴道内从而维持足够的空间。最后腹腔镜观察盆腔,确保乙状结肠移植段血供。去除脐部trocar结束手术。
术后静脉应用广谱抗生素2~3 d,禁食2~3 d,随后进流食或半流食,术后5~7 d恢复正常饮食及活动后出院。出院前每位患者均接受复查一次,通过探针测量阴道口到重建阴道顶端的距离来确定重建阴道的长度。建议每晚用0.1%苯扎溴铵溶液清洗阴道及阴道内放置模具直至6个月后建立正常性行为。术后2、6、12个月及每年一次定期随访,随访内容包括性行为、润滑剂使用情况、性交疼痛程度、排尿、排便困难情况和使用阴道模具等情况。
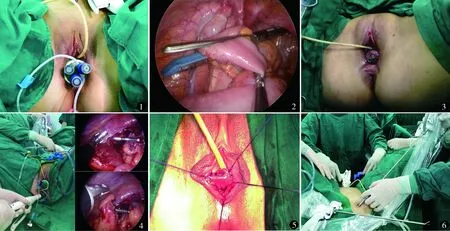
图1 经会阴通道放置1个TriPort 图2 经会阴套管置入线型钉合器横断乙状结肠两端 图3 提出降结肠远端放置钉钻头 图4 经直肠置入吻合器完成结直肠端端吻合 图5 成形的新阴道有良好的外观 图6 经脐单孔联合经会阴入路杂交手术外观
2 结果
25例均顺利完成经脐单孔腹腔镜下联合经会阴入路的杂交手术(图6),术中发现1例回肠梅克尔憩室和1例右侧腹股沟疝同时手术,无术中意外发生。手术时间110~210 min,(152.6±13.3) min。3例发生术后并发症:1例盆腹腔积血,再手术引流;1例术后新阴道放置支撑磨具穿透后壁及直肠前壁再手术修补直肠,重新截取回肠代阴道成形术;1例术后新阴道肠管迟发坏死脱落保守治疗待其上皮修复。术后住院5~13 d,(7.5±0.7)d。25例均通过手术获得有功能的阴道,出院前测量重建阴道长度12~15 cm,(13.26±0.74)cm,宽度3.8~4.4 cm,(4.02±0.23)cm。21例随访6~36个月,除1例迟发坏死上皮修复外无阴道回缩,所有患者对手术效果表示满意,21例建立正常性行为,手术与第1次性交时间间隔至少3个月以上,均未发生由于性交疼痛导致阴道挛缩、狭窄或自发性阴道出血。
3 讨论
MRKHS可在青春期诊断,但治疗却常常被推迟至发生性行为之前。治疗方法包括手术或非手术,需要根据患者的需要、动机及手术可获得的效果选择个体化治疗方法[8]。任何治疗方法目的都是要创建一个有足够直径、长度、轴向以及正常分泌或润滑物以适应性交的通路。作为非手术技术Frank法的优势是可避免手术,但需要很长时间置管顶压且重建阴道的长度有限,不易被年轻女性所接受。各种手术方法的相关报道有许多,效果取决于术后的解剖和功能,比较常用的术式包括劈离或全层皮瓣移植、膀胱或颊黏膜移植、局部外阴皮瓣和肠管移植等[9~12]。使用带蒂乙状结肠段移植行阴道成形术是矫正MRKHS的首选,与其他技术相比,乙状结肠代阴道成形术能创建一个可自我润滑且形状合适的阴道,且无须术后长期扩张。乙状结肠肠壁厚、直径大、耐摩擦,相对小肠、膀胱黏膜或皮肤移植物能更好地承受摩擦,且术后护理简单、容易。由于可获得长度合适、血供良好的再造阴道,并可避免诸如回缩、变窄等并发症,因此,乙状结肠作为一种带蒂移植物用来创建阴道是行之有效的,本组未发生术中或肠道相关并发症,阴道口外观自然,患者对手术治疗效果非常满意。我们认为良好的术前肠道准备、丰富的肠道手术经验和应用钉合吻合切割器处理肠管是避免手术并发症不可缺少的先决条件。
随着腹腔镜技术的应用与发展,腹腔镜下切取一段乙状结肠创建新阴道与开腹手术效果相同[3~6]。然而,传统腹腔镜乙状结肠代阴道成形术需要3~5个trocar,许多患者感到术后多处切口短暂疼痛,特别是还需要左下腹4~6 cm切口用于处理结肠和准备吻合,甚至会造成下腹壁动脉损伤。经自然腔道和经脐单孔腹腔镜手术是高级内镜技术的最新分支,可通过减少trocar数量和取出标本所需切口的长度来弥补传统腹腔镜手术的局限性。我们使用以上2种技术并进行技术创新,通过脐、会阴和直肠联合手术在经脐腹腔镜下完成乙状结肠的游离、移植和吻合。为此,我们使用一种开放式放置在阴穴通道的新一代套筒系统完成手术,该套筒封盖上有一个12 mm和2个5 mm可塑形通道及2个进排气孔,交替使用传统腹腔镜凝切器械和加长可弯曲腹腔镜器械完成经会阴乙状结肠代阴道成形术是可行的。通过调整患者的体位使其左侧升高,从而使大部分小肠移出手术视野。利用腔镜透视技术,我们能够清楚地识别乙状结肠区域的血管走行和位置;游离降结肠远端可通过穴道从会阴提出而不需要在腹壁另做开放切口。这种杂交联合手术与标准腹腔镜手术相比减少腹壁创伤并提供良好的美容效果。然而,单切口腹腔镜手术也存在一些缺点,如由于器械的相互碰撞而限制其移动范围,游离乙状结肠或切断直肠较困难[7],因此,我们借助会阴通路改进单切口腹腔镜乙状结肠代阴道成形术,这类似于经自然腔道手术的构架,单独经脐放置腹腔镜能够清晰暴露手术视野,通过会阴放入操作钳及内镜切割吻合器能够很容易地游离并切断乙状结肠两端,避免与腹腔镜拥挤交叉碰撞的“筷子效应”;同时术中创建的这一会阴通路为之后的阴道成形术提供解剖基础。常规腹腔镜辅助乙状结肠代阴道成形术的手术时间203~312 min[3~6],本组手术时间仅(152.6±13.3)min,经会阴入路操作明显缩短手术时间,在不增加腹壁切口的基础上降低手术复杂性和技术上的难度,所以该技术适用于乙状结肠代阴道成形手术。此外,该技术还有良好的美容效果,可能对于年轻女性患者显得尤为重要,因腹壁上无可见瘢痕,更能体现以人为本,不仅治愈病痛,同时减轻心理障碍。
总之,经脐单孔腹腔镜联合经会阴入路乙状结肠代阴道成形术治疗MRKHS安全、可行。通过会阴入路放置一个TriPort避免与腹腔镜拥挤,简化操作的同时牵出乙状结肠移植段形成新阴道,使技术难度降低且无须额外腹壁切口,解剖和功能效果令人满意。

