丝裂霉素C在小梁咬切器辅助下泪点息肉切除术中的应用
王兴存 朱立强 尤兆山 张广峰 杨海青 石德光 左文渊
泪点息肉是临床上导致患者长期、慢性泪溢的常见原因之一,若排除其他原因引起的泪溢,单纯泪点息肉引起者手术切除是较有效的治疗方法。近年来,切除泪点息肉的术式大致分为:单纯息肉切除术(一剪法、环钻法、针刺割法、电解法、Nd:YAG激光法等)、泪小点成形术(三剪法、咬切法等)[1-3]。上述方法虽能切除息肉,但仍存在一些不足,如术后泪点环形弧度不理想、破坏了泪小点的解剖结构、无法有效预防息肉复发、基层医院因条件限制而无法开展(不具备Nd:YAG激光设备等)。为探索并解决息肉复发和保留泪小点生理结构的问题,寻求更适合在基层医院开展的术式,本研究采用丝裂霉素C联合小梁咬切器辅助下治疗泪点息肉取得良好治疗效果,现将结果总结并报告如下。
1 资料与方法
1.1资料
1.1.1一般资料选取2009年1月至2012年6月在中国人民解放军第三二二医院诊治的118例下泪点息肉患者为研究对象。根据患者年龄、有无基础疾病、身体状况等因素,采用不平衡最小指数法将研究对象进行分组。观察组62例62眼(丝裂霉素C联合小梁咬切器辅助下泪点息肉切除术),其中男30例30眼,女32例32眼;左29眼,右33眼;年龄29~71(46.40±13.17)岁;病程0.5~16.0(4.46±3.03)a,同时伴上泪点息肉11眼,息肉位置以泪点划分,鼻侧33眼,颞侧21眼,睑结膜侧7眼,睑皮肤侧1眼。对照组56例56眼(小梁咬切器辅助下泪点息肉切除术),其中男27例27眼,女29例29眼;左26眼,右30眼;年龄31~72(48.27±9.56)岁;病程1.0~17.5(5.35±2.55)a,同时伴上泪点息肉9眼,息肉位置:鼻侧30眼,颞侧19眼,睑结膜侧6眼,睑皮肤侧1眼。两组患者分组均衡,差异无统计学意义(性别比较:χ2=0.000,P=0.985;眼别比较:χ2=0.001,P=0.970;息肉位置比较:χ2=0.015,P=1.000;年龄比较:t=0.873,P=0.384;病程比较:t=1.723,P=0.087)。所有手术均由同一术者在手术显微镜下完成。
1.1.2纳入标准(1)主诉长期流眼泪的患者,经裂隙灯显微镜检查符合泪小点息肉的诊断标准[4],息肉覆盖泪点面积>1/2,荧光素清除试验(flourescein clearance test,FCT)[5]提示泪液清除延迟;(2)泪道冲洗通畅,无脓性分泌物溢出,排除泪小管、泪总管、泪囊、鼻泪管阻塞性疾病;排除眼睑内外翻、球结膜松弛、倒睫、泪点瘢痕畸形、角结膜炎症、睑缘慢性炎症、泪腺疾病等;(3)无严重心脑肝肾等疾病;(4)无精神疾病;(5)无麻醉过敏史;(6)依从性好,能按时随访。
1.2方法
1.2.1术前准备术前1周用40 g·L-1硫酸妥布霉素注射液80 mg+生理盐水20 mL混合液冲洗泪道[6],术前3 d用5 g·L-1左氧氟沙星眼液(可乐必妥)滴术眼,4次·d-1,术前30 min用生理盐水妥布霉素混合液冲洗结膜囊,配制4 g·L-1丝裂霉素C备用。
1.2.2手术方法患者取仰卧位,术眼结膜囊内滴5 g·L-1盐酸丙美卡因眼液(爱尔凯因)1滴,5 g·L-1碘伏溶液常规消毒、铺巾。20 g·L-1利多卡因局部浸润麻醉泪点周围皮肤及结膜;扩张泪小点至2~3 mm,用小梁咬切器顺泪点弧度分次咬切息肉。将浸有4 g·L-1丝裂霉素C的小棉片U型包裹泪点创面(汉堡状),3 min后用20 mL生理盐水彻底冲洗;术眼涂典必舒眼膏后包扎,术毕。
1.2.3术后处理(1)标本送病理检查;(2)术后滴可乐必妥眼液7 d,每天4次,每次1滴;滴0.2 g·L-1氟米龙眼液3 d,每天4次,每次1滴;(3)术后3 d内每天用生理盐水妥布霉素混合液冲洗泪道,拭去创面的假膜,清除血凝块;(4)术后1个月内每周复诊1次,后改为每月复诊1次,术后半年改为每半年复诊1次,持续随访观察2 a。
1.2.4疗效判断标准疗效判断标准参考文献[7]。治愈:泪溢症状消失,泪小点开口通畅、位置正常、形状呈圆形或类圆形,FCT示泪液清除率(tear clearance rate,TCR)正常,泪道冲洗通畅,无返流;好转:泪溢症状减轻,泪小点开口通畅,无返流;无效:泪溢症状未消失,泪小点狭窄或膜闭。
1.3统计学方法采用SPSS 18.0统计软件包进行统计学处理。对照组和观察组的患者性别、眼别、息肉发生部位构成比等为计数资料,采用χ2检验比较。患者年龄、病程为计量资料,采用t检验比较。两组并发症发生率和息肉复发率为计数资料,采用χ2检验比较,两组疗效为等级资料,采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1病理结果对照组和观察组118例送检标本肉眼观察呈灰红色表面光滑结节状,质地柔软,表面可见血管。镜下可见表面为小立方上皮,小部分区域为扁平上皮,皮下见增生的毛细血管,边缘有纤维组织,淋巴细胞、嗜酸性粒细胞、浆细胞等炎症细胞浸润(图1、图2)。病理诊断:泪点息肉。
2.2并发症观察组术后角膜荧光素点染4眼(6.45%),对照组3眼(5.36%),2组差异无统计学意义(χ2=0.063,P=0.802),经对症治疗48 h后角膜完全修复。观察组术后泪小点水肿17眼(27.42%),对照组术后泪小点水肿15眼(26.79%),2组差异无统计学意义(χ2=0.006,P=0.938),术后1周水肿全部消退。两组均未发生泪点撕裂、泪小管炎等严重并发症。
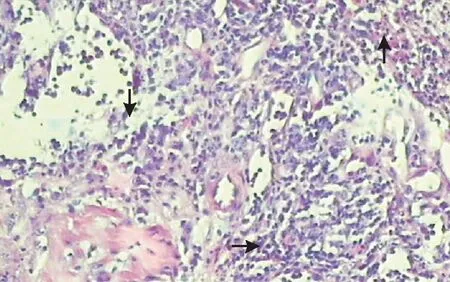
图1 光镜下观察可见增生的毛细血管(水平箭头)、炎症细胞(向下箭头)、纤维母细胞(向上箭头)(HE染色,×10)
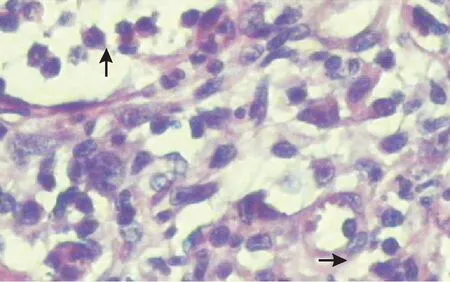
图2 光镜下观察可见炎症细胞(向上箭头)、增生的毛细血管(水平箭头)(HE染色,×40)
2.3随访观察结果术后1周用荧光素钠试纸染色,118眼泪小点周围均未见着色。随访2 a,观察组治愈51眼(82.26%),好转9眼(14.52%),无效2眼(3.23%);有效60眼(96.77%),息肉复发3眼(复发率4.84%)。对照组治愈44眼(78.57%),好转5眼(8.93%),无效7眼(12.50%);有效49眼(87.50%),息肉复发11眼(复发率19.64%)。两组间疗效比较差异无统计学意义(P=0.480),两种术式泪点息肉复发率比较,差异有统计学意义(χ2=6.167,P=0.013)。
3 讨论
泪点息肉为后天获得性眼病[8-9],多年来随着对泪点息肉病理研究的深入,其名称也经历了泪点赘片、泪点胬肉、泪点增殖膜的演变过程[10]。息肉多由炎症刺激、创伤或烧伤、局部或全身药物毒性、年龄增长等因素诱发而成[11],其中慢性睑缘炎与泪点息肉的关系最密切。Kashkouli等[12]认为,慢性睑缘炎会造成泪点组织结构改变,泪点内面的复层鳞状上皮在炎症刺激下过度分裂增殖,胶原纤维结缔组织增生,表面鳞状上皮角化,最终形成息肉引起泪点机械性狭窄、阻塞。王建强等[4]通过临床观察,将泪点息肉分为三形、三级、两期,即舌形(49.3%)、圆盖形(36.0%)、膜样(14.7%),Ⅰ级(息肉侵犯泪点结缔组织透明环,使其变窄甚至消失)、Ⅱ级(息肉组织遮盖泪小点面积<1/2)、Ⅲ级(息肉组织遮盖泪小点面积>1/2),活动期(息肉充血、肥厚)、静止期(息肉菲薄、无充血)。另外,在本研究中发现泪小点息肉的好发部位从高到低依次为鼻侧(53.39%)、颞侧(33.90%)、睑结膜侧(11.02%)、睑皮肤侧(1.69%),好发年龄为37~69岁,女性略高于男性。
泪点息肉在人群中的患病率较高(9.76%)[8],尤其在风沙比较大的北方或生活卫生条件较差的偏远地区,是导致患者慢性长期泪溢的重要原因之一,但临床接诊溢泪患者时该因素却往往被忽视,究其原因可能为:(1)对泪点息肉的认知度不够,习惯性地将泪道阻塞作为泪溢的主要器质性病变,冲洗泪道通畅即诊断为功能性泪溢或慢性结膜炎等;(2)由泪点息肉的生物学特性决定。泪点息肉质地柔软,冲洗泪道时遮蔽于泪小点开口的息肉易被冲洗针头推挤移位,针头可顺利进入泪小管,冲洗液无阻力进入泪道,从而造成泪道通畅的假象。
20世纪50年代至今,泪点息肉的治疗方法大致分为单纯切除的剪切法、环钻法、电解法、激光法、针刺割法和泪小点成形的三剪法、咬切法等[13-16]。以往术式欠缺对预防息肉复发的思考,尚宁等[17]报道泪点息肉复发率可高达25.4%。丝裂霉素C是从头状链霉菌分离出的一种抗肿瘤抗生素,具有烷化作用,与DNA分子的双螺旋形成交联,破坏DNA的机构和功能,抑制增殖细胞的DNA复制,阻止成纤维细胞产生胶原物质,从而能够防止胶原纤维血管组织的形成[18]。丝裂霉素C首次用于眼科是1967年,当时仅用于翼状胬肉术中并获得满意疗效,此后应用范围逐渐扩展到抗青光眼的滤过手术、鼻内镜下泪囊鼻腔吻合术,但目前尚无用于治疗泪点息肉的相关报道。本研究中我们尝试通过对2009年 1月至 2012年6月接诊的118例(118眼)下泪点息肉患者观察丝裂霉素C在防止泪点息肉复发方面的效果,随访观察2 a,观察组息肉复发3眼(复发率4.84%),远低于尚宁等[17]的统计结果,对照组息肉复发11眼(复发率19.64%),两种术式对比,差异有统计学意义(P<0.05)。
此外,本研究有几点体会:(1)扩张泪小点需充分,扩张至2~3 mm为宜(小梁咬切器口径为0.9 mm),操作力度均匀适中,避免过度用力破坏泪点周围环绕的富含弹力纤维的结缔组织,降低泪点的虹吸功能。若息肉造成泪点膜闭,建议用针头从中间刺破,然后再扩张;(2)将传统泪小点成形(咬切法)术式和息肉单纯切除术式相结合并略作改进,仅咬切息肉组织,既保留了泪小点生理解剖结构的完整性,又解决了传统单纯切除术后泪点环形弧度不够理想的问题。咬切过程中需注意顺泪点弧度分次咬切;(3)丝裂霉素C毒性较大,操作过程中需严格把握浓度和时间,有学者建议用0.2~0.5 g·L-1浓度[19],认为疗效与剂量关系密切,过大剂量与过长时间均会导致严重并发症。另有学者[20]进行动物实验观察发现,0.4 g·L-1丝裂霉素C是作用效果最佳的最低浓度,而3 min是最佳的作用时间。在本研究中我们采用后者方案,未出现创面延迟愈合等并发症;(4)在创面局部贴敷丝裂霉素C棉片时,我们将以往的表面贴敷改为U型包裹创面(汉堡状),保证创面接触完全,尽可能减少操作失误导致的息肉复发;(5)关于泪液导流过程中上下泪小管作用主次的问题至今仍存在争议[21-22],认为上下泪小管的功能基本相等。Nagashima等[22]通过研究睫毛嵌顿泪点的病例,发现嵌顿在下泪点的睫毛更易于从泪道系统排除,故认为下泪小管在泪液导流过程中起主要作用。因此,上泪点息肉是否需手术切除值得临床思考。本组病例中共20眼伴上泪点息肉(观察组11眼、对照组9眼),术中均未切除上泪点息肉,术后观察仅切除下泪点息肉仍有良好的治疗效果,佐证了Nagashima等[22]的观点,启示我们上泪点息肉可暂不作特殊处理。
本研究结果显示,小梁咬切器辅助的泪点息肉切除术操作简单、容易掌握、效果良好、并发症少;丝裂霉素C能有效降低泪小点息肉复发,提高手术成功率,值得基层临床推广。但由于本研究样本量较小,结论可能存在偏驳之处,有待进行多中心、大样本的深入观察及研究。

