维持性血液透析患者缺铁性贫血的危险因素及列线图模型建立
池向耿 蔡 琪 陈艳转 张文彬 丁德良
流行病学数据表明,终末期肾病(ESRD)发病率逐年攀升,2018年美国肾脏数据系统(USRDS)调查显示:ESRD发病率在人群中高达2.83%(28 278/1 000 000)[1]。近10 年以来,我国ESRD患者发病率也以每年11%的速度增加[2]。血液透析作为目前治疗ESRD的主要替代疗法,大大延长了患者的生存年限。维持性血液透析(MHD)是目前最常见的肾脏替代治疗方式[3],然而MHD只能替代部分的肾脏排泄功能,并不能完全替代肾脏的代谢及内分泌功能[4]。随着透析时间的增加,患者会出现一系列相关的急性、慢性并发症,严重影响着患者的生活质量和预后[5]。贫血是MHD患者常见并发症之一[6],随着肾功能损害程度的加重其发病率也逐渐增加。缺铁性贫血能够造成组织和器官缺血,进一步会诱发患者食欲下降、容易疲劳困乏、睡眠质量下降、认知功能降低及情绪淡漠等表现,从而严重影响患者身心健康[7],大量循证学数据显示缺铁性贫血为MHD患者预后不好的危险因素,是造成MHD患者高住院率、高死亡率的主要原因之一[8]。对MHD患者并发缺铁性贫血的风险筛查,对于MHD患者的身心健康有着重要的意义。本研究使用Logistic回归分析筛选MHD患者并发缺铁性贫血的独立危险因素。然后纳入筛选出的独立危险因素建立列线图预测模型。
对象和方法
一般资料选取2018年1月~2019年5月南方医科大学附属小榄医院肾内科收治的296例MHD患者。入选标准:(1)符合2015年《中国血液透析充分性临床实践指南》[9]关于血液透析的治疗标准,且行MHD时间>3个月;(2)年龄≥18岁。排除标准:(1)患者基本资料或者病历信息不全;(2)有精神病史或者无认知功能患者;(3)近半年内有输血或大量出血史;(4)妊娠期患者;(5)伴有活动性感染;(6)重度血液系统、肝脏和心脏疾病,及恶性肿瘤患者。缺铁性贫血采用《2012年改善全球肾脏病预后组织(KDIGO)贫血指南解读》[10]的诊断标准。
观察指标调取所有纳入患者的基本信息资料及透析相关资料,一般临床资料包括性别、年龄、体质量指数(BMI)、血脂、血糖、血压、合并用药(r-HuEPO、铁剂、叶酸、维生素B12)、合并慢性炎症、铁调素水平、婚姻状况及吸烟,透析相关资料包括透析的原发病、透析类型、透析时间及透析频率。
仪器与试剂抽取清晨空腹静脉血4 ml,3 000 r/min,离心15 min分离血清,置于-70℃保存。铁调素测定采用ELISA方法(上海卡迈舒股份有限公司,SRB181098)。将血清标本置冰上解冻,应用 ELISA试剂盒测定 C 反应蛋白(CRP)、白细胞介素6(IL-6)水平。若CRP≥250 mg/L或IL-6≥150.33 pg/mL则患者判定为合并慢性炎症。
统计学分析试验数据采用《SPSS 20.0》统计软件进行分析,计量资料采用均数±标准差描述,采用t检验,计数资料采用卡方检验,P<0.05为差异有统计学意义。筛选独立危险因素选用Logistic回归方程,列线图采用R(R3.5.3) 软件包,应用rms程序包,建立列线图预测模型。同时应用caret程序包进行Bootstrap 法做内部验证,采用rms 程序包计算一致性指数(C-index)。采用ROCR及rms程序包作ROC曲线。
结 果
基本资料入选的296例MHD治疗患者中,男183例、女113例;平均年龄56.21±6.16岁。两组患者临床基本资料及用药情况见表1。缺铁性贫血患者209例,非缺铁性贫血患者87例。缺铁性贫血患者血红蛋白(Hb)为68.56±10.58 g/L,血清铁为5.84±1.08 μmol/L、铁蛋白为9.86±2.08 μg/L、转铁蛋白结合力30.28±6.52 μmol/L。非缺铁性贫血组患者Hb为112.28±9.48 g/L。
透析相关资料两组患者的原发疾病、透析类型、透析时间及透析频率差异见表2。
预测MHD患者并发缺铁性贫血的列线图风险模型的建立通过二元Logistic回归分析,筛选出高血压、合并用药(r-HuEPO、铁剂、合用叶酸、维生素B12)、慢性炎症、铁调素、透析类型、透析时间、及透析频率为MHD患者并发缺铁性贫血的独立危险因素,与MHD患者并发缺铁性贫血相关(P<0.05)。
基于上述独立危险因素,建立预测维持性血液透析患者并发缺铁性贫血的列线图模型(图1),并对该模型进行验证(图2),预测值同实测值基本一致,说明本研究的列线图预测模型具有较好的预测能力,同时本研究使用Bootstrap 内部验证法维持性血液透析患者并发缺铁性贫血的列线图模型进行验证,C-index指数高达0.791(95%CI 0.732~0.850)(图3),说明本研究列线图模型具有良好的精准度和区分度。
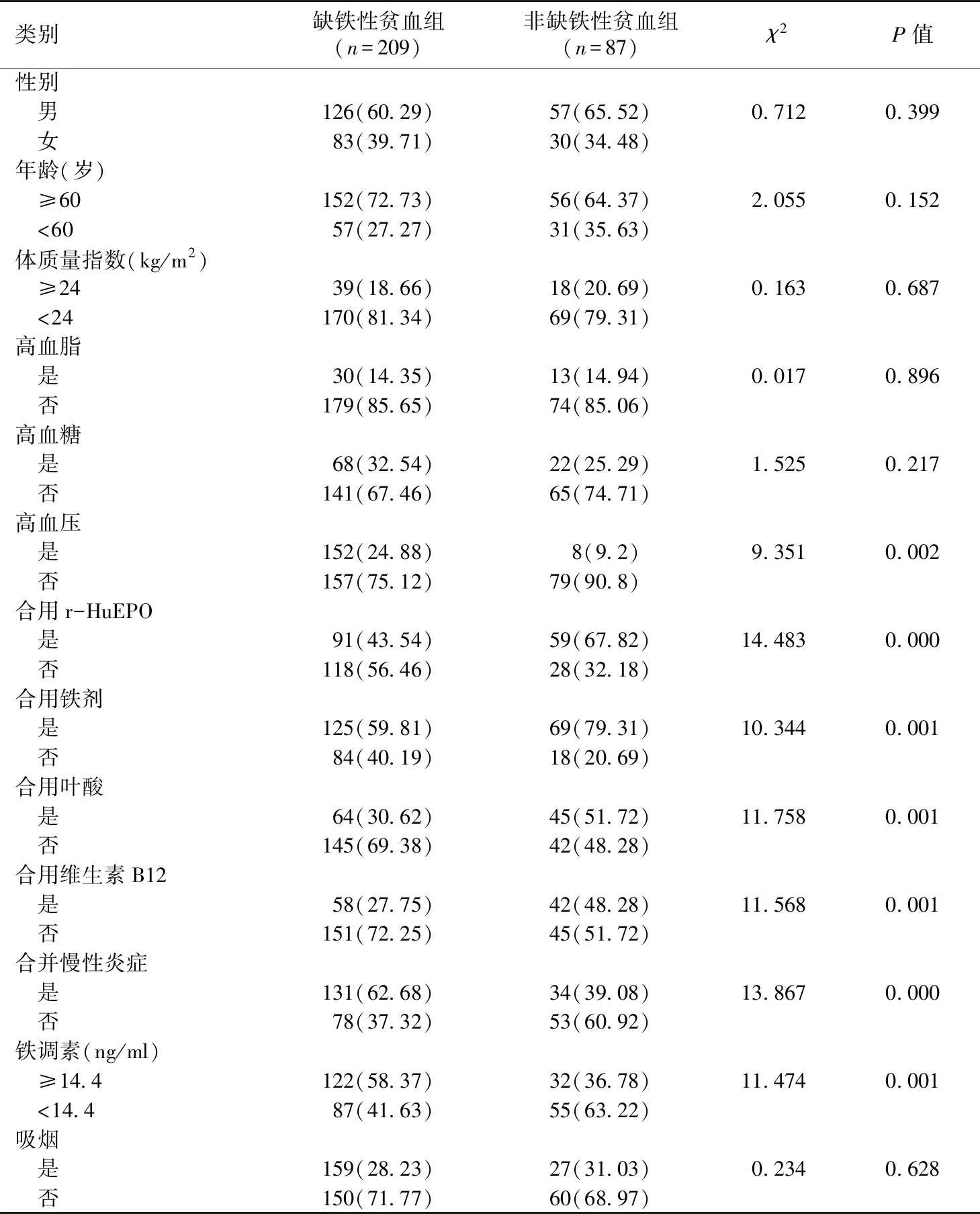
表1 两组患者临床基本资料[n(%)]

表2 两组患者透析相关资料对比

表3 多因素Logistic回归分析结果
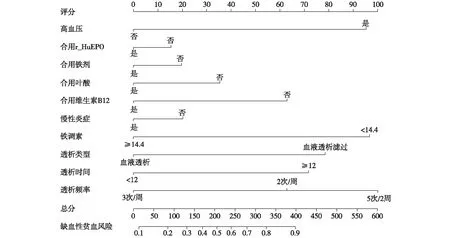
图1 预测维持性血液透析患者并发缺铁性贫血的列线图风险模型的建立

图2 列线图模型预测维持性血液透析患者并发缺铁性贫血风险的验证

图3 列线图模型预测维持性血液透析患者并发缺铁性贫血的ROC曲线
讨 论
根据国外研究数据表明,MHD 患者缺铁性贫血的发病率高达75%[11],国内一项研究报道也显示,患者透析后缺铁性贫血的发生率在60%以上[12],本研究中MHD患者发生缺铁性贫血的概率为70.6%(209/296),与国外研究的数据相近,低于国内的报道发生率,这可能与近年来我们已经意识到透析后易发生缺铁性贫血的问题,进一步采取相应的措施。机体长期处于缺铁性贫血状态会对治疗及预后造成严重的后果,正常的血红蛋白水平不仅能够改善患者的生活质量,还能够使得发生心脑血管并发症的概率降低,进而降低患者住院率及死亡率[13]。因此对于MHD患者发生缺铁性贫血的预防及治疗尤为重要,本研究根据既往研究报道的透析发生缺铁性贫血的危险因素,通过调取患者的一般基本信息及透析相关资料,较为全面筛选出MHD患者发生缺铁性贫血的独立危险因素。结果显示高血压、合用药物(r-HuEPO、铁剂、叶酸、维生素B12)、合并慢性炎症、铁调素、透析类型、透析时间、及透析频率为MHD患者并发缺铁性贫血的独立危险因素与MHD患者并发缺铁性贫血高度相关。
本研究中补充r-HuEPO平均用量为每周86 U/kg,铁剂为5~10 mg/d。研究发现合用r-HuEPO、铁剂、叶酸、维生素B12临床已广泛应用于肾性缺铁性贫血的治疗与预防,且如果缺乏叶酸、维生素B12及铁剂,会影响患者贫血的治疗[14-17]。因此在MHD期间给药,能够明显减少缺铁性贫血的发生,为MHD并发缺铁性贫血的危险因子,本研究发现高血压为MHD患者并发缺铁性贫血的独立危险因子,并且OR高达3.259,患者如果并发高血压,容易造成促红细胞生成素的脱落,进一步造成体内促红细胞生成素的不足,使得红细胞的生成减少,因此在MHD期间应密切监控患者的血压水平[18]。铁调素是在肝脏中由肝细胞产生的铁调节蛋白,通过作用于细胞膜铁转运蛋白调节十二指肠对铁的吸收及巨噬细胞铁释放,在铁代谢中起着关键的作用[19],本研究结果显示随着铁调素水平升高,发生缺铁性贫血患者随之升高,因此铁调素为其独立危险因素。机体处于炎症状态时,铁调素水平也升高[20],进一步增加了患者发生缺铁性贫血的概率,这被认为与机体的防御机制有关。血液透析主要采用类似弥散作用来清除血清肌酐、尿素氮等小分子有害物质,血液透析滤过主要是模拟肾小球滤过功能,除具有弥散作用外,还能够采用对流方式清除中大分子,使得弥散和对流有效结合[21]。相关研究报道也证实血液透析滤过对于肾性缺铁性贫血改善效果优于血液透析。随着透析时间及频率的增加,能够提高透析的充分性,进一步改善患者的缺铁性贫血状态,李振宇等[22]研究发现透析频率越高,则患者尿素氮和血清肌酐水平更低,进一步说明了透析频率的增加能够让毒素的清除更充分,因此MHD期间要根据患者情况调整好透析的时间和频率。
列线图又称诺莫图(Nomogram图)常被用于表达预测模型中各变量之间的关系[23],本研究中根据筛选的独立危险因素建立了列线图模型,医务人员可根据每项危险因素的评分预测MHD患者发生缺铁性贫血的风险,提前做好行MHD期间缺铁性贫血的预防工作。以往的研究模型都是公式化,很难应用于临床实际过程中,本研究的列线图模型简单易懂,自明性较强,具有较高的临床实践价值。
综上所述,本研究建立了MHD患者并发缺铁性贫血的危险因素分析及列线图模型,并证实对MHD患者并发缺铁性贫血的具有预测效能,但其临床意义及价值尚有待更大样本的前瞻性临床研究的证实。

