食管癌切除术后肠内营养的应用与护理措施探究
张亚平
【摘要】目的 研究食管癌切除术后肠内营养的应用与护理措施。方法 我院于2017年8月~2018年8月共计收治手术食管癌患者60例。术前将鼻胃肠管插入胃管前端的侧孔内,由手术医师将胃管与十二指肠营养管分开,胃管常规放置胃内行胃肠减压,将十二指肠营养管置于十二指肠幽门环下约10~15cm空肠内。同时针对堵管及脱落做好相对应的应对措施。结论 术后早期进行肠内营养支持是患者肠道功能恢复的有效途径,维持术后患者电解质平衡,其操作安全、经济,提高护理质量,减少并发症发生[1]。
【關键词】食管癌;肠道营养;术后应用;护理
【中图分类号】R473.73 【文献标识码】A 【文章编号】ISSN.2095.6681.2019.31..01
肠道癌患者术前禁食和应激加剧营养失调,术后电解质紊乱和免疫机体受损。食管癌切除术后肠内营养支持可以提高患者术后的营养摄取,减少术后不良反应和并发症的发生[2]。有研究表明,胃肠道患者多表现为肠蠕动减慢,是因为长期使用肠外营养液造成的。现以我院60例食管癌切除术患者对对象,探究食管癌切除术后肠内营养的应用与护理措施,现报告如下。
1 资料与方法
1.1 临床资料
选择我科2017年8月~2018年8月60例食管癌切除术患者,应用随机数表法将患者分为两组,对照组和实验组,其中男性36例,女性24例,年龄最大63岁,最小33岁。对照组患者术后实施常规禁食、补液及护理,实验组患者术后实施肠内营养支持和综合护理。两组患者在疾病类型、年龄、性别、体质量等一般资料中比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
(1)对照组患者术后给予常规禁食、补液及护理:术后1~7 d予以禁食,营养维持主要依靠葡萄糖、维生素类、脂肪乳剂营养液静脉滴注。术后第8 d开始便可给予患者流质饮食,100 ml/d,分多次口服,以后根据患者实际恢复情况逐日增加流质饮食,后逐渐过渡到半流质饮食、普通饮食。在此基础上,予以患者食管癌术后常规护理。
实验组经鼻胃管置管:术前,手术医生将十二指肠和胃管经同一鼻口插入患者胃内;术中,调整胃管位置,将营养管置于十二指肠幽门环下10~15 cm空肠内,同时于鼻翼处固定住十二指肠和胃管。术后12 h后,选择常用营养液,温度控制在37~40°最佳。经输注泵,先以20 ml/h的速度经由十二指肠给予200 mL温糖盐水,无不适者,术后24 h后,以40 ml/h开始输注营养液300 mL,若无返流等并发症,术后48 h可给予混合流质(米汤、牛奶等)150~300 mL,术后72h可逐渐增加浓度和速度,后期无异常,输注速度可增加到120ml/h,每天输入量1000 mL左右。
(2)护理:对照组实施常规护理,实验组实施综合护理①术前护理:从病情、治疗情况、手术效果对患者进行健康教育,积极配合治疗。②术后护理:在进行肠内营养的过程中,护理人员应当患者的各项指标进行密切监测,根据患者身体指标选择合适的滴速和剂量。由于营养管存在脱落的可能性,因此需要有效的固定措施,并时刻监测漏出营养管的长度。其次护理人员应使用温0.9%氯化钠溶液对营养管进行冲洗,防止堵塞[3]。
1.3 观察指标与统计学分析
统计两组患者的血清总蛋白、恢复排便时间、术后并发症发生率等指标,并进行统计学比较。统计学分析采用SPSS 18.0软件包,计量资料以(x±s)表示,用t检验,计数资料以(%)表示,采用卡方检验。P<0.05表示差异有统计学意义。
2 结 果
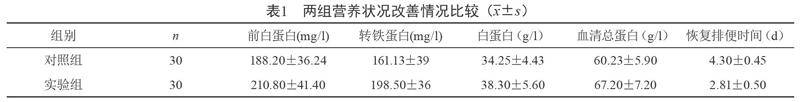
2.1 两组营养状况改善情况比较
实验组前白蛋白、转铁蛋白、白蛋白、血清总蛋白含量高于对照组,排便时间短于对照组,差异比较均具统计学意义(P<0.05),见表1。
3 讨 论
根据以往的临床数据,食管癌患者大多存在不同程度的营养不良。术后阶段的营养摄入,对后期的康复尤为关键。肠内营养对临床要求低,费用低,更能减轻患者家庭经济负担。应用肠内营养支持,符合生理要求,有利于肠道吸收,能有效促进肠黏膜细胞生长,保持肠黏膜细胞结构及功能完整,加快肠功能恢复,改善机体代谢[4]。
参考文献
[1] 王玉宇,蒋春霞,肖淼丹,et al.早期肠内营养在食管癌术后的应用研究及护理进展[J].当代护士(下旬刊),2018,25(11):29-33.
[2] 康晓艳,常海霞.食管癌患者术后应用早期肠内营养支持的临床研究[J].世界最新医学信息文摘,2018(31).
本文编辑:李 豆

