手术室麻醉苏醒护理对减少腹部手术患者全麻苏醒期躁动的临床效果
江伟容 罗石英 张玉善 利志波 朱群芳
临床对全麻苏醒期躁动定义为:当患者处于全身麻醉苏醒时期所引起一系列兴奋、躁动动作。患者处于躁动时期时,绝大多数患者无意识举动[1],当意识逐渐恢复后,患者对当时行为大多数无记忆,仅一小部分患者可回忆起少部分片段,当患者出现躁动时,患者表现为强烈挣扎、血压及心率增加,此时会表现为拔除气管导管、输液管、导尿管及胃管,为后续护理顺利开展增加一定难度,同时会影响到病情整体康复[2]。目前研究证实,对患者合理开展手术室麻醉苏醒护理,可降低苏醒躁动期发生率,利于患者后续康复[3]。文章就腹部手术患者全麻苏醒期开展手术室麻醉苏醒护理,对躁动发生情况进行以下阐述,具体如下。
1 资料与方法
1.1 一般资料
随机抽取笔者所在医院2017年1月-2019年5月收治的腹部手术患者共计60例。纳入标准:(1)所有患者均符合麻醉及各项手术指征;(2)操作中无相关禁忌证,均可正常进行沟通、交流;(3)无影响本次研究开展的其他疾病。排除标准:(1)临床资料不全;(2)对麻醉药物过敏。按照随机数字表法分为两组,各30例。对照组男18例,女12例,年龄18~72岁,平均(45.6±3.2)岁;观察组男17例,女13例,年龄19~74岁,平均(47.8±3.5)岁。两组一般资料比较差异无统计学意义(P>0.05)。本次研究经医院伦理委员会批准。
1.2 方法
对照组在术后麻醉苏醒期开展常规护理,具体忽略措施为:将患者送至普通病房待麻醉恢复,此时头部不可垫软枕,将头部偏向一侧,避免呕吐物堵塞呼吸道,对患者呼吸、心率、血压等意识情况密切观察,期间应保证尿管、引流管、胃管等各个导管通畅性,等待患者苏醒。观察组在对照组基础上联合手术室麻醉苏醒护理,具体如下:(1)术前宣教。通过术前宣教提高患者自身心理状态,术前与患者及家属之间相互沟通交流,详细阐述麻醉各项原理及过程,并重点对麻醉术后感官异常加以讲解,详细对术后各类引流管、胃管及导管作用进行阐述,早期向患者阐述各类管道所引起不舒适,需做好充足心理准备,有效缓解麻醉苏醒期患者自身焦虑及恐惧感。(2)术后舒适护理。术式完毕后,可协助患者取平卧位,避免患者神经、大血管遭受到医疗器械、体位压迫,维持呼吸道通畅性,对应用约束带患者,应适当加以放松,合理调整体位情况。对部分药物依赖患者及循环障碍人群,严密监测生命体征及意识情况,对术后苏醒期躁动期患者,加以警惕。(3)镇静药物合理应用。全麻术式开展中,应依据患者实际情况,合理应用镇静、镇痛药物,可有效减少全麻苏醒期患者躁动情况。在麻醉苏醒期,麻醉效果会慢慢消退,痛觉逐渐恢复,此时未及时开展镇痛措施患者会因疼痛出现躁动情况。因此,要求护理人员一旦发现异常及时告知医师,遵医嘱有条件开展镇痛,可缓解全麻苏醒期患者躁动状况。(4)分析监测处理动脉血气。药物残留往往会引起患者术后上呼吸道梗阻、通气不足,严重情况会出现高碳酸血症、低氧血症,引起烦躁、头痛等,引起全麻术后苏醒期躁动,此时应维持患者呼吸道通畅性,遵医嘱及时监测、处理患者动脉血气异常。
1.3 观察指标及评价标准
(1)对两组麻醉前、苏醒期临床指标进行比较,包括收缩压、舒张压及心率。(2)对两组苏醒躁动程度进行比较,分为以下几类标准评定:术后安静无躁动为0分;吸痰操作肢体躁动,予以安慰改善为1分;无刺激情况下躁动,企图拔除身上导管,需要制动为2分;反应强烈表现挣扎,需要多人强制制动为3分[4]。躁动发生率=(1分+2分+3分)/总例数×100%。
1.4 统计学处理
采用SPSS 19.0软件对所得数据进行统计分析,计量资料以(x-±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组麻醉前及苏醒期临床指标比较
麻醉前两组收缩压、舒张压、心率比较差异无统计学意义(P>0.05),苏醒期两组各项临床指标均有所提高,但观察组均低于对照组,差异均有统计学意义(P<0.05),见表1。
2.2 两组苏醒躁动程度比较
观察组躁动发生率为6.67%,低于对照组的23.33%,差异有统计学意义(P<0.05),见表2。
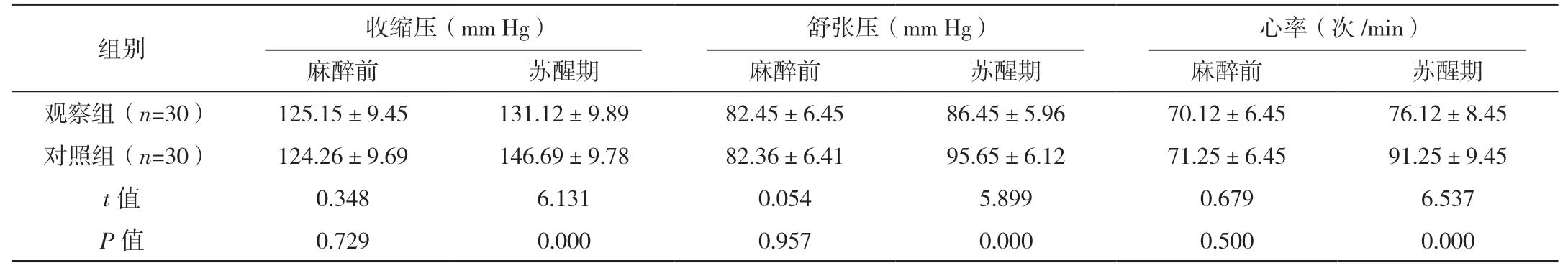
表1 两组麻醉前及苏醒期临床指标比较 (x-±s)

表2 两组苏醒躁动程度比较
3 讨论
腹部手术的麻醉方式最为常见的是全身麻醉,麻醉效果固然重要,但麻醉药物实施过程中所引起一系列不良反应相关研究值得后续深思[5]。患者全麻后苏醒期表现为感官异常,此时如何减少苏醒期焦虑及躁动的发生对患者后续病情康复显得尤为重要。全麻术后苏醒期躁动所表现临床症状为交感神经兴奋,且心率较快、血压升高及不合理肢体动作均为临床表现。同时,甚至会表现为肢体无意识动作、呻吟、哭喊及兴奋等[6]。上述行为会导致患者循环系统出现波动,引起心律增快、血压升高。会增加术后各个器官系统并发症发生率。
研究证实,对全麻腹部手术患者而言,引起躁动产生主要因素为患者未充分了解自身在麻醉苏醒期产生的各类反应,且无充足思想准备,当出现各类刺激性的诊疗操作、呼吸抑制及麻醉药效减退后产生的各类疼痛,会引起全麻术后苏醒期躁动[7]。对临床上述患者来说,早期应合理开展有效针对性措施进行干预,通过合理护理预防躁动的发生。研究表明,通过对腹部手术患者开展手术室麻醉苏醒护理,能稳定患者苏醒期各项生命体征数值,与对照组比较有明显差异[8]。术式开展前,要求和患者及家属进行沟通交流,并阐述麻醉原理及过程,重点对感官异常情况加以阐述,患者可具有一定意识,可有效降低定向力障碍及躁动发生情况,降低血压数值升高及心率增快,避免全麻所引起一系列不适感[9]。术中对麻醉观察监测及处理尤为重要,全麻后苏醒期,患者知觉逐步恢复,此时伤口疼痛会造成躁动。因此,麻醉期间要求协助医师开展镇痛评估,必要时予以充分镇痛。对苏醒期患者来说,因麻醉、镇痛及肌松药物残余效应,患者会表现为呼吸抑制、通气不足表现,对合并伴有下颌松弛、舌后坠患者,会并发呼吸道梗阻[10]。合理监测动脉血气及气道通畅度,遵医嘱予以合理干预措施,可有效降低整体并发症发生率。本研究得出,经过干预后,患者躁动评分有效下降,与对照组比较,有明显差异。术前做好解释工作,术后各项侵入性操作开展中可避免患者出现强烈反应,维持动作轻柔,减少苏醒期躁动发生及程度,利于病情整体恢复,减少意外事件发生[11]。通过对腹部手术患者全麻苏醒期针对性开展护理,有效降低麻醉苏醒期患者躁动发生率,利于患者后续病情康复,并减少术后意外事件发生[12]。
综上所述,对腹部手术全麻苏醒期时,开展手术室麻醉苏醒护理,可减少躁动发生,值得推广。

