食管超声引导下经胸微创封堵术治疗室间隔缺损的疗效研究
霍会芹,李正宏,杨晓敬
(北京市健宫医院 超声科 100000 北京)
室间隔缺损(Ventricular septal defect, VSD)是临床上最常见的一种先天性心脏疾患,主要发生于膜部或膜周部,占先天性心血管疾病的20%~30%,可单独存在,也可与其他心脏畸形并存[1]。传统体外循环下直视修补术是传统的治疗方式,但因其创伤大,且需要心脏停搏及体外循环,对手术操作及设备配置都有着极高要求。食管超声引导下经胸微创VSD封堵术以其微创、恢复快等特点得到了众多医师的亲睐[2-3]。目前用于评价微创手术效果的方法很多,本研究采用超声多普勒来评价术后心脏功能的改善情况,其结果可靠,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2014年6月—2017年2月我院收治的32例膜周型室间隔缺损的患儿的临床资料,均采用食管超声引导下经胸微创封堵术治疗,其中男13例,女19例,年龄0.5~13岁,平均(7.6±2.2)岁,体重5.90~30.10kg,平均(20.25±5.3)Kg,室间隔缺损直径(6.1±1.7)mm。
纳入标准:年龄≤14岁;入院后行2次超声心动图检查以明确诊断;血流动力学异常的膜周型VSD,直径在4~8mm;缺损边缘距离主动脉瓣下缘大于2mm;术前血生化检查未见明显异常。
排除标准:合并其他心内畸形或影响手术效果的疾病如感染性心内膜炎、心内赘生物形成等;有凝血机能障碍或无法接受抗凝治疗。
1.2 仪器设备
荷兰飞利浦IE33彩色多普勒超声诊断仪;上海形状记忆合金材料有限公司生产的膜周型VSD封堵器及输送系统。
1.3 手术方法
静吸复合麻醉成功后,将超声探头缓慢放置到食道内,距口腔10~40mm处,观测VSD的位置及大小;于胸骨下端切开,超声引导下在右心室前壁标记穿刺点,并在穿刺点外周做双荷包线,肝素化后以套管针穿刺,顺导丝进入右心室并经室间隔进入到左心室,顺入穿刺鞘管后撤出导丝,将封堵器送入左心室后释放左室面伞盘,适当回撤鞘管使伞面与左室面充分贴紧,然后推出右室封堵伞紧贴右室面,超声观察封堵器位置是否合适,是否影响周围瓣膜活动及残余分流情况。满意后释放封堵伞,撤出鞘管收紧荷包缝线,置入引流后逐层关胸[3]。
1.4 观察指标
分别于术后1、6、12个月时,通过经胸超声心动图观察血管壁内径、瓣膜处血流速度、无术后残余漏等[3]。
1.5 统计学方法
选用SPSS19.0统计软件对数据进行分析处理,计量资料以(x-±s)表示,不同时间点数据比较采用重复测量的方差分析,当P<0.05时判定为差异具有统计学意义。
2 结果
全部患儿均顺利完成手术,平均手术时间(66.8±15.3)min,术中出血量(39.7±7.1)ml,机械通气时间(4.1±1.6)d,住院时间(5.3±1.7)d。随访时间15~46个月,平均(23.5±5.2)个月,随访过程中未发现传导阻滞及残余分流现象。
术后患者的左室舒张末径、肺动脉内径、肺动脉瓣口血流速度与治疗前比较均显著降低,而主动脉瓣口血流速度则显著升高,差异具有统计学意义(P<0.05),术后6、12个月时左室舒张末径、肺动脉内径、肺动脉瓣口血流速度较治疗后1个月时显著降低,差异有统计学意义(P<0.05),见表。
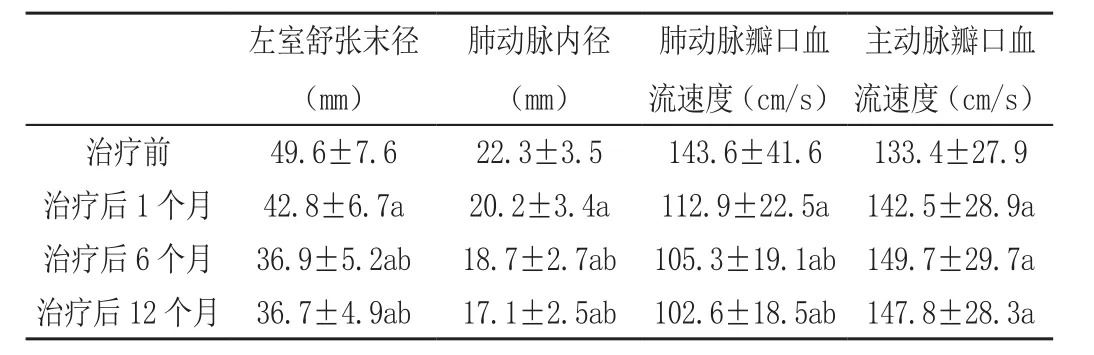
表 不同时间点超声心动图各指标变化情况(x-±s)
3 讨论
VSD的治疗方式一般包括传统开放外科修补术及经导管的介入治疗。开放手术创伤较大,术中出血多,恢复时间长,且体表瘢痕会对患儿的心理和生理发育造成长远的影响。随着小儿心脏外科介入技术的长足发展,各种微创器械逐步得到临床应用,经下肢血管的心脏介入手术亦逐步得到开展,但由于室间隔周围的解剖结构复杂,毗邻心脏瓣膜系统和传导系统,因此,经血管的介入操作风险较高。此外,低年龄患儿的血管口径较窄,经血管封堵术有时难以顺利实施。
此背景下,食管超声引导下经胸微创封堵术应运而生,该术式融合了心脏直视手术和经皮导管介入技术的优点。术中将超声探头放置到心脏后方的食管内,中间夹杂的组织较少,所发射的超声波具有极好的穿透力,而且声波的能量衰减少,术中可以清晰的动态观察到心内结构、导管及封堵伞的位置图像,规避了开放手术中视野狭小等因素对操作产生的影响[4]。胸骨下方的切口仅为1.5cm,兼顾了通道建立的便捷和机体创伤的控制。在本研究中,所有患儿均顺利完成手术,未出现因身体耐受性问题而终止手术的病例;手术时间(66.8±15.3)min,术中出血量(39.7±7.1)ml,机械通气时间(4.1±1.6)d,住院时间(5.3±1.7)d,均明显低于贺延法等[3]所报道的开放式缝合法室间隔缺损修补术的相关数据,这充分显示出经胸微创封堵术所具有的优势。
笔者在随访过程中发现,术后患儿左室舒张末径、肺动脉内径、肺动脉瓣口血流速度与治疗前比较均显著降低,而主动脉瓣口血流速度则显著升高,且术后6、12个月时左室舒张末径、肺动脉内径、肺动脉瓣口血流速度较治疗后1个月时显著降低,这说明伞状封堵器对缺损处的封堵趋于严密,不仅能较好的降低新发主、二、三间瓣反流及术后残余反流的发生,提高心脏的输出效率,降低左心房负荷和压力,逆转左心房心肌肥厚和心房扩大这一病理改变,还可以促进肺主动脉瓣及主动脉瓣功能的恢复,从而显著改善心脏功能[5]。

