超声、MRI辅诊右耳鳞状细胞癌累及腮腺、咬肌1例*
安鹏,王瑜,王启然,袁伟,蔡兰兰,许金枝,王秋阳
(湖北省医药医学院附属襄阳市第一人民医院 超声影像科,湖北 襄阳 441000)
1 临床资料
患者,女性,69岁,主诉右耳前肿块破溃出血1年余,有高血压20年、糖尿病6年、脑卒中2年病史,否认遗传病史及传染病史。
自述1年前赴缅甸东枝市旅游遭蚊虫叮咬耳前部抓挠后出血形成肿块,血糖控制欠佳,肿块渐长感染出血加重,低烧3 d,回国后自行去社区医院静脉消炎治疗3 d无效,后1年自行敷中药瘙痒不止,肿块不断破溃出血不止,局部增大,耳道粘连。
查体:T 39.1℃,嗜睡,面部及伸舌动作良好,心肺部听诊正常,胸片及心电图正常,右耳前褐色肿块局部破溃脓液且听力欠佳。专科检查:右耳前扁椭球形占位,范围约5.3 cm×4.5 cm,质软,活动度欠佳,外耳道狭窄,鼓膜未见明显异常,额镜检查未见穿孔。超声辅检并完善血常规、纯音筛查。超声检查:颈部两侧可见多个肿大淋巴结样回声,较大者大小为1.5 cm×0.6 cm(左),1.7 cm×0.7 cm(右)。右耳皮下距体表0.2 cm处可见一大小约5.9 cm×4.4 cm×5.3 cm低回声团块,边界欠清晰,周边可见毛刺样改变,局部侵入腮腺组织;低回声团块内可见一范围约3.2 cm×1.8 cm稍强回声团,边界欠清晰。CDFI:上述低回声内可见丰富血流信号,RI:0.49。超声印象:①颈部双侧淋巴结肿大;②右耳皮下混合型占位性病变,局部浸润供血丰富,考虑Ca?(见图1)。MRI:右耳前见一形态不规则异常软组织信号影,边界欠清,大小4.1 cm×5.1 cm×5.1 cm,其内信号欠均匀,呈长T1、混杂T2异常信号影,右外耳道欠通畅、周围软组织肿胀。右耳前占位,考虑恶性肿瘤性病变,侵犯外耳道、腮腺、咬肌(见图2)。血常规:NEU 11.33×109个/L,WBC 12.21×109个 /L。纯音听阈示:右耳轻度感音神经耳聋,考虑肿瘤致听神经传导阻碍。
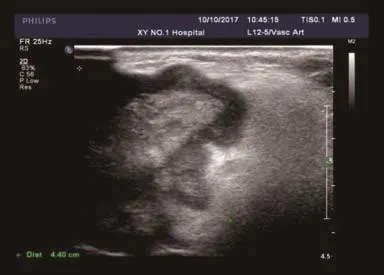
图1 浅表超声提示右耳皮下肿块形成,边界模糊,局部浸润
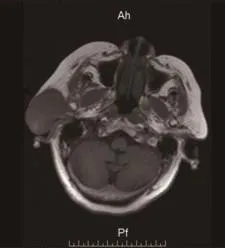
图2 MRI横断面T1WI提示右耳前恶性肿瘤变,侵犯外耳道、腮腺、咬肌
入院2 d后全身麻醉下行右耳前占位扩大切除术+腮腺切除术+面神经松解术+胸锁乳突肌转移修复术+外耳道成形术。术后取组织(右耳前肿块)病检:高-中分化鳞状细胞癌伴出血,坏死囊性变;神经束侵犯,未见脉管癌栓。免疫组织化学:腺样区CK7-,CK20-,CK5/6+,CKH+,Ki-67LI高增殖。肿瘤分期:T3。见图 3。
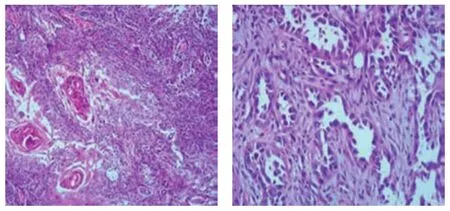
图3 病理切片图 (HE×100)
2 讨论
外耳道恶性肿瘤罕见,发病率1/10万[1],1990年ARRIAGA等[2]做出了耳廓肿瘤的影像学详细报道并制定肿瘤分期方案。该患者考虑蚊虫叮咬、糖尿病加重感染、长期的慢性炎症刺激或长期抓挠表皮组织机化继发恶变有关[3]。首诊耳廓肿物时可应用浅表超声观察其范围、大小、形态、浸润度及淋巴结肿大情况,CDFI可显示肿物血供分布及RI;若发现耳廓耳道边界不清肿块或者淋巴结肿大且血流丰富,RI≤0.7,应警惕耳道肿瘤可能。此外,还可采用弹性成像技术分析耳肿物的弹性值及硬度做出超声分级,深部肿物可采用超声造影方法分析,超声引导下病检是金标准。MRI可清晰显示肿瘤是否侵蚀颞骨、颧骨或颅内组织,增强MRI对隐匿性耳肿瘤诊断及侵蚀范围判读效果佳。鉴别诊断:早期主要与炎症肿块鉴别;炎症肿块超声常呈均质低回声团块,边界清晰,肿块周边可见椭圆形炎症淋巴结肿大,超声造影对耳肿瘤诊断敏感[4]。手术治疗可参考stell制定的耳肿瘤影像学分型。T1:原发肿瘤位置局限,患者无面瘫症状,影像学检查未明确侵蚀周边肌骨组织。T2:肿瘤侵蚀面部周边肌组织,致患者面瘫,超声、MRI、CT提示的深部肌骨组织浸润,但未迁延颞骨及其周边。T3:患者存在严重临床症状,阻碍面部肌肉运动表情运动失调,超声、MRI、CT影像学提示颞颌颧关节、涎腺、颅内等浸润。TX:无法明确诊断分型及临床分期。外耳道肿瘤初期与皮肤疣、表皮痣、不完全脓肿及叮咬疮等难以鉴别,曾有误诊后转皮肤激光科表皮切除的病例,浅表超声扫查具有重要意义[5-6]。
综上所述,首诊医师误诊及患者忽视致外耳道肿瘤及时准确诊断仍存在困难,超声联合MRI是辅诊的关键,病理诊断是金标准。
——外耳道成形技术进展

