血糖变异指标对脓毒症患者预后的评估价值分析
曾泳萍

DOI:10.16658/j.cnki.1672-4062.2019.22.031
[摘要] 目的 总结脓毒症患者预后评估中血糖不稳定指数(GLI)、血糖变异系数(GLUcv)、血糖标准差(GLUsd)及平均绝对血糖波动幅度(MAGE)等血糖变异指标的参考价值。方法 随机从该院2016年8月—2018年8月收治脓毒症患者中选取资料完整的130例进行研究。根据患者病情严重程度以及患者预后情况分别分组,比较不同程度病情脓毒症患者与不同预后患者的GLI、GLUcv、GLUsd及MAGE指标。结果 随着脓毒症患者病情的加重,患者GLI、GLUcv、GLUsd及MAGE指标表现出明显的上升趋势,数据分析差异有统计学意义(P<0.05);生存组患者GLI、GLUcv、GLUsd、MAGE指标均显著小于死亡组,数据分析差异有统计学意义(P<0.05)。结论 脓毒症患者随着病情的加重,其GLI、GLUcv、GLUsd、MAGE指标表现出上升趋势,且死亡患者的GLI、GLUcv、GLUsd、MAGE指标水平较高,因而通过GLI、GLUcv、GLUsd、MAGE指标的监测,可作为脓毒症患者预后评价的重要依据。
[关键词] 脓毒症;血糖不稳定指数;血糖变异系数;血糖标准差;平均绝对血糖波动幅度
[中图分类号] R459.7 [文献标识码] A [文章编号] 1672-4062(2019)11(b)-0031-02
结合已有文献资料分析,脓毒症具有发生率高、病死率高等特点,与此同时,较多脓毒症患者发病后存在血糖异常表现,包括高血糖、低血糖,前者包括非糖尿病患者应激性高血糖、糖尿病患者的高血糖。高血糖可增加脓毒症炎症反应,同时降低胰岛素敏感性及减少胰岛素分泌[1],使高血糖进一步加重,与此同时,临床文献中指出糖尿病合并脓毒症发病风险是非糖尿病患者的2~6倍,因而脓毒症患者在治疗期间还应重视对血糖水平的有效控制,尤其是糖尿病合并脓毒症患者。现有文献研究报道指出,糖尿病患者如果血糖波动较为频繁,且血糖波动幅度越大,则患者出现各类并发症可能性越大,患者的预后也越差。对于脓毒症并发高血糖患者而言,如何科学地进行血糖控制也是影响患者预后的关键。有学者发现脓毒症并发高血糖通过胰岛素强化治疗,血糖降低幅度较大的情况下会造成患者死亡率的升高,并指出这与血糖变异性有着直接关系[2]。为明确脓毒症并发高血糖患者不同血糖变异性对其预后的影响,从而依靠多项指标为脓毒症并发高血糖患者治疗与预后提供参考,该研究結合该院2016年8月—2018年8月收治的130例脓毒症患者资料,回顾分析不同预后患者的相关血糖变异指标,报道如下。
1 资料与方法
1.1 一般资料
随机从福建省立医院内科重症监护室收治脓毒症患者中选取资料完整的130例患者进行研究,主要包括年龄、性别、28 d预后、入院72 h末梢血糖。其中男性68例、女性62例;年龄29~78岁,平均年龄(49.74±4.81)岁;根据患者病情程度分为两组,其中A组:70例,脓毒症患者; B组:脓毒性休克患者,60组。根据患者预后分为生存组与死亡组,其中生存组 88例、死亡42例。所有患者符合符合脓毒症sepsis3.0诊断标准,且入院后持续末梢血糖监测1~4 h/次。所有患者有完整的诊断、预后评估资料,排除慢性肝肾心肺疾病终末期、恶性肿瘤、妊娠期妇女、临床资料不完整及入院72 h内死亡等患者。
1.2 方法
通过回顾分析方法,对不同脓毒症患者的相关资料进行整理与分析,除了一般性资料外,主要是GLI、GLUcv、GLUsd、MAGE指标。GLI是两次血糖差值平方除以间隔时间,计算结果之和除以周数,其中间隔时间单位为h,周数单位为周;GLUcv是血糖标准差(GLUsd)除以平均血糖;MAGE是两次血糖差值的绝对值除以间隔时间,计算结果之和再除以(血糖记录次数-1),间隔时间单位为h。
1.3 观察指标
观察指标:①不同病情患者GLI、GLUcv、GLUsd、MAGE水平;②不同预后患者GLI、GLUcv、GLUsd、MAGE水平。
1.4 统计方法
整理数据输入SPSS 22.0统计学软件中,计量资料以(x±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同病情患者GLI、GLUcv、GLUsd、MAGE水平
不同病情患者GLI、GLUcv、GLUsd、MAGE水平结果见表1,结合表中数据可知,脓毒症患者随着病情的加重,上述指标呈现出明显的升高趋势,而脓毒症休克患者不同病情患者GLI、GLUcv、GLUsd、MAGE显著高于脓毒症患者,差异有统计学意义(P<0.05)。
表1 不同病情患者相关指标评价(x±s)
2.2 不同预后患者GLI、GLUcv、GLUsd、MAGE对比
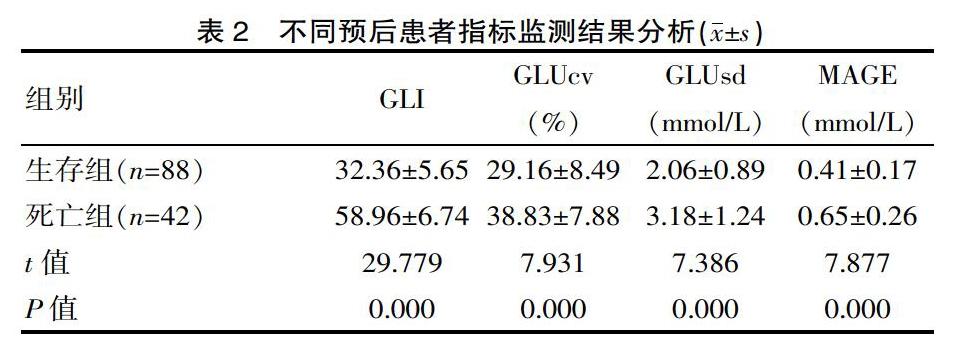
生存组患者对应的GLI、GLUcv、GLUsd、MAGE均小于死亡组,差异有统计学意义(P<0.05),见表2。
表2 不同预后患者指标监测结果分析(x±s)
3 讨论
鉴于脓毒症具有较高的死亡率,早期对其预后评价研究有助于更好地指导患者临床治疗,保证治疗的针对性,进而最大程度改善患者预后[3]。
目前临床对脓毒症预后评价方面的研究较多,并从多个方面为脓毒症的预后提供依据,通过多元化的评价指标有利于保证预后评价的准确性,临床文献中脓毒症预后评价指标涉及到血清降钙素原及乳酸清除率、早期心肌损伤标志物、血脑钠肽联合急诊脓毒症死亡风险评分等[4-7]。
鉴于较多脓毒症患者存在高血糖,高血糖环境对不同细菌的生长以及繁殖均有利,因而脓毒症患者出现的高血糖会加重感染程度,并对人体正常免疫系统产生影响,造成白细胞、巨噬细胞、淋巴细胞免疫功能受到抑制,注重血糖紊乱与脓毒症病死率密切相关[8]。该文从血糖水平变化方面为脓毒症的预后评价提供依据,采用的指标主要是血糖变异性,也就是血糖在某一段时间内的波动变化情况。考虑到单一指标对血糖波动性评价价值有限,因而通过多项血糖变异性指标对脓毒症患者病情与预后进行评价。
结合研究结果部分数据,不同程度病情的脓毒症患者其各项血糖变异性指标有差异,也就是血糖水平以及血糖控制程度存在差异,如病情加重整体呈现出升高趋势,也就是患者血糖变异性指标越大,提示患者病情越严重。通过对生存与死亡患者的血糖变异性指标分析,死亡患者血糖变异性指标更高,这与病情严重程度数据变化趋势具有一致性。综合研究表明,血糖变异性指标在增加过程中预示着患者病情加重,同时患者死亡风险增加。
结合该文研究结果,脓毒症患者在治疗期间需要密切关注血糖波动情况,严格控制血糖的波动频率与波动范围,脓毒症患者治疗期间应合理用药,对于合并糖尿病患者需要准确进行血糖监测,最大程度保证血糖稳定,避免血糖出现突然降低或者突然升高,通过循序渐进的血糖控制模式,帮助患者改善预后。谢树锋等[9]指出血清PCT、CRP、WBC同样能够作为脓毒症患者病情及预后评估的重要指标。脓毒症患者实际治疗期间,应尽可能的监测更多指标,便于综合控制病情,降低死亡率。
综上所述,脓毒症患者随着病情的加重,其GLI、GLUcv、GLUsd、MAGE指标表现出上升趋势,且死亡患者的GLI、GLUcv、GLUsd、MAGE指标水平较高,因而通过GLI、GLUcv、GLUsd、MAGE指标的监测,可作为脓毒症患者预后评价的重要依据。
[参考文献]
[1] Singamsetty S, Shah FA, Guo L, et al. Early initiation of low-level parenteral dextrose induces an accelerated diabetic phenotype in septic C57BL/6J mice. Appl Physiol Nutr Metab, 2016,41(1):12-9.
[2] 陳巧霞.血清PCT与CRP对CAP并发脓毒症患者的病情及预后评估作用[J].临床肺科杂志,2018,23(12):2222-2225.
[3] 周亚雄,李东泽,姚蓉,等.脓毒症相关凝血-炎症评分的构建及其对脓毒症预后评估效能分析[J].华西医学,2018,33(11):1388-1394.
[4] 严姝瑛,陈远卓,陈慧琳,等.血清降钙素原及乳酸清除率联合ΔSOFA评分评估脓毒症预后的价值[J].贵州医科大学学报,2018,43(11):1306-1310.
[5] 李昌盛,常婵,戴河柳,等.血管外肺水指数、血管生成素-2在脓毒症合并急性呼吸窘迫综合征患者预后评估中的价值[J].内科急危重症杂志,2018,24(5):372-374.
[6] 朱保月,齐洪娜,张建军,等.早期心肌损伤标志物对老年脓毒症患者病情评估及预后的影响[J].中国老年学杂志,2018, 38(19):4708-4711.
[7] 周亮,邵敏.血脑钠肽联合急诊脓毒症死亡风险评分对脓毒症患者预后的价值[J].安徽医学,2018,39(9):1112-1116.
[8] Marik PE. Tight glycemic control in acutely ill patients: low evidence of benefit,high evidence of harm. Intensive Care Med, 2016,42(9):1475-7.
[9] 谢树锋,戚应静,冯明涛,等.血清PCT、CRP、WBC在脓毒症患者病情及预后评估中的应用价值[J].中国当代医药,2018, 25(26):54-56.
(收稿日期:2019-08-27)

