后路减压n-HA/PA66支撑体植骨融合在胸腰椎爆裂骨折中的应用
崔立强,谢世明,曹 云,彭伍四,徐剑峰,卿培东
(四川省绵阳市骨科医院脊柱外科 621000)
伴有三柱损伤的胸腰椎爆裂性骨折是脊柱外科常见且较为严重的创伤之一,骨折爆裂、后凸畸形、椎管占位、神经损伤等危害性极大,常需外科手术治疗。临床上针对胸腰椎爆裂性骨折大多采取前路、后路或前后联合方式手术治疗[1-2]。既往研究报道胸腰椎爆裂性骨折采取一期经后侧入路减压钛网植骨融合椎弓根螺钉内固定的三柱重建技术,取得了良好的临床疗效[3],但随访时发现的金属钛网下沉,应力遮挡等问题限制了其应用[4-5]。临床报道非金属材料纳米羟基磷灰石/聚酰胺66(n-HA/PA66)支撑体在治疗胸腰椎爆裂骨折中取得了较好的疗效[6]。本研究对86例伴有三柱损伤的胸腰椎爆裂骨折采用一期经后侧入路减压,置入n-HA/PA66支撑体重建伤椎前中柱及后柱钉棒系统固定的三柱重建技术,临床效果良好,现报道如下。
1 资料与方法
1.1 一般资料 选取2007年5月至2014年5月在本院治疗的86例伴有三柱损伤的严重胸腰椎骨折患者,均采用经一期后路椎体次全切除、减压,n-HA/PA66植入及椎弓根钉棒系统重建术治疗,且有完整随访资料。其中,男51例,女35例;年龄21~52岁,平均42.2岁。致伤原因:高处坠落伤69例(男39例,女30例),车祸伤17例(男12例,女5例)。损伤节段:T11 11例,T12 28例,L1 31例,L2 14例,L3 2例。AO骨折分型:A3型28例,B型48例,C型10例。合并伤:5例伴有骶尾椎骨折和双跟骨骨折,2例伴有双侧胫骨平台骨折和跟骨骨折,7例伴有单侧胫骨骨折和跟骨骨折,19例伴有单侧跟骨骨折。美国脊髓损伤协会(ASIA)神经功能分级:A级19例,B级28例,C级22例,D级12例,E级5例。所有病例均完善X射线、三维CT及磁共振成像(MRI)检查。患者伤后至手术时间为3~9 d,平均6 d。本研究术前取得患者知情同意,并经本院伦理委员会审核批准。
1.2 方法
1.2.1 手术技术 患者全身麻醉下取俯卧位,腹部悬空,减少腹部受压。伤椎为中心后正中切口。暴露双侧椎板、关节突、横突,确定损伤节段上下正常椎体椎弓根螺钉进钉点并置钉,一般为8钉。切除伤椎棘突、椎板,头侧椎体下关节突及伤椎上、下关节突,清楚显露脊髓及两侧的神经根。在骨块占位明显侧采用“蛋壳技术”经椎弓根完成伤椎次全切,去除椎管占位骨块,保留部分椎体及周缘骨质,彻底切除伤椎邻近椎间盘,处理软骨终板。选择合适长度预弯连接棒对侧置入并适当过撑以便安放n-HA/PA66支撑体。在撑开过程中注意恢复伤椎高度和正常的脊柱序列,选择修剪合适大小的n-HA/PA66支撑体以自体减压松质骨颗粒填充后置入减压椎体间。在减压侧放置连接棒,完成双侧适当加压。自体减压颗粒骨在椎体内支撑体周围空隙植骨,C型臂透视内固定位置良好后安置引流管,逐层闭合切口。本组病例前柱植骨融合所用材料为n-HA/PA66支撑体(四川国纳科技有限公司研发),钉棒系统采用山东威高公司SINO系统。
1.2.2 术后处理 术后常规应用抗生素,根据病情使用激素、脱水药物及神经营养药物,指导早期康复功能锻炼。术后根据患者引流量及性质情况,引流少于50 mL拔除负压引流管,脑脊液漏患者延迟拔管至术后5~7 d,拔管时引流口常规缝合1针。术后根据病情一般卧床7 d左右即可佩戴支具坐位活动或下床活动。
1.2.3 随访和评估方法 术前,术后1周,术后1、3、6、12个月及末次随访,观察患者神经功能变化情况,并且行胸腰段X线片及三维CT检查。术后神经功能恢复情况采用ASIA评定标准。矢状面后凸畸形矫正情况通过测量术前、术后和随访时侧位X线片上Cobb角。椎管减压情况和植骨融合情况通过术后随访三维CT观察。根据BRANTIGAN等[7]描述的植骨融合5级评定标准,本研究定义D级融合(可能融合,整个融合区域骨桥形成且其密度至少与术后相似)、E级融合(坚强融合,融合区域融合骨的密度在影像学上更成熟致密,成熟骨小梁形成骨桥)为植骨融合。
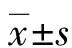
2 结 果
随访时间36~61个月,平均50个月。手术时间2.2~3.9 h,平均3.1 h ,术中失血量480~1 600 mL,平均840 mL。41例患者术中发现椎管后方硬膜撕裂,术中均行硬膜修补。按ASIA分级标准,有神经症状的81例患者中,A级5例恢复至B级,4例恢复至C级,6例恢复至D级;B级9例恢复至C级,10例恢复至D级;C级4例恢复至D级,13例恢复至E级;D级8例恢复至E级。所有患者无神经症状加重(P<0.01),见表1。

表1 86例患者术前、术后ASIA分级情况(n)
骨折椎体高度术前平均压缩59.0%(41.0%~79.0%),术后恢复至正常高度的97.2%(91.0%~99.0%)。脊柱生理曲度恢复,椎体后凸角度由术前的平均43°矫正至术后3.6°。椎管容积由术前的平均压迫74%至术后椎管压迫完全解除。1例患者出现n-HA/PA66支撑体倾斜下沉2.3 mm。该患者性别女,30岁,胸12椎爆裂性骨折并不全瘫(ASIA C级),行后路T12椎体部分切除,椎管减压,采用n-HA/PA66支撑体植骨融合内固定术,随访36~61个月,未出现支撑体排异反应、内固定断裂等现象,椎弓根螺钉固定牢固,植骨融合良好,见图1。
至末次随访36~61个月(平均50个月),依据植骨融合BRANTIGAN 5级评定标准,86例患者骨融合情况为:E级融合66例,D级融合18例,C级融合2例,C级中2例患者末次随访时发现支撑体与终板交界区骨吸收影。植骨融合率为97.7%。

A:术前CT矢状面;B:术前CT横断面;C:术后X射线正位片;D:术后X射线侧位片;E:术后2年三维CT横断面;F:术后2年三维CT矢状面
图1典型患者影像学资料
3 讨 论
3.1 胸腰椎骨折前后路手术方式的选择 伴有三柱损伤的脊柱爆裂骨折是临床常见且严重的创伤之一,通常需行外科手术治疗,现代外科手术治疗的基本原则是骨折复位、椎管减压、伤椎节段解剖序列及生物力学重建。达到术后即刻稳定,利于患者快速康复[8]。
胸腰椎骨折手术方式的选择根据患者骨折形态及神经损伤等具体情况及术者的熟练程度决定,临床上多采取前路、后路或一期前后联合入路等方式。
杨曦等[9]及宋跃明等[10]报道前路治疗胸腰椎爆裂骨折的早期临床研究,林书等[11]报道回顾性分析了采用一期前路减压n-HA/PA66支撑体植骨融合内固定治疗胸腰椎爆裂骨折的中期疗效,认为前路手术减压充分彻底,椎间植骨融合率高,长期随访能有效恢复及维持融合节段生理弧度及椎间高度。但前路手术为两柱固定,只固定一侧,缺乏对称性,理论上不如椎弓根螺钉三柱固定稳定,并且术中撑开作用较差,对伤椎原始高度恢复较差[1]。
对于部分脊柱爆裂骨折,压迫主要来自硬膜前方者,前路减压较后路减压彻底而且直接,可较好地恢复椎管容积,但对于合并后柱严重损伤者前入路手术方式不能解决脊髓后方的压迫和脊柱后柱不稳的问题[12]。
针对部分脊柱三柱损伤的爆裂骨折,有学者主张进行一期前、后联合手术,以恢复前中柱塌陷,解除后方椎管占位,修复后方韧带复合体损伤,临床报道效果良好[2]。但前、后路一期手术手术时间长,出血多,创伤大,应该谨慎开展。
既往研究针对三柱损伤的病例,采用经椎弓根伤椎次全切、钛网植骨融合内固定技术,取得了良好的临床效果,克服了单纯前路、后路及前后联合手术的不足[3]。对于重度胸腰椎爆裂性骨折,椎管占位大于50%,伤椎椎板骨折塌陷;Cobb角大于25°;有后侧韧带复合体结构损伤及神经压迫症状表现者,单纯后路手术通过恢复前、后纵韧带及纤维环张力,来恢复伤椎高度脊柱序列,使椎体后缘骨块间接部分复位。但伤椎复位后椎体会出现“蛋壳”样变,可能出现迟发性后凸畸形、神经功能障碍[13-14]。临床报道钛网植骨经后路一期三柱重建技术,克服了前柱复位后局部缺损及迟发性椎体塌陷等问题[15-16]。
郝永宏等[5]和SASANI等[17]报道经后路椎体次全切环形减压结合钉棒系统内固定术治疗严重胸腰椎爆裂骨折,该术式同时对椎管充分减压、椎体间融合和三柱固定,可明显减少手术创伤,节约手术时间,最终可达到前后联合入路的手术效果。
本组86例患者均采用一期后路环形减压、椎体次全切除、椎弓根钉棒系统固定的三柱重建技术,骨折椎体高度术前平均压缩59.0%(41%~79%),术后恢复至正常高度的97.2%(91%~99%)。脊柱生理曲度恢复,椎体后凸角度由术前的平均43°,矫正至术后3.6°。椎管容积由术前的平均压迫74%至术后椎管压迫完全解除。术后随访,所有患者无神经症状加重,Cobb角、伤椎高度、椎管容积及神经功能恢复均满意,说明该术式减压充分、术后稳定性良好,有利于脊髓神经损伤恢复,符合现代外科及快速康复治疗理念。并且,术中发现41例患者椎管后方有不同程度的硬膜及神经卡压现象伴有硬膜撕裂,后路手术可同时行神经回纳,硬膜修补。
与前、后路联合术式相比,经后路环形减压,前柱重建,椎弓根钉棒系统固定技术有以下优点:技术成熟,同一体位,单一入路,解剖结构简单,一期手术即可达到前后路联合的手术目的。
但本术式仍需要术者较高的手术技术及经验积累,同时应加强围术期管理,需注意患者手术适应证的把握,手术时机的选择。术中在安放人工骨支撑体前,对邻近上下节段的神经组织进行充分的减压和松解,避免过度牵拉神经根导致医源性损伤。术中强调充分植骨,建议同时在支撑体周围大量植骨,填充周围腔隙,必要时可取自体髂骨或者人工骨颗粒植骨,促进植骨融合率,避免后期内固定失败。术中使用钉棒系统固定,应根据患者具体损伤情况及节段决定,避免固定节段过长或过短,必要时可使用卫星棒跨损伤节段加强固定,防止内固定疲劳断裂。术后按照外科原则处理,注意患者胃肠道功能恢复,同时后期需密切随访,康复训练,促进患者功能恢复。
3.2 前柱重建材料选择 伴有三柱损伤的严重胸腰椎爆裂骨折,前柱严重粉碎,塌陷,一般需重建,以恢复前柱缺损及力学支撑。目前常用的重建材料包括自体髂骨移植、钛网及n-HA/PA66支撑体。
自体三面皮质骨髂骨骨移植,植骨融合率高,但受限于取材区骨质情况、取骨区并发症、植骨支撑力学强度不够等因素,限制了其临床应用[18]。
既往研究报道采取一期后路钛网植骨融合内固定技术治疗胸腰椎爆裂性骨折,随访发现金属钛网下沉,应力遮挡等问题,限制了其应用,临床报道n-HA/PA66支撑体在前入路治疗胸腰椎爆裂骨折中取得了较好的疗效。孙麟等[6]报道434例n-HA/PA66支撑体在脊柱前柱手术重建中应用的临床效果,发现颈椎组融合率100%,腰椎组96.2%,有9例出现下沉,下沉率4.9%,研究证实n-HA/PA66支撑体是进行脊柱前柱手术重建的理想材料。林书等[11]报道对46例胸腰段爆裂骨折患者约50个月的中期随访研究发现n-HA/PA66支撑体是一种较为理想的胸腰段植骨材料。临床对于后路手术置入n-HA/PA66支撑体治疗胸腰椎爆裂骨折的临床研究报道较少,本研究采用一期后路手术,临床证实疗效较好。
综上所述,一期经后路减压n-HA/PA66人工骨前方支撑植骨融合治疗胸腰椎爆裂骨折临床疗效较好,但本组病例数及随访时间有限,还需大样本量病例及更长时间随访,观察有无内固定松动断裂及植骨融合失败,矫形丢失等。通过目前长期随访经验总结,本研究认为一期经后侧入路进行脊柱三柱重建技术成熟,适用于严重脊柱三柱损伤的胸腰椎骨折,本术式可同时行三柱重建,且对于后方椎板处神经卡压,脑脊液漏等可直视下修复。在前柱重建时,采用合适的植骨融合材料可提高植骨融合概率,减少并发症的发生,显著提高临床疗效。

