核心稳定性训练对腰椎间盘突出症患者的康复效果
李 键 高晓平 陈和木 宋 娟 王 冬 符俊杰 吴毅文 施 磊
腰椎间盘突出症(lumbar disc herniation,LDH)是一种常见的脊柱疾病。有2%~3%的人罹患有腰椎间盘突出症,35岁以上人群患病率约4.8%,女性约占2.5%[1]。LDH患者通过保守治疗常可取得较好治疗效果,只有10%~20%的患者需要手术干预[2]。核心稳定性训练作为临床开展较为广泛的LDH康复训练方法之一,可通过减少扰动和保持结构的完整性来稳定脊柱和骨盆、保持正确身体姿势、提高躯体控制力和平衡性、预防损伤等[3]。研究[4]表明,核心稳定性训练可进一步降低LDH患者疼痛指数、改善腰背部核心肌群的耐疲劳性和两侧多裂肌肌力不平衡性,改善患者日常生活能力。相较于现有的LDH康复治疗过于强调治疗人员的积极干预,核心稳定性训练更关注患者的主动性,不依赖复杂的需要专人操作的康复设备,利于患者坚持训练。本研究以LDH患者为研究对象,通过随机对照研究探讨核心稳定性训练的康复治疗效果。
1 资料与方法
1.1 一般资料 选取2016年3月至2017年3月于安徽医科大学第一附属医院康复医学科住院治疗的有单侧下肢放射痛的腰椎间盘突出症患者91例,其中男性55例、女性36例;年龄30~65岁,平均年龄(47.40±10.08)岁;病程6~326 d,平均病程(161.66±88.93)d。按随机数字表法将患者分为观察组46例、对照组45例,对照组给予常规康复治疗,观察组在对照组治疗基础上,在恢复期给予腰部核心稳定性训练。
纳入标准:①所有患者均符合腰椎间盘突出症诊断标准[5],且均经腰椎CT或MRI检查证实为L3/4、L4/5、L5/S1任意节段椎间盘突出;②均系首次诊断为腰椎间盘突出症;③30岁≤年龄≤65岁;④病程≤1年,且未行任何形式的有创治疗;⑤入组前1周,未接受任何药物、物理因子、牵引和手法等治疗;⑥患者积极配合治疗并签署知情同意书。
排除标准:①合并脊柱侧弯、骨折、结核或肿瘤、肢体残疾等相关疾病者;②有严重心、脑、肝、肾等重要脏器疾患者;③严重骨质疏松、认知功能障碍等不能配合治疗者;④因腰椎间盘突出接受过小针刀等有创治疗者;⑤有明确手术指征者;⑥其他原因不能配合治疗和随访者。
两组患者在性别、年龄、责任椎间盘节段[5]、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。详见表1。

表1 两组患者一般资料比较
1.2 方法
1.2.1 对照组 对照组患者均给予常规康复治疗[6],即急性期要求患者平卧硬板床休息,应用20%甘露醇 250 mL,1次/天,脱水以减轻神经根压迫;非甾体消炎镇痛药物对症镇痛治疗;甲钴胺 0.5 mg,3次/天,以营养神经等。急性期治疗一般持续3~7 d,相关治疗后,患者神经根水肿和无菌性炎症所致疼痛症状可明显减轻,也即进入腰椎间盘突出症恢复期,此时患者可逐步离床活动,接受部分物理治疗。恢复期患者主要接受包括腰背部低中频脉冲电治疗、远红外线治疗、腰背肌电按摩,每次均为20 min、2次/天;腰椎间盘突出症恢复期推拿治疗[7]:采用中医传统手法包括点、按、揉、推等肌松类手法和拔伸、牵拉等牵伸类手法,进行腰背部推拿治疗,1次/天,每次30 min等综合康复治疗。此外,所有患者均接受腰椎非手术脊柱减压治疗,即采用美国产SDS9800系统进行腰椎减压治疗,减压力量为个人体质量10%,减压力作用椎间盘为设定的各患者的责任椎间盘,减压治疗1次/天,每次45 min,每周5次,持续2周。
1.2.2 观察组 在对照组常规康复治疗的基础上,观察组患者在恢复期接受腰部核心稳定性训练。训练前先进行热身运动,包括四肢牵伸、腰背肌牵伸、起立蹲、原地跑跳等,持续5 min。核心稳定性训练在物理治疗床上进行,主要内容包括[4,8-11]:①平卧骨盆中立位,膝关节伸直,正常呼吸,呼气时将肚脐拉向脊柱,保持2 s后还原(见图1);②桥式运动:平卧骨盆中立位,膝关节屈 90°,臀大肌收紧向上抬起臀部直至膝、髋、肩呈一条直线,保持2 s后还原。抬起时呼气,下放时吸气,呼气时将肚脐拉向脊柱(见图2);③俯卧位,臀大肌、竖脊肌等收紧,四肢抬离床面,脊柱后伸10°~15°,维持动作 5 s后还原。保持正常呼吸,抬起时呼气,还原时吸气(见图3);④四点跪位,双手、双膝间距与肩同宽,抬起右上肢和左下肢,保持5 s后还原,重复动作。换另一边重复相同动作(见图4);⑤侧卧位,下方肘撑起,使肩、髋、踝呈一条直线,保持5 s后还原,重复动作。抬起时呼气并将肚脐拉向脊柱,下放时吸气。换另一侧重复相同动作(见图5);⑥单侧肘、足位撑起,上方手向上伸展,同侧下肢伸膝髋外展使得下肢尽可能抬高,保持5 s后还原,重复动作(见图6);换另一侧重复相同动作。以上6种9个动作为一组,单次训练每个动作重复5次。每天训练为一组动作反复3次,每次间隔5 min,共约40 min。核心稳定性训练每天2次,每周训练5天,持续2周。

图1 平卧骨盆中立位,膝关节伸直
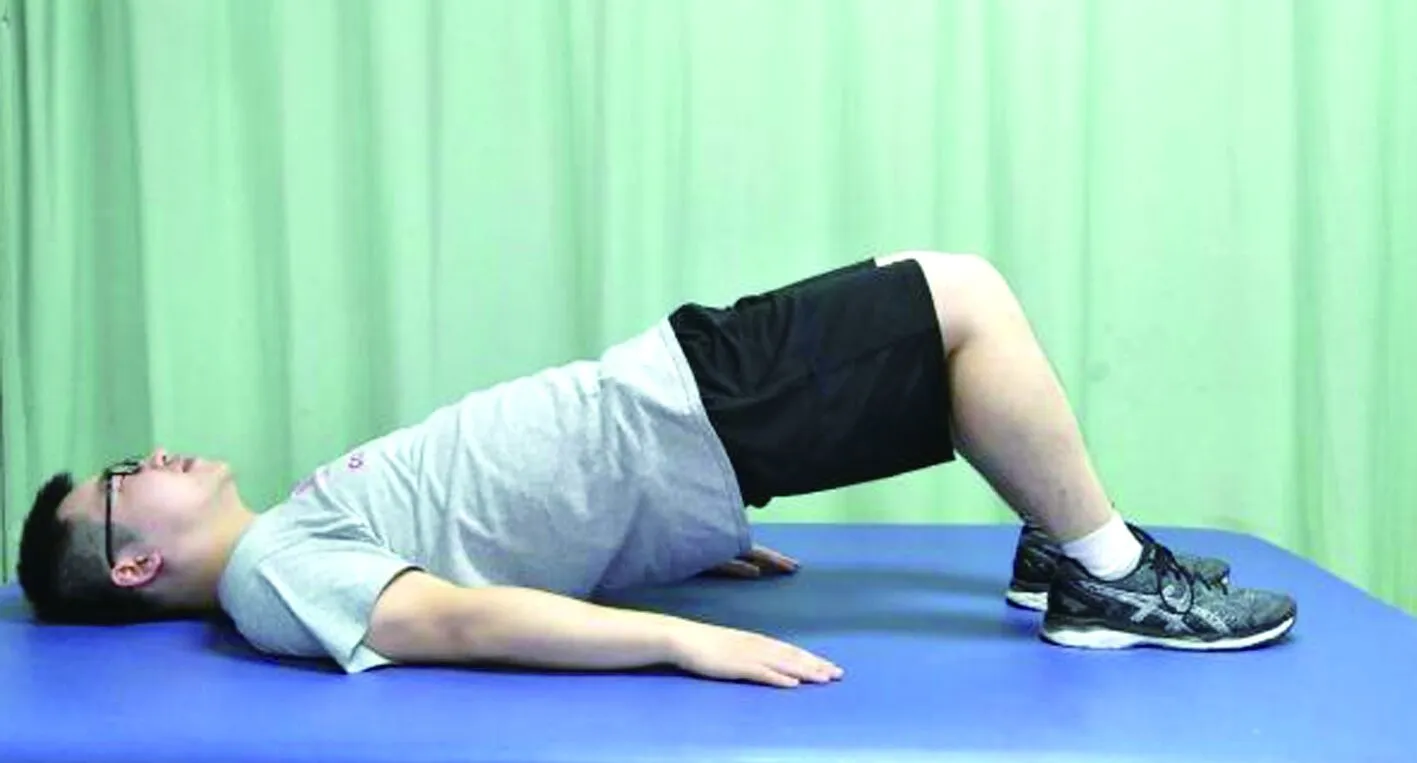
图2 桥式运动

图3 俯卧位,四肢抬离床面

图4 四点跪位,交叉伸展

图5 侧方肘撑起,肩、髋、踝呈直线

图6 侧方肘足撑起,上方伸展
1.3 疗效评定 分别在治疗前、治疗2周结束时、随访6个月后采用功能障碍指数量表(oswestry disability index,ODI)评估患者疼痛程度及其对日常生活活动的影响;采用单桥耐力试验(unilateral hip bridge endurance test,UHBE)评估患者核心稳定性。所有患者均完成全部疗程的康复治疗和门诊随访,无一例失访。
1.3.1 ODI量表[12]该量表包含疼痛程度、自我照料、社会生活等10个方面内容,每方面均有6个备选项,分别计0~5分,分值越大,表明功能障碍程度越重。最终计分=所得总分/所回答问题总数×100%。
1.3.2 UHBE单桥耐力试验[13]UHBE具体评估方法为:①患者平卧于硬板床上,双上肢屈曲交叉呈抱胸状,双下肢屈膝屈髋、双足踏床。②嘱患者臀部抬离床边直至双侧髋关节呈伸直位,即桥式运动;③随机伸展一侧膝关节至该侧下肢呈伸直位,且保持双侧大腿平行;④当患者骨盆无法保持中立位,在横断面或矢状面上出现超过10°的变化时,测试终止;⑤记录患者在这一姿势下保持骨盆中立位的时间;⑥用同样方法测试另一侧下肢,记录时间,计算平均值。基于该方法评估患者核心稳定性的结果与基于实验室测量的结果高度相关。

2 结果
2.1 两组患者治疗后及随访6个月后ODI评分的比较 治疗后,观察组患者ODI评分较对照组改善明显差异有统计学意义(P<0.05)。与治疗后相比,随访6个月后观察组与对照组患者ODI评分增高程度相似,差异无统计学意义(P>0.05)。详见表2。
2.2 两组患者治疗后及随访6个月后UHBE时间的比较 治疗后,观察组UHBE时间较对照组长,差异有统计学意义(P<0.05)。与治疗后相比,随访6个月后两组患者UHBE时间均不同程度降低,但差异无统计学意义(P>0.05)。详见表3。

表2 两组患者治疗前、后、随访6个月后ODI评分比较

表3 两组患者治疗后、随后6个月后UHBE时间比较
3 讨论
脊柱的稳定系统由被动亚系(椎体、椎间关节、关节囊,脊柱韧带和椎间盘等)、主动亚系(参与维持脊柱稳定的核心肌群)及神经控制亚系等3个部分组成[14]。3个亚系相辅相成,共同维持脊柱的稳定性,如因某种因素致一个亚系功能减退,另外2个亚系的功能需相应的增强方可维持脊柱的整体稳定性。腰椎间盘突出症患者因被动亚系遭到破坏,核心稳定性不足[15],患者除存在腰腿痛、麻等症状外,还伴有本体感觉输入减少、躯干姿势控制能力下降、平衡受限等功能障碍[16-18]。因此,对于腰椎间盘突出症患者的康复治疗,除予以腰椎牵引、腰背部手法推拿、物理因子治疗等促进被动亚系功能恢复的治疗措施外,还应增强主动亚系和神经控制亚系的功能以代偿、重建腰椎稳定性,进而促进患者早日康复。
不同于以被动亚系为目标的手术干预和传统康复治疗,核心稳定性训练着重于主动亚系和神经控制亚系调节功能的恢复。核心稳定性训练具有协调核心稳定肌活动、增加本体感觉输入等作用。通过核心稳定性训练,可促使机体激活、募集更多核心肌群运动单位,促进脊柱力学平衡恢复和核心肌群力量的增强[3,4,19]。本研究基于既往相关研究[20-23],设计核心稳定性训练方案,在相对稳定的支撑面上让患者保持静力性姿势,进而去激活躯干深层的肌肉来训练核心稳定性。具体训练方案兼顾到腹直肌、腹横肌及腹压训练、臀大肌、背阔肌、腰大肌、竖脊肌等核心肌群训练。
本组资料显示,两组患者在接受相关康复治疗后,ODI评分较治疗前降低,观察组患者治疗后ODI评分高于对照组(P<0.05)。表明康复治疗后,两组患者腰腿痛对日常生活的影响程度减轻。这与患者经过康复治疗后,腰腿痛症状得到改善有关。研究同时显示,观察组患者治疗后UHBE时间较对照组长患者为(21.84±11.54)s,与治疗前相比明显增加(P<0.05)。说明康复治疗后,两组患者核心稳定性能力增加。这一方面与患者经康复治疗后腰腿痛症状改善进而核心稳定性恢复有关。本研究也表明,随访6个月后,所评估的结果仍显示两组患者ODI评分和UHBE时间较治疗前仍有较明显改善,提示患者虽出院未能继续规范康复治疗,但前期的康复治疗效果仍持续存在。而与治疗后相比,随访6个月后患者的ODI评分有所增加,UHBE时间相对减少(P<0.05),表明康复治疗效果的消退,提示坚持康复训练的必要性。
与治疗后相比,随访6个月后两组患者ODI评分的增高程度和UHBE时间较少程度类似(P>0.05),提示核心稳定性训练与其他康复治疗的临床疗效随着时间推移逐渐消退,也反证了康复训练需要持久、连续进行。
综上所述,核心稳定性训练对LDH患者可以改善患者核心稳定性,提高日常生活活动能力,值得临床推广应用。

