肿瘤患者感染肺炎克雷伯菌常见产酶的检测及耐药性分析*
陈泽城,邱振华,周惠娜,吴红梅
(高州市人民医院检验科,广东高州 525200)
肺炎克雷伯菌是肠杆菌科克雷伯氏菌属中最为重要的一类细菌,是引起医院感染的常见病原菌之一,其耐药的主要机制是产生了由质粒介导的超广谱β-内酰胺酶(ESBLs)。产ESBLs肺炎克雷伯菌对绝大多数β-内酰胺类抗生素耐药,而碳青霉烯类抗生素具有抗菌谱广、抗菌活性强等特点,尤其是因对产ESBLs肠杆菌科细菌仍有较好的疗效而备受临床青睐,但近十年来随着临床上碳青霉烯类抗生素使用的增加,相应的耐药菌株在世界各地陆续出现并呈上升趋势[1]。目前认为,引起肠杆菌科细菌对碳青霉烯类抗生素耐药的主要原因是细菌产生了碳青霉烯酶(KPC)[2-3]。恶性肿瘤患者免疫力低,且由于手术、化疗、放疗、抗生素及免疫抑制剂的应用等,使得这类患者感染风险进一步增加。肿瘤患者一旦感染了产ESBLs肺炎克雷伯菌或产碳青霉烯酶肺炎克雷伯菌(CRKpn),不仅会给临床抗菌治疗带来严峻考验,而且会大大增加患者后续抗癌治疗的难度。为探讨肿瘤患者感染肺炎克雷伯菌产ESBLs和KPC的情况,并分析相应菌株的耐药性,本研究对本院肿瘤患者分离出的306株肺炎克雷伯菌进行了相应的药敏试验及耐药性检测。
1 材料与方法
1.1 菌株来源 2017年9月-2018年8月我院恶性肿瘤患者送检的痰液、尿液、血液、胸腹水、脓液、穿刺液及伤口分泌物等标本,经分离鉴定的肺炎克雷伯菌共306株。
1.2 检测方法
1.2.1 ESBLs检测:使用酶抑制剂增强纸片扩散试验(CLSI推荐),头孢他啶和头孢他啶/克拉维酸组合,头孢噻肟和头孢噻肟/克拉维酸组合。细菌接种按标准K-B法进行,置培养箱35℃培养18h,任一组药敏的抑菌圈直径差值≥5mm时,确认为产ESBLs菌株。
1.2.2 KPC检测:⑴KPC初筛试验:K-B法检测厄他培南(10μg/片)和美罗培南(10μg/片)的敏感性,厄他培南抑菌圈直径≥19mm、美罗培南抑菌圈直径≥16mm为敏感,凡中介及耐药的菌株都可能产KPC;在敏感范围内,如果厄他培南抑菌圈直径在19~21mm、美罗培南抑菌圈直径在16~21mm的菌株同时对一到多种三代头孢菌素耐药,亦为初筛阳性。⑵KPC表型确认试验(改良Hodge试验):用大肠埃希菌ATCC25922制备0.5麦氏浊度菌液,1:10稀释后涂抹到MH平板上,中间贴厄他培南(10μg/片)纸片。然后将测试菌株用接种环以厄他培南纸片为中心向平板边缘划一接种线,置培养箱35℃培养18~24h后观察结果。厄他培南抑菌圈内出现待检菌矢状生长者为阳性。
1.2.3 药敏试验:采用K-B法测定菌株对15种常用抗菌药物的耐药性,结果评价按美国临床实验室标准化委员会(CLSI/NCCLS)2009年版本的标准执行[4]。
1.2.4 质控菌株:大肠埃希菌ATCC25922,肺炎克雷伯菌ATCC70063。
1.3 统计分析 采用SPSS 21.0软件进行分析,计数资料以(%)表示,采用卡方检验,P<0.05为差异具统计学意义。
2 结果
2.1 产ESBLs及产KPC检出率 肿瘤患者分离出的306株肺炎克雷伯菌中,检出产ESBLs肺炎克雷伯菌225株,检出率为73.53%;KPC初筛试验阳性菌株35株,KPC表型确认32株,检出率为10.46%(32/306)。
2.2 产ESBLs菌株与非产ESBLs菌株耐药率比较 除复方新诺明外,产ESBLs菌株对药敏试验中其余14种抗菌药物的耐药率均明显高于非产ESBLs菌株,差异具统计学意义(P<0.05);产ESBLs菌株对氨苄西林、头孢曲松、哌拉西林的耐药率达到100%,对氨曲南、头孢噻肟耐药率大于90%,对头孢他啶、左氧氟沙星、复方新诺明、庆大霉素耐药率大于60%。见表1:
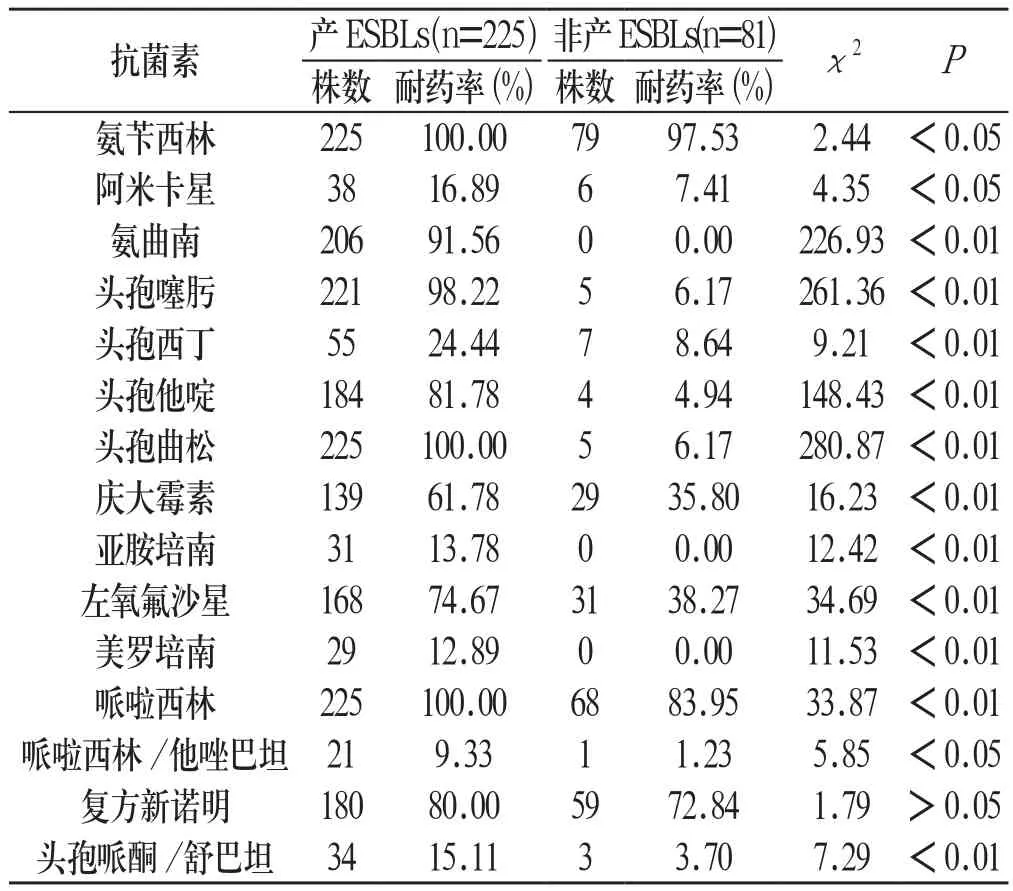
表1 产ESBLs肺炎克雷伯菌与非产ESBLs肺炎克雷伯菌耐药率比较
2.3 CRKpn对常见抗菌药物的耐药率 CRKpn对实验中所有药物均呈高水平耐药,仅对头孢哌酮/舒巴坦、哌啦西林/他唑巴坦、阿米卡星表现出一定的敏感性,对其余抗菌药的耐药率均大于90%,且大部分达到100.00%。见表2:
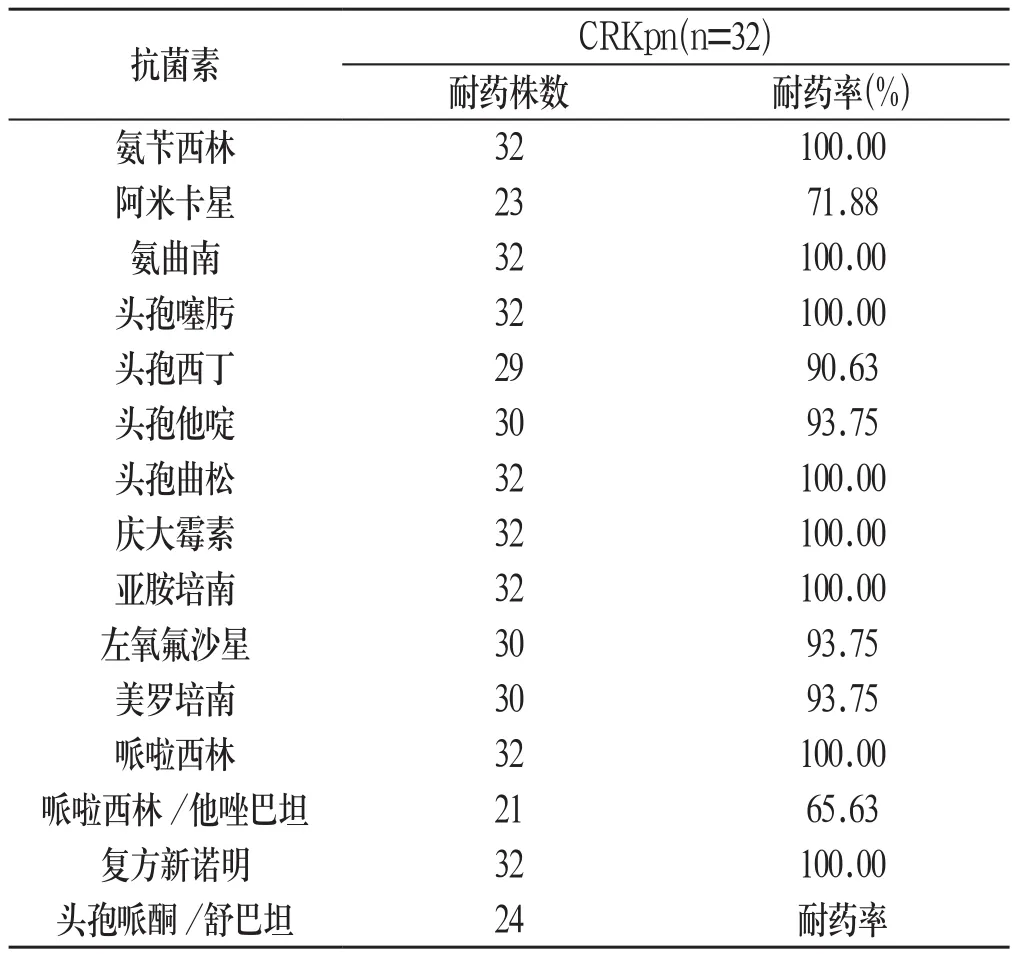
表2 CRKpn对15种抗菌药物的耐药率
3 讨论
肿瘤患者为医院感染高发人群,主要原因是恶性肿瘤患者免疫功能较低,加上手术、放化疗、激素及抗菌药的应用等,使他们的特异和非特异免疫功能均进一步受损,特别是放化疗及抗癌药物的应用可引发患者骨髓造血抑制,使患者中性粒细胞严重减少[5],为感染创造了条件。临床上为了预防感染或进行经验性抗感染治疗,常长期、不规范地大量应用广谱抗菌素,尤其是三代头孢类及喹诺酮类抗菌素,导致恶性肿瘤患者体内菌群失调,使产ESBLs肺炎克雷伯菌等多重耐药菌感染的机会增加[6]。肺炎克雷伯菌是恶性肿瘤患者感染常见的病原菌,其耐药质粒可通过接合、转化和转导等形式在细菌间传递,从而造成严重的交叉感染及耐药菌扩散[7]。由于产ESBLs菌株的增加,导致具有抗菌谱广、抗菌活性强等特点的碳青酶烯类抗菌素被临床大量应用,容易促使产碳青霉烯酶菌株的出现甚至引起暴发流行[8]。并且近年来发现,肺炎克雷伯菌对碳青霉烯类抗生素的耐药率在全球迅速升高[9-11]。本研究显示,我院恶性肿瘤患者分离的306株肺炎克雷伯菌中,产ESBLs检出率高达73.53%,CRKpn检出率也高达10.46%,提示我院有必要对恶性肿瘤患者分离的肺炎克雷伯菌常规进行产ESBLs及产KPC的检测,以防止耐药菌的交叉感染及扩散而造成暴发流行。
本研究药敏试验结果显示(表1),除复方新诺明外,产ESBLs菌株对药敏试验中其余14种抗菌药物的耐药率均明显高于非产ESBLs菌株,其中产ESBLs菌株对氨苄西林、头孢曲松、哌拉西林的耐药率达到100%,对氨曲南、头孢噻肟耐药率也超过了90%,表明这些药物对产ESBLs肺炎克雷伯菌完全无效或几乎无效;对头孢他啶、左氧氟沙星、复方新诺明、庆大霉素等常见抗菌药物的耐药率也超过了60%,说明ESBLs菌株不仅对β-内酰胺类药物耐药,而且对喹诺酮类和氨基糖苷类药物亦呈交叉耐药;对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、阿米卡星的耐药率较低。本研究结果提示临床,产ESBLs肺炎克雷伯菌感染时应根据药敏结果选用抗菌药物。
本研究中表2药敏结果示,CRKpn对研究中所有药物均呈高水平耐药,其中CRKpn对氨苄西林、头孢曲松、头孢噻肟、哌拉西林、氨曲南、庆大霉素、复方新诺明、亚胺培南等大部分药物的耐药率均达到了100.00%,对左氧氟沙星、美罗培南、头孢他啶、头孢西丁的耐药率也超过了90%,表明这些药物治疗CRKpn完全无效或几乎无效。这种高水平耐药的原因主要是肺炎克雷伯菌产生了KPC酶,KPC酶能水解包括碳青霉烯类药物在内的所有β-内酰胺类药物[12]。因此,临床上应严格掌握碳青霉烯类药物的适应证,规范用药,以减少CRKpn的产生。CRKpn对头孢哌酮/舒巴坦、哌啦西林/他唑巴坦、阿米卡星的耐药率在65%~75%之间,有一定的敏感性,在CRKpn暴发流行或CRKpn重度感染等情况下,应急处理时可考虑选用。
综上所述,我院肿瘤患者感染的肺炎克雷伯菌产ESBLs和KPC情况严重。鉴于肿瘤患者对产ESBLs肺炎克雷伯菌和CRKpn的易感性及对常见抗菌素的高耐药性,建议医院加强医院感染的管理,规范抗菌药物的应用,尤其是碳青霉烯类药物;对感染了肺炎克雷伯菌的肿瘤患者必须参照药敏试验结果并结合患者具体情况规范进行抗感染治疗;对分离出产ESBLs菌株及CRKpn的病人应隔离治疗,减少耐药菌株的产生,防止产ESBLs菌株及CRKpn的扩散或流行。

