椎基底动脉延长扩张症的多层螺旋CT诊断
姚金龙,康 剑,刘念念
(铜陵市人民医院 医学影像中心,安徽 铜陵 244000)
椎基底动脉延长扩张症(vertebrobasilar doli-choectasia,VBD)于20世纪80年代Smoker等[1]命名,是指椎基底动脉显著延长、扩张、扭曲、成角、移位对邻近颅神经、脑组织压迫而导致的一系列临床症状的颅内血管性病变。研究表明[2],VBD除引起脑干、脑神经压迫的症状外,还可导致脑梗死、后循环缺血、出血性卒中及脑积水等疾病;早期诊断、及时干预能降低上述疾病的复发率、致残率与死亡率。VBD缺乏特异性临床表现,诊断主要依赖影像学[3-4],但影像科医生往往忽略了此病的存在[5]。为加强对VBD的认识,笔者分析16 例经头颈联合或头颅多层螺旋CT(multisliecs helieal CT,MSCT)确诊的VBD影像资料,探讨MSCT对VBD的诊断价值。
1 资料与方法
1.1 一般资料 本组16例,男9例,女7例;年龄46~81岁。16例患者均有不同程度的头晕、头昏、晕厥等后循环缺血症状,其中高血压病9例、冠心病支架植入术1例。
1.2 方法
2.1 MSCT检查方法 采用Philips 256层iCT。患者仰卧,CT血管造影(CT angiography,CTA)自主动脉弓下 2~3 cm或第二颈椎扫描至颅顶水平;管电压100 kV,200 mAs,层厚0.9 mm,层距0.45 mm,螺距0.99,探测器排列128×0.625 mm,FOV 250 mm,矩阵512×512,iDose4重建图像。使用双筒高压注射器自肘前静脉注射碘普罗胺注射液(370 mgI/L),总量(mL)=体质量(kg)×0.9,速率4.5 mL/s,注射完毕后再以相同速率追加30 mL生理盐水;胸主动脉自动触发阈值150 HU。扫描结束后原始数据传送至飞利浦工作站与星云后处理终端(版本号Philips IntelliSpace Portal v5.0),图像后处理包括:多层面重组(multiple planar reconstruction,MPR)、曲面重组(curved planar reformation,CPR)、容积再现(volume rendering,VR)、 最大密度投影(maximum intensity projection,MIP)等,其中血管管径应用MPR选择管腔最大层面测量,MPR、CPR观察基底动脉分叉的高度,VR观察基底动脉偏移度,VR、MIP观察血管本身及其与邻近结构的关系,以上分析均应严密结合原始轴位图像。
2.2 VBD的CT诊断标准 采用 Smoker[1]方法:①以鞍背、鞍上池和第三脑室为界基底动脉顶端分叉分为4 级,其中分叉低于或平鞍背为0级,低于或平鞍上池为1级,位于鞍上池与三脑室间位为2级,达到或高于三脑室为3级;②以鞍背或斜坡正中、 旁正中、边缘和边缘以外或桥小脑脚为界基底动脉偏移度分为4级,其中基底动脉位于鞍背或斜坡正中为0级,旁正中之间为1级,旁正中和边缘之间为2级,边缘以外或桥小脑脚为 3 级。如基底动脉高度≥ 2级或位置偏移度≥ 2 级,且直径≥ 4.5 mm 即诊断为VBD。
2 结果
16例VBD的CTA基底动脉Smoker分级为:偏移3级(图1a)4例,延长3级(图1b)4例,偏移2级(图2a)12例、延长2级(图2b)12例;基底动脉最大径4.5~7.9 mm(图1c、2c,图3a),平均(5.07±0.89)mm。7例VBD脑干受压与CTA基底动脉Smoker分级间关系为:偏移、延长同是3 级(图3b、3c)1例,偏移2级、延长3级1例,偏移3级、延长2级2例,偏移、延长同是2级3例;压迫脑干血管为椎动脉颅内段5例,椎动脉颅内段与基底动脉共同承担2例。三脑室受压4例致脑积水(图1d)1例,急性脑梗死(图3d)5例(桥脑1例),脑内出血(图2d)1例,硬膜下血肿1例。
3 讨论
VBD 是一种少见的原因不明的后循环血管结构异常性疾病,曾被称为椎基底动脉延长迂曲、梭形动脉瘤、动脉瘤样畸形、巨大延长扩张、椎基系统迂曲及巨长基底动脉变异等疾病,命名十分混乱。自1986年Smorker等[1]将基底动脉分叉高于鞍上池或位置位于鞍背/斜坡旁正中之外且直径≥4.5 mm定义为VBD后,基底动脉一般表现的标准、VBD的概念及VBD的定义标准才被广泛接受与应用。

a.MPR:上箭头示基底动脉最大径6.4 mm;b.VR:下箭头示基底动脉偏移3 级;c.MIP:五角星示基底动脉延长3级,左箭头示三脑室扩大、左侧壁受压;d.轴位:左箭头示三脑室积水,最大横径12.3 mm。
图1 患者1头颅CTA
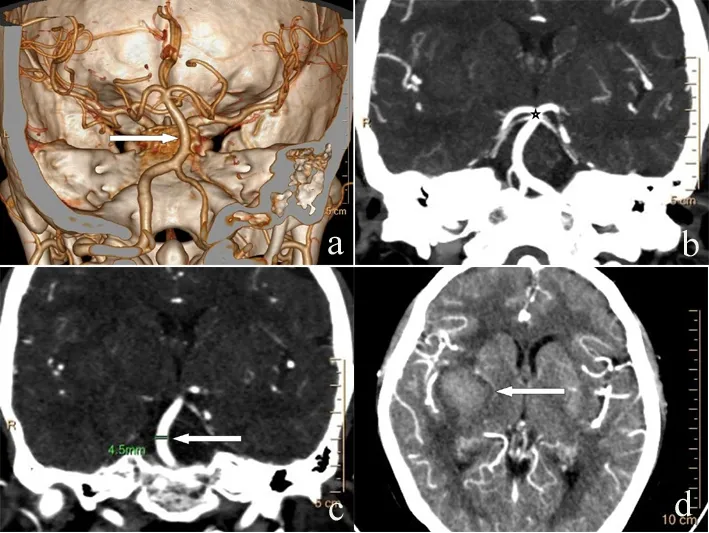
a.VR:右箭头示基底动脉偏移2级;b.MIP:五角星示基底动脉延长2级;c.MPR:左箭头示基底动脉最大径4.5 mm;d.轴位:左箭头示右外囊血肿吸收期。
图2 患者2头颅CTA

a.MPR:左箭头示基底动脉最大径4.6mm;b.VR:左箭头示基底动脉偏移3级;c.MIP:五角星示基底动脉延长3级;d.轴位:右箭头示右侧顶叶及侧脑室旁脑梗死。
图3 患者3头颅CTA
VBD总体人群的发生率:Flemming 等[6]报道<0.05%,范晓颖等[7]报道约为0.06%;发生率不同可能与所选取患者的人群不同有关,是否与种族差异有关系还不确切[8]。该病主要见于男性,男女之比为7.3∶1,平均年龄64.8岁,本组年龄相符。VBD的发生原因目前尚不明确,可能与内弹力层或平滑肌层缺失(如α-葡萄糖苷酶缺乏症、马凡综合征等)先天性因素[9]及男性、高血压、肥胖、高脂血症、糖尿病、吸烟、坐位等后天性因素[3]共同作用有关,本组高血压病9例。VBD 的主要病理变化为血管内弹 力层退化、弹性内膜裂隙增多、中膜因缺乏网状纤 维变薄以及平滑肌萎缩,有时弹性组织严重退化及 滋养血管增加可使内膜增厚,在血管扩张延长处,动脉外径异常增大、动脉壁变薄、血栓形成[4]。临床症状可为:后循环梗死、脑干受压症状(头晕、颅神经麻痹、步态异常、共济失调或锥体束症等),颅神经刺激或受压症状(Ⅶ、Ⅴ对脑神经最易受累,表现为面部痉挛和三叉神经痛)、脑出血、脑积水等;一般认为梗死与血管延长扩张造成血流动力学改变从而引起血流速度减缓血栓形成及大脑后动脉分支扭曲受牵拉有关;脑积水可能是因脑脊液压力增高、延长扩张深入至三脑室的基底动脉的波动导致脑脊液从后颅窝流出受限所致[7]。本组脑干受压7 例,合并脑梗死5 例、脑出血1 例、脑积水1 例,该合并症是否与VBD有关有待进一步探讨。
VBD的诊断有赖于影像学检查,MSCT是确诊的主要方法之一[10-11],如CT平扫:扩张、迂曲的椎基底动脉在脑池内呈等密度或稍高密度,尤其是5 mm以下薄层或脑干靶扫描显示率更高[7];CT增强扫描:明显强化的椎基底动脉表现为长、弯曲或圆形的高密度影局限或自一侧桥脑小脑角池跨过脑干前方到另一侧桥脑小脑角池,可压迫脑干变形,向上延伸时甚至压迫三脑室;CTA:多种后处理图像结合原始轴位可准确地测量基底动脉最大径线、判断基底动脉的偏移程度与分叉高度,全面显示VBD血管全貌及其与脑组织、颅骨间的解剖关系。但依据本组7例脑干受压中椎动脉与基底动脉的参与率,发现单以基底动脉病变为标准的Smoker[1]诊断VBD有一定的局限性;而兼顾椎动脉与基底动脉两种血管病变的磁共振血管成像(magnetic resonance angiography,MRA)的VBD诊断标准[12]恰好弥补了以上不足。该MRA标准[12]将VBD分为S、U、L及螺旋型4种,且各类型有着不同的临床症状和预后,CT应予借鉴。另外,MRI在显示血管与颅神经关系方面优于CT及DSA,缺陷是检查速度慢、对钙化显示较差、血管腔易受各种因素干扰产生假象,对带有心脏起搏器、电子设备或金属植入物的患者属禁忌证。DSA是诊断VBD的金标准,但无法显示血管与邻近组织的关系,因为有创临床应用多有受限。
MSCT尤其是64层以上MSCT在头颈部CTA检查中,具有无创、快速、简便、安全的优势,其CTA图像可与DSA媲美,不仅能够清晰显示椎基底动脉走行、位置、形态、大小及血管腔内情况,还可显示血管与邻近脑组织、颅底等解剖结构间的关系[10],是临床诊断与动态随访[11]VBD可靠的影像学检查手段。

