温肾补脾汤联合西药治疗尿毒症周围神经病变脾肾阳虚证临床观察
李可佳
嘉善县第一人民医院肾内科,浙江 嘉善 314100
周围神经病变是尿毒症常见的并发症之一。据报道,维持性血透患者周围神经病变的发病率高达60%~100%,慢性肾功能衰竭6月后即可发生本病[1]。尿毒症周围神经病变(UPN)以肢体远端对称性感觉障碍为主要临床表现,可逐渐发展为轻触觉、痛觉、振动及按压感觉消失,对患者的生活造成了严重影响,也是尿毒症患者死亡的重要原因[2]。血液透析可延缓大部分患者神经病变的进展,然而在改善神经病变方面效果有限;血液灌流经吸附效应可清除内源性、外源性的毒素,对改善周围神经病变有一定作用,但整体效果仍有待提高[3]。UPN归属于中医学痹证、脉痹等疾病范畴,脾肾阳虚证是常见证型[4]。温肾补脾汤是由《金匮要略》古方肾气丸加减而成,具有温肾健脾、通腑泄浊、活血化瘀之功效。本课题组前期临床实践证实,温肾补脾汤联合常规西医干预措施治疗UPN脾肾阳虚证疗效确切,因此本研究探讨了温肾补脾汤联合西药对UPN脾肾阳虚证患者证候相关症状、神经传导速度的改善作用。现将研究结果总结如下。
1 临床资料
1.1 一般资料 筛选2017年1—11月本院收治的UPN患者共110例,按随机数字表法分为对照组和治疗组,每组55例。对照组男30例,女25例;年龄51~72岁,平均(61.04±7.51)岁;尿毒症病程平均(3.05±0.43)年;透析龄平均(2.26±0.31)年;原发病:慢性肾小球肾炎29例,梗阻性肾病6例,高血压肾病16例,慢性间质性肾炎4例。治疗组男32例,女23例;年龄50~71岁,平均(60.82±7.78)岁;尿毒症病程平均(3.01±0.44)年;透析龄平均(2.21±0.35)年;原发病:慢性肾小球肾炎30例,梗阻性肾病4例,高血压肾病15例,慢性间质性肾炎6例。2组性别、年龄、尿毒症病程、透析龄及原发病类型等基线资料比较,差异均无统计学意义(P>0.05)。本研究经本院医学伦理委员会审查同意。
1.2 诊断标准 根据《肾脏病学》[5]拟定UPN诊断标准:①对称性神经炎,下肢为主,有痛觉减低,肌肉疼痛、痉挛、麻木或烧灼感,严重者可见不宁腿综合征。②伴腱反射减退、深感觉异常。③肌电图检查:感觉神经传导速度(SCV)异常。
1.3 辨证标准 根据《中药新药临床研究指导原则(试行)》[6]制定脾肾阳虚证辨证标准。症见倦怠乏力,食少纳呆,气短懒言,腰酸膝软,脘腹胀满,口淡不渴,舌淡有齿痕,脉沉细。
1.4 纳入标准 满足UPN诊断标准及脾肾阳虚证辨证标准;性别不限,年龄50~75岁;正在进行血液透析治疗者;近1月内未给予中药治疗;电生理检查为感觉或运动神经传导减慢或波幅降低;取得患者对本治疗方案的知情,且签署知情协议。
1.5 排除标准 伴心、肺、肝、造血系统等严重疾病者;精神疾病患者;合并感染性、多发性神经根神经炎者;糖尿病肾病患者;伴腰椎间盘突出或腰椎骨质增生者。
2 治疗方法
2.1 基础治疗 2组均予血液透析结合血液灌流常规干预措施。
2.2 对照组 甲钴胺片(上海新亚药业闵行有限公司),每次0.5 mg,口服,每天3次。三维B注射液(广州白云山天心制药股份有限公司),每次2 mL,肌肉注射,每周3次。
2.3 治疗组 在对照组基础上采用温肾补脾汤内服治疗。处方:生地黄、泽泻、茯苓、川牛膝各15 g,山药、山茱萸、牡丹皮、车前子、丹参、大黄各12 g,当归9 g,桂枝、附子、干姜、甘草各6 g;随症加减:气虚明显者加黄芪12 g;肢端不温,冷痛明显者加干姜、木瓜各9 g;肾精不足者加菟丝子12 g。中药饮片均由本院中药房统一提供,每天1剂,常规水煮,分早晚温服。3月后复诊,辨证后再更方治疗。
2组均连续治疗3月。
3 观察指标与统计学方法
3.1 观察指标 ①脾肾阳虚证症状评分:根据《中药新药临床研究指导原则(试行)》[6]中的症状分级量化表对倦怠乏力、食少纳呆、气短懒言、腰酸膝软、脘腹胀满、口淡不渴的情况进行评分,无(0分)、轻度(1分)、中度(2分)、重度(4分)。②下肢SCV:检测患者的胫神经、腓肠神经、腓总神经的SCV;使用Keypoint肌电诱发电位仪于治疗前后测定。
3.2 统计学方法 应用SPSS19.0统计软件分析本研究数据。计量资料以(±s)表示,采用t检验进行分析;计数资料以率表示,行χ2检验。P<0.05提示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 根据《中药新药临床研究指导原则(试行)》[6]拟定。治愈:临床症状、体征基本消失,脾肾阳虚证症状评分减少>95%。显效:临床症状、体征明显减轻,脾肾阳虚证症状评分减少70%~95%。有效:临床症状、体征有所减轻,脾肾阳虚证症状评分减少30%~69%。无效:临床症状、体征无减轻或加重,脾肾阳虚证症状评分减少<30%。
4.2 2组中医证候疗效比较 见表1。治疗组总有效率94.55%,高于对照组的80.00%,差异有统计学意义(P<0.05)。
4.3 2组治疗前后脾肾阳虚证症状评分比较 见表2。治疗后,2组倦怠乏力、食少纳呆、气短懒言、腰酸膝软、脘腹胀满、口淡不渴评分均较治疗前下降(P<0.01);治疗组上述症状评分均低于对照组(P<0.01)。
4.4 2组治疗前后下肢SCV比较 见表3。治疗后,2组胫神经、腓肠神经、腓总神经SCV均较治疗前增加(P<0.01);治疗组胫神经、腓肠神经、腓总神经的SCV与对照组比较增加更明显(P<0.01)。
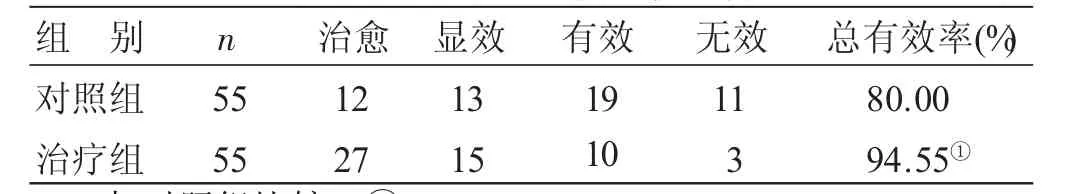
表1 2组中医证候疗效比较 例
表2 2组治疗前后脾肾阳虚证症状评分比较(±s) 分
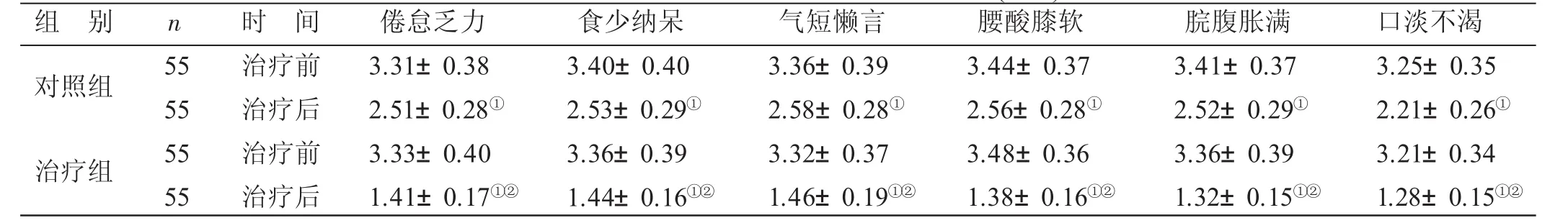
表2 2组治疗前后脾肾阳虚证症状评分比较(±s) 分
与本组治疗前比较,①P<0.01;与对照组治疗后比较,②P<0.01
组 别对照组n治疗组5 5 5 5 5 5 5 5时 间治疗前治疗后治疗前治疗后倦怠乏力3.3 1±0.3 8 2.5 1±0.2 8①3.3 3±0.4 0 1.4 1±0.1 7①②食少纳呆3.4 0±0.4 0 2.5 3±0.2 9①3.3 6±0.3 9 1.4 4±0.1 6①②气短懒言3.3 6±0.3 9 2.5 8±0.2 8①3.3 2±0.3 7 1.4 6±0.1 9①②腰酸膝软3.4 4±0.3 7 2.5 6±0.2 8①3.4 8±0.3 6 1.3 8±0.1 6①②脘腹胀满3.4 1±0.3 7 2.5 2±0.2 9①3.3 6±0.3 9 1.3 2±0.1 5①②口淡不渴3.2 5±0.3 5 2.2 1±0.2 6①3.2 1±0.3 4 1.2 8±0.1 5①②
表3 2组治疗前后下肢SCV比较(±s) m/s
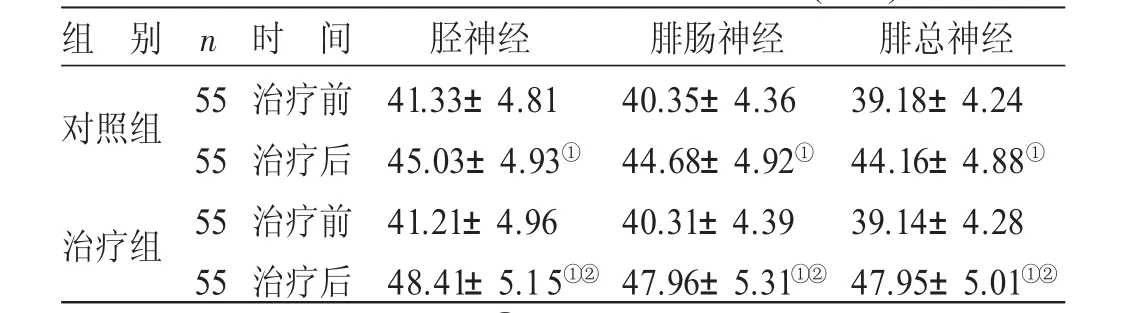
表3 2组治疗前后下肢SCV比较(±s) m/s
与本组治疗前比较,①P<0.01;与对照组治疗后比较,②P<0.01
组 别对照组n治疗组5 5 5 5 5 5 5 5时 间治疗前治疗后治疗前治疗后胫神经4 1.3 3±4.8 1 4 5.0 3±4.9 3①4 1.2 1±4.9 6 4 8.4 1±5.1 5①②腓肠神经4 0.3 5±4.3 6 4 4.6 8±4.9 2①4 0.3 1±4.3 9 4 7.9 6±5.3 1①②腓总神经3 9.1 8±4.2 4 4 4.1 6±4.8 8①3 9.1 4±4.2 8 4 7.9 5±5.0 1①②
5 讨论
中医学理论认为,UPN病位累及肾、脾、肝等脏腑,本虚标实、虚实夹杂是其基本病机,而本虚中以脾肾阳虚证为主,水湿、瘀血、痰浊为标实。《景岳全书》指出:“肾为胃关,开窍于二阴,所以二便之开闭,皆肾脏所主”。肾司开阖,肾以气化调节水液代谢,肾气从阳而开,从阴而阖,阴太盛则关阖,水不利则为肿。《类经》记载:“脾主运化,胃司受纳,通主水谷。”脾土居于中焦,主运化,具有把饮食水谷转化为水谷精微,并将其吸收、转输到全身脏腑的生理功能。《素问·至真要大论》曰:“诸湿肿满,皆属于脾。”脾阳虚不能主导运化,可引起腹部胀满、四肢及面部浮肿等症状。尿毒症患者病程长,耗损正气,其先天之根、后天之本均为之所累,肾阳虚,气化无权致开阖不利,脾阳虚致湿浊阻塞三焦,引起升降失常、清浊逆乱、气血阻滞以及瘀血内停[7]。针对上述病理变化,宜采取温肾健脾、通腑泄浊、活血化瘀的治疗原则。
温肾补脾汤方中附子大辛大热,能温通十二经,通利三焦,峻补元阳而助开阖,逐寒化湿,振奋脾肾之阳;桂枝辛甘而温,乃温通阳气之要药;二药相合,既补肾阳之虚,又助气化之复。生地黄滋阴补肾,配伍山茱萸、山药补肝脾而益精血。上述补阳之品药少量轻而滋阴之品药多量重,可见其立方之旨并非峻补元阳,而在微微生火,鼓舞肾气,即取“少火生气”之义。干姜辛热,入心、脾、肺经,可温脾散寒、助阳通脉,与附子同用,一是温先天以生后天,二则温后天以养先天,相须为用,相得益彰,温里回阳之力大增。泽泻、茯苓健脾、利水、渗湿,配桂枝又善温化痰饮。牡丹皮苦辛而寒,擅入血分,合桂枝则可调血分之滞。大黄荡涤肠胃、逐瘀通经、凉血解毒,既可使湿浊水毒从大便排出,又能通经化瘀导滞而安和五脏;附子与大黄相配,能温散寒浊、苦辛通降、通关除格。当归、川牛膝、丹参活血化瘀;车前子行水、利湿、泄浊;甘草调和诸药。诸药合用,共奏温肾健脾、通腑泄浊、活血化瘀之功。
本研究结果显示,与对照组比较,治疗组脾肾阳虚证症状(倦怠乏力、食少纳呆、气短懒言、腰酸膝软、脘腹胀满、口淡不渴)评分减少更明显,提示加用温肾补脾汤可促进中医证候相关症状的改善。治疗组胫神经、腓肠神经、腓总神经的SCV值均高于对照组,提示加用温肾补脾汤可进一步改善患者的周围神经传导速度;治疗组中医证候疗效总有效率高于对照组,提示加用温肾补脾汤可提高临床疗效。
综上所述,在血液透析结合血液灌流常规干预措施基础上以温肾补脾汤联合西药治疗UPN脾肾阳虚证,可明显改善患者的临床症状,提高下肢神经传导速度,临床疗效确切。

