氨氯地平联合滋阴活血方对高血压伴冠心病患者血小板微粒膜蛋白及血管内皮功能的影响
刘占超,张鸿飞,常林林,刘亚俊,陈国杰,崔文雅
中、高危和极高危高血压容易并发冠心病(coronary heart disease,CHD),两病之间存在独立于传统心血管疾病危险因素的关系,故共病时疾病风险增加[1]。CHD与高血压均可导致血管内皮损伤、血小板活化及血液黏稠度增加,加重冠状动脉血管病变程度[2]。目前,高血压合并CHD的临床治疗存在诸多问题,如用药种类繁多、不良反应多及停药后病情易反复等,且长期研究表明这类患者的控制率不足70%,寻找一种安全、高效的治疗方法或方案具有重要意义[3]。中医药在高血压与CHD中的治疗效果已获得国内学者的认可,但因客观评价指标不足而使其推广应用受限。本研究对高血压合并CHD患者在常规治疗基础上,拟用氨氯地平降压联合滋阴活血方治疗,并观察了血压、心功能指标、血小板微粒(platelet microparticles,PMP)膜蛋白及血管内皮功能等相关指标变化,旨在为该病的中西医结合治疗及管理提供科学依据。现报道如下:
1 资料与方法
1.1 一般资料:选取2015年5月至2016年4月我院收治的高血压合并CHD患者110例。纳入标准:(1)西医诊断符合《中国高血压防治指南(2010年修订版)》[4]和《缺血性心脏病的命名及诊断标准》[5]中相关标准,中医诊断符合《中药新药临床研究指导原则》[6]中相关标准,属“阴虚阳亢”、“瘀血闭阻”型;(2)年龄35~75岁;(3)NYHA心功能分级为Ⅰ~Ⅲ级;(4)认知功能、语言沟通能力正常;(5)能够配合临床治疗、检查和评估者。排除标准:(1)重度心功能缺损者,即NYHA分级Ⅳ级,或左心室射血分数(left ventricular ejection fraction,LVEF)<40% 者;(2)继发性高血压、极高危高血压者(SBP≥180mmHg或DBP≥110mmHg);(3)合并心内膜炎、心肌炎、心肌病及风湿性心脏病等其他心脏疾病者;(4)合并严重脑血管疾病、肝肾功能障碍者;(5)合并严重感染、自身免疫性疾病、血液系统疾病、恶性肿瘤者;(6)既往长期应用血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibitor,AECI)或血管紧张素受体拮抗剂(angiotensin receptor blocker,ARB)者;(7)近6个月内具有胸腹部、头颅大手术者;(8)妊娠期、计划妊娠或哺乳期女性;(9)对本研究用药过敏或过敏性体质者。采取随机数字表法分为观察组与对照组,每组各55例。
1.2 方法:所有患者治疗前1周停用所有降压药物。两组均积极预防脑出血、脑水肿、心肌梗死等并发症,密切监测血压变化。对照组应用苯磺酸氨氯地平片每日早晨口服,初始剂量为5mg/次,每日1次,用药2周后DBP下降<10mmHg或血压≥140/90mmHg则增加剂量至10mg/次,每日1次。观察组在对照组基础上,加用滋阴活血方治疗。基础方:山萸肉、丹参各15g,当归、川芎、炙龟板、女贞子、知母、枸杞、熟地各12g,生地黄、赤芍药、黄柏各10g。随症加减:口干舌燥者,去熟地;心悸重者,加珍珠母30g及远志10g;胸闷胸痛重者,加沉香及延胡索各10g;失眠多梦者,加酸枣仁和夜交藤各10g。每日1剂水煎取汁200mL,分为早晚饭后温服。两组疗程均为8周。
1.3 观察指标:
1.3.1 基线资料采集:采集患者的年龄、性别、吸烟史、高血压及CHD病史、既往用药史、其他病史等基本临床信息,并测量身高和体重,计算体质量指数(body mass index,BMI)= 体重(kg)/身高2(m2),测定空腹血糖(fasting blood glucose,FBG)、甘油三酯(triglycerides,TG)、高密度脂蛋白胆固醇(high_density lipoprotein cholesterol,HDL_C)、低密度脂蛋白胆固醇(low_density lipoprotein cholesterol,LDL_C)。
1.3.2 其它指标检查:治疗前及治疗8周末,测定静息坐位血压,即收缩压(systolic pressure,SBP),舒张压(diastolic pressure,DBP),连续测定3次取平均值;检查测定LVEF。测定血清内皮素(ET_1)、一氧化氮(nitric oxide,NO)水平及外周血内皮祖细胞(endothelial progenitor cells,EPC)占外周血单个核细胞比例。测定PMP及其表面血小板激活复合物1(platelet activation complex 1,PAC_1)、血小板膜糖蛋白 CD62P、血小板膜糖蛋白 Ibα(glycoprotein Ibα,GP Ibα)和白细胞分化抗原40配体(cluster of differentiation antigen 40 ligand,CD40L)表达率。
1.4 疗效标准:(1)降压疗效[1]:显效:DBP降低≥10mmHg且维持至正常状态,或降低≥20mmHg;有效:DBP降低≤10mmHg但出于正常范围内,或降低10~20mmHg,或 SBP降低≥30mmHg;无效:DBP降低幅度<10mmHg或无明显变化。(2)CHD疗效[5]:显效:心电图大致恢复正常,心绞痛发作持续时间缩短>50%,1周心绞痛发作次数减少>80%;有效:心电图降低S_T段回升≥0.05mV但尚未正常,T波有所改善,心绞痛发作时间缩短20% ~50%,周心绞痛发作次数减少50% ~80%;无效:心电图及心绞痛症状无明显改善甚至加重。
1.5 统计学处理:采用SPSS 19.0版统计学软件分析,计量资料以(±s)表示,组间比较经独立样本t检验,组内比较经配对样本t检验;计数资料以百分率(%)表示,比较经χ2检验,等级资料经秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较:两组年龄、性别、病程、BMI、吸烟史、心功能分级、糖脂指标等比较,差异均无统计学意义(P>0.05),见表1。

表1 两组基线资料比较
2.2 两组临床疗效比较:观察组降压和CHD总有效率显著高于对照组,差异均有统计学意义(P<0.05),见表2。
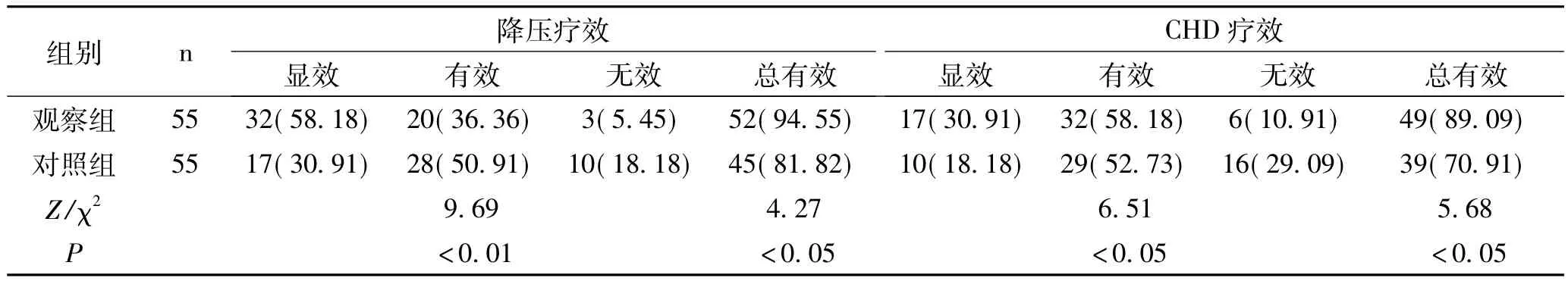
表2 两组临床疗效比较[例(%)]
2.3 两组治疗前后血压及LVEF比较:治疗后两组SBP、DBP均较治疗前显著降低,LVEF较治疗前显著提高(P<0.05),且观察组优于对照组(P<0.05),见表3。
表3 两组治疗前后血压及LVEF比较(±s)
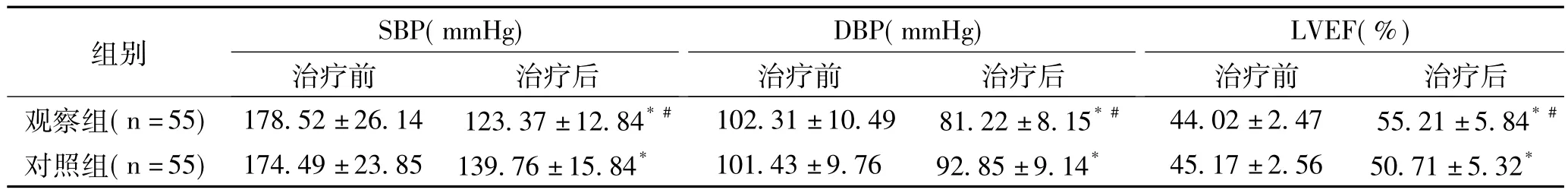
表3 两组治疗前后血压及LVEF比较(±s)
注:与治疗前比较*P<0.05;与对照组治疗后比较#P<0.05
DBP(mmHg)组别 SBP(mmHg)LVEF(%)治疗前 治疗后观察组(n=55) 178.52±26.14 123.37±12.84*# 102.31±10.49 81.22±8.15*# 44.02±2.47 55.21±5.84*#治疗前 治疗后 治疗前 治疗后对照组(n=55) 174.49±23.85 139.76±15.84* 101.43±9.76 92.85±9.14* 45.17±2.56 50.71±5.32*
2.4 两组治疗前后内皮功能指标比较:治疗后两组NO水平均显著升高,ET_1水平显著降低(P<0.05),且观察组优于对照组(P<0.05),见表4。
表4 两组治疗前后内皮功能指标及NT_proBNP比较(±s)

表4 两组治疗前后内皮功能指标及NT_proBNP比较(±s)
注:与治疗前比较*P<0.05;与对照组治疗后比较#P<0.05
ET_1(ng/L)组别 NO(μmol/L)治疗前 治疗后观察组(n=55) 45.32±3.14 70.23±6.65*# 92.32±9.85 62.25±10.34*#治疗前 治疗后对照组(n=55) 44.21±3.25 63.17±7.21* 90.05±9.24 70.36±11.21*
2.5 两组治疗前后PMP及其表面膜蛋白比较:治疗后两组均较治疗前显著降低(P<0.05),且观察组低于对照组(P<0.05),见表5。
表5 两组治疗前后PMP及其表面膜蛋白比较(±s)

表5 两组治疗前后PMP及其表面膜蛋白比较(±s)
注:与治疗前比较*P<0.05;与对照组治疗后比较#P<0.05
组别 时间 PMP(μL) CD62p(%) GPIbα(%) PAC_1(%) CD40L(%)观察组(n=55) 治疗前 265.41±30.29 42.86±6.15 13.85±3.02 7.22±1.34 17.16±2.85治疗后 122.84±12.25*# 26.89±4.43*# 6.84±1.41*# 2.01±1.23*# 6.42±1.13*#对照组(n=55) 治疗前 261.49±28.85 40.19±6.02 13.46±3.13 7.05±1.27 16.85±2.91治疗后 171.23±15.84* 31.18±5.24* 10.50±2.41* 3.21±1.25* 8.92±1.44*
3 讨论
CHD属于中医“真心痛”、“胸痹”等范畴,阴虚、血瘀是该病发生及发展的关键环节,阴虚与血瘀夹杂为患,治疗当注重活血、滋阴之法,滋养肝肾之阴可扶正,活血化瘀可通痹祛邪[7]。高血压涉及中医“头痛”、“眩晕”、“中风”等概念,多因木少滋荣、肝肾阴亏所致,素有胸痹“隐形杀手”之称[8]。两病均与心、肝、肾诸脏关系密切,属本虚标实、虚实夹杂之症,阴阳气血亏虚为本虚,瘀血、气滞、寒凝、痰浊为标实,其中,气虚血瘀是其病机的关键,通过合理的用药配伍可获得“异病同治”的效果。
钙离子拮抗剂氨氯地平是常用降压药物,其可通过抑制平滑肌痉挛、抗氧化应激、扩张外周血管和保护血管内皮损伤等途径而降血压,但其对患者常伴发的糖脂代谢紊乱、微炎症状态等影响不明显,常需配合其他药物治疗[9]。本研究从方剂学的角度,以“活血化瘀、滋阴补虚”为原则拟用方剂治疗。方以山萸肉、女贞子为君药。山萸肉性微温,味酸涩,入肝、肾经,性微温而不燥,滋而不腻,补涩兼备,有补益肝肾、补虚固脱、滋阴敛汗之功;女贞子性平味甘,入肝、肺、肾经,有养阴益肾、补气舒肝、凉血益血之功,滋阴而不燥烈,二者合用可滋补肝肾之阴,且可清热凉血,可杜瘀之源。臣以丹参、川芎、赤芍、当归、龟板均入心、肝经,有通脉化瘀、活血养血、补血益气、除烦安神、行气开郁之功,既擅化瘀,又可行气,可治胸痹胸痛、心烦不眠之症。以枸杞、熟地、生地黄、黄柏、知母为佐,枸杞、熟地、生地黄均归肝肾经,有补肝益肾、补虚固脱之功效,可滋补肝肾之阴,且枸杞还可补血安神,女贞子凉血益血,可增强全方活血补血之功;黄柏有滋阴降火、清热燥湿之功,知母清热泻火、滋阴润燥,两药相须为用,配伍共奏滋阴泄火之功。方中虽未选择常用的健脾化湿或宣肺化痰之品,但却在活血化瘀、滋阴补虚之品中多选择有“降脂”功效的药物,可化无形之痰。现代药理学研究亦证实,山萸肉、女贞子、熟地、生地黄、知母、当归、赤芍、丹参等均具有抗动脉粥样硬化、降血脂、降血糖、降血压及强心等作用[10,11]。诸药配伍共奏活血化瘀、滋阴益气、养心安神之功,突出以养阴为主,并注重活血化瘀、行血益气,可达到标本兼治的效果。研究结果显示,观察组降压和抗CHD总有效率均较对照组明显提高,SBP和DBP均较对照组显著降低,且LVEF较治疗前及对照组显著降低。证实氨氯地平降压基础上应用滋阴活血方治疗可提高治疗效果,进一步控制血压,保护心功能,这也是改善临床预后的关键。
司外揣内是中医疗法的主要特色之一,临床症状及体征的改善对中医疗效评价虽有一定的参考价值,但由内及外的过程相对滞后且主观性强,这也是中医药疗法推广应用受限的主要原因,利用微观指标评价中医药治疗效果非常必要。血管内皮损伤在高血压、CHD的发生发展中具有重要作用,同时也是动脉粥样硬化发生的关键环节。NO与ET_1是一对舒/缩血管因子,两者具有拮抗作用,能够与受体结合而刺激血管平滑肌舒张或收缩,两者在维持血管正常舒缩功能中具有重要作用[12]。长期高血压和CHD可导致NO/ET_1平衡紊乱,表现为内皮功能受损,并可诱发或加重凝血机制紊乱,呈现血液高凝状态[13]。蛋白质组学研究显示,血小板活化过程中其表面功能蛋白增多可能是CHD发生及发展的重要物质基础[14]。在CHD患者中,CD62p阳性PMP可缩短凝血时间,并可激活血小板而加速血栓生成;PAC_1则可与纤维蛋白原相结合而充当聚集纽带,促进血小板活化、聚集;CD40L也可促进血小板与白细胞聚合物的产生,加速白细胞聚集;CD40L通过与受体结合亦可导致血小板激活,并可加速 CD62p的生成[15,16]。本研究中,两组患者治疗前血清ET_1、PMP及其表面膜蛋白(CD62p、GPIbα、PAC_1、CD40L)均处于明显高表达,而NO水平较低,经相应治疗后,两组均有明显改善,而观察组的ET_1、PMP及其表面膜蛋白显著低于对照组,NO水平显著高于对照组(P<0.05)。说明高血压合并CHD可导致血管内皮功能紊乱和PMP及其表面膜蛋白表达亢进,积极治疗有助于血管内皮功能及PMP功能的恢复,而加用滋阴活血方的效果更为明显。胡元会等[17]研究亦表明,CHD患者的PMP及其表面蛋白水平明显高表达,尤其是在血瘀证患者中这种高表达更为突出,这也侧证了本研究结论。
综上所述,氨氯地平联合滋阴活血方能够保护高血压合并CHD患者的血管内皮功能,抑制PMP及其表面膜蛋白功能,从而抑制其黏附、聚集和炎症效应,最终提高治疗效果,较于单纯使用西药治疗更具优势。

